Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.
В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
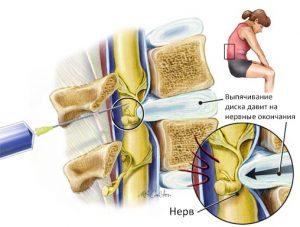
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.
В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.
Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.
Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.
Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
источник
Боль в ягодице, отдающая в ногу, в большинстве случаев поражает 1 сторону (левую или правую), хотя может быть и двусторонней. Она может усиливаться при подъеме по лестнице, резких движениях. Человеку не комфортно сидеть, а при ходьбе он щадит больную ногу и хромает.
Боль может возникнуть спонтанно. В острый период она не стихает даже в положении лежа, сопровождается мышечными спазмами, усиливается при смене позы, кашле. Трудно повернуть туловище, согнуть или разогнуть суставы. Боль — это сигнал о нарушениях, требующих срочной помощи. Существуют разные причины, вызывающие ее, в том числе опасной этиологии. Поэтому важно не откладывать визит к врачу (терапевту или ортопеду) и выяснить, что происходит в вашем организме.
В большинстве случаев боли в ягодицах, отдающие в левую или правую ногу появляются при остеохондрозе и остеоартрозе. Между позвонками L4 и L5 поясничного отдела, позвонками L5–S1 крестца находятся нервные корешки, которые при защемлении или наличии грыжевого выпячивания иннервируют боль или слабость через ягодицу в наружную часть бедра, через икроножную мышцу к передней или задней части ноги, вызывая онемение пальцев или наружной части стопы. Если поднять большой палец ноги, ощущается слабость во всей нижней конечности.
Появление боли могут спровоцировать такие факторы:
- переохлаждение — общее или поясничного отдела;
- инфекции;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- лишний вес;
- травмы мышц и связок, в том числе старые, полученные задолго до появления болей.
После падения на ягодицы мышечные волокна в зоне ушиба постепенно замещаются рубцом соединительной ткани. Со временем он начинает сдавливать седалищный нерв, вызывая болевой синдром. Не связанные с болезнями тянущие боли могут появиться при таких состояниях:
- метеочувствительности;
- переутомлении;
- беременности;
- интенсивном росте в юношеском возрасте.
Для детализации болевого синдрома важно прислушиваться к своему организму. При разных болезнях ощущения и симптомы болей можно выразить в таких жалобах пациентов:
- В крестцовой области, переходящая в ноги. При протрузии периодически обостряется и затихает. Она может быть простреливающей, резкой, может вызвать локальный спазм. В ногах и крестцовой зоне появляется покалывание и онемение.
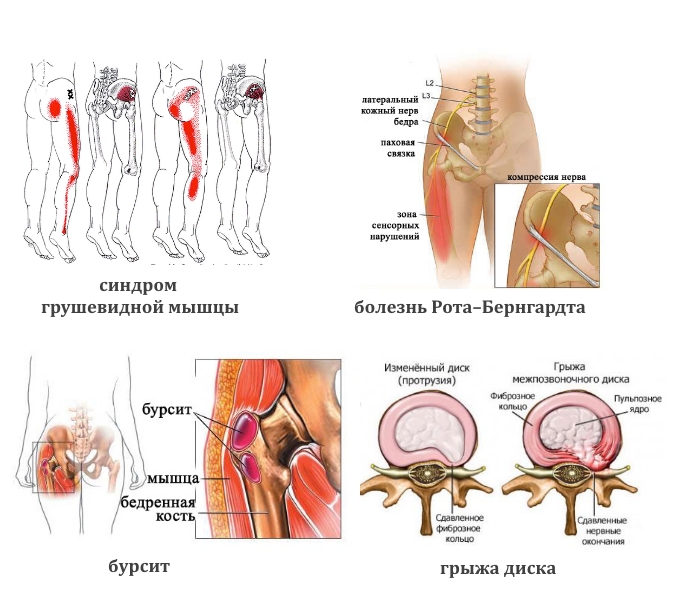
- Тупая боль в пояснице, паховой области и верхней части голени характерна для синдрома грушевидной мышцы. Ее реактивное воспаление вызывают туберкулез, остеомиелит, артрит, артроз тазобедренного сустава.
- Тянущая, иррадиирующая в боковую часть ноги вплоть до стопы (лампасоподобной локализации) может быть при грыже и патологии бедренного сустава.
- Жгучая боль в той же области возникает при болезни Рота–Бернгардта.
- Ноющая или колющая. При злокачественных опухолях тазовых костей, спинного мозга, бурсите сухожилий ягодичных мышц.
- Давящая или тянущая в области поясницы и колена характерна при болезнях вен и артерий, а также повреждении связок и сухожилий.
- Отдающая в переднюю поверхность бедра и вниз может появиться после операции в нижней части живота. Сильная — одновременно с мышечной атрофией, которая наблюдается при сахарном диабете, если развивается асимметричная проксимальная нейропатия.
У детей до 10 лет болевые ощущения могут появиться при туберкулезе кости. Симптомы болей в ягодице справа и слева, распространяющихся на ноги, могут сильно отличаться при таких заболеваниях:
- паховая грыжа;
- патологии органов малого таза у женщин;
- гнойно-воспалительные процессы;
- патологии прямой кишки;
- болезни почек;
- вирус герпеса;
- хронические менингит;
- панкреатит;
- постинъекционный абсцесс.
Острая резкая боль может появиться во время укола в ягодицу. Это значит, что игла задела седалищный нерв. У пациента это может вызвать покалывание в ногах и пояснице, онемение, хромоту: клинические нарушения могут выражаться по-разному и продолжаться долгое время.

- анальгетики;
- противовоспалительные нестероидные (например, Диклофенак, Ибупрофен);
- миорелаксанты (для устранения мышечного спазма);
- улучшающие кровообращение.
Желательно соблюдать постельный режим. При местных гнойных процессах применяют Ихтиоловую мазь или Вишневского. В комплексное лечение при ортопедических патологиях входят такие методы:
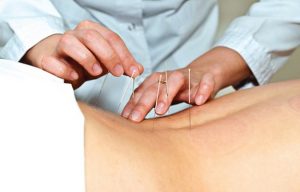
- иглоукалывание;
- мануальная терапия;
- физиопроцедуры.
Врач обязательно назначает лечебную физкультуру, восстанавливающую кровообращение.
Первое, что необходимо сделать — снять боль. Врач назначает уколы и таблетки, а если боль сильная, такая, что анальгетики и спазмолитики не помогают — новокаиновую блокаду. Боль утихнет быстрее, если среднеягодичная мышца расслабится. Для этого можно воспользоваться таким способом:
- Лежа на спине, немного приподнимать ноги, согнутые в коленях.
- Разделить ягодицу на 4 квадрата и в середине правого верхнего найти болевую точку. При надавливании на нее ощущается иррадиация в поясницу и ноги. Не переставая нажимать на триггерную точку, надо в положении стоя ногу, согнутую в колене, поставить на невысокий табурет так, чтобы колено находилось на уровне нижней части живота, и поворачивать ее 10–20 раз в сторону. При необходимости можно держаться за опору.
- Подложить под эту точку мяч для большого тенниса, полежать так 10 минут, затем отводить ногу в сторону.
Но эти упражнения снимут боль не при всех заболеваниях, например, при синдроме грушевидной мышцы они бесполезны.
Если дискомфорт вызван воспалением седалищного нерва, можно воспользоваться аптечными согревающими мазями или такими рецептами компрессов народной медицины:
- из листьев белокочанной капусты, прогретых и слегка размягченных кипятком, делают на 2–3 часа;
- из пчелиного воска, разогретого до пластичного состояния, — на ночь.
Домашними средствами лечиться можно только после того, как врач диагностирует болезнь и в комплексе с терапией.
Нельзя назначать себе уколы, массаж, прогревания в ванне или бане. Неправильное лечение, например, люмбагоишиалгии, приведет к тому, что со временем состояние здоровья ухудшится, и болезнь станет хронической. Нельзя пытаться усилить эффект анальгетиков алкоголем.
Чтобы болезнь не возвращалась, важно прислушиваться к таким рекомендациям:
- если вы работаете сидя или стоя, делайте перерывы для разминки поясницы и ног;
- спите на полужесткой поверхности, лучше — на ортопедическом матрасе;
- не поднимайте тяжести;
- держите спину в тепле;
- сидите на стуле с высокой спинкой, подложив под нижнюю часть спины валик;
- для укрепления скелета употребляйте продукты, богатые кальцием, и периодически поддерживайте организм курсами витаминно-минеральных комплексов;
- для восстановления собственной ткани позвоночника введите в рацион мясо с сухожилиями и хрящами или аналогичные аптечные препараты;
- откажитесь от употребления твердых жиров, если среди ваших родных были случаи сосудистых заболеваний;
- следите за своим весом.
Важно не засиживаться, как можно больше двигаться: бегать или быстро ходить, плавать, каждый день делать зарядку. Физические нагрузки должны быть соразмерными состоянию здоровья и возрасту.
Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.
В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.
В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.
Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.
Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.
Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
Б
Рассмотрим три типа боли в бедре и ягодицах, которые возникают там и отдают в ногу или область колена.
Если болит ягодица и отдает в ногу
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Другое название – ишиалгия. Этим термином принято обозначать болевой синдром, являющийся следствием сжатия, раздражения, воспаления седалищного нерва.
Из-за его большой протяжённости и взаимосвязи со многими органами, заболевания седалищного нерва встречаются очень часто.
Характер боли и сопутствующие симптомы
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.
В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Характерен при ишиалгии «симптом треножника», когда из-за сильных болевых ощущений по ходу седалищного нерва больной либо вовсе не может сидеть, либо вынужден опираться руками о край стула.
У больного нередко возникает чувство сильного жара, или, наоборот, озноба, кожа становится бледной. Человек жалуется на онемение или «мурашки» в ягодице и пораженной ноге.
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
форму вызывает защемление и воспаление спинномозговых нервных корешков.
форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Лечение при болях в ягодице с иррадиацией в ногу
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.
Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
В острый период люмбоишиалгии не стоит использовать согревающие средства, так как они вызывают приток крови к пораженному месту, из-за чего отек и боль усиливаются.
При сильных болях, которые не купируются спазмолитиками и анальгетиками, назначается новокаиновая блокада в целях временного снижения чувствительности нервных волокон.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.
Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Когда нужна «Скорая помощь»
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.
Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
В состав комплексного лечения люмбоишиалгии входят акупунктура, массаж и гимнастика, которые проводятся после окончания острого периода, устранения сильной боли в ягодице и спазма мышц.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
Затурина Ольга Владимировна, невролог, гирудотерапевт.
Много лет назад я готовилась к соревнованиям по фитнесу, в программу входил шпагат… Я плюхнулась в позу и услышала в глубине правой ягодицы звук «Хщщ»… Тогда я смогла встать на ноги, потом недели две хромала, и следующие месяцы жила с болью в ягодице.
Местоположение: такую боль вы ощущаете в районе ягодичной складки. Она проявляется во время ходьбы, и становится отчётливой в наклоне вперёд с прямыми ногами.
Нарушитель спокойствия: связки мышц задней поверхности бедра («хамстринги» в англоязычной литературе) в месте прикрепления к седалищному бедру.
Причина: такой тип боли в ягодицах возникает при надрыве сухожильно-мышечного комплекса у основания в области бугристости седалищной кости.
Случается при нагрузках без предварительного разогрева, также при наклоне вперёд с прямыми ногами, если прилагать избыточную силу. В группе риска находятся и преподаватели йоги, которые демонстрируют сложные элементы без предварительной подготовки.
Обычное средство: парадокс – когда повреждается связка, мышца бедра естественно сокращается в попытке предотвратить дальнейшее растяжение. Мы думаем: задняя поверхность бедра болит и тянет, если я потяну её сильнее, боль уйдёт. Вместо того, чтобы дать воспалённым связкам восстановиться, мы продолжаем их теребить. Этот замкнутый круг может продолжаться долго.
Лучшее решение: дать связке восстановиться самой. Для этого полезно сокращать мышцы задней поверхности бедра, чтобы улучшить кровообращение в этой области, а в наклонах сгибать колени. Как только стадия сильной боли минует, можно постепенно усиливать вытяжение.
Перенапряжение широкой фасции бедра при слабых отводящих мышцах

Мы с ней выяснили, что место и симптом боли указывают на слабость отводящих мышц бедра, что вызывает компенсаторное перенапряжение илиотибиального тракта (широкой фасции бедра), и боль. Мы укрепили мышцы – абдукторы бедра, вскоре боль исчезла.
Местоположение. Подобный тип боли обычно бывает в латеральной части бедра и уходит вниз до колена, проявляется при ходьбе и во время сна на болезненной стороне.
Нарушитель спокойствия. При слабых ягодичных мышцах, не выполняющих свою работу добросовестно, бедро стремится развернуться внутрь. Это создаёт нагрузку в области наружного мыщелка и перенапрягает илиотибиальный тракт.
Причина: Чаще всего кроется в долговременном ассиметричном двигательном паттерне (дисбалансе приводящих и отводящих мышц)
Обычное средство. Причину такой боли часто видят в перенапряжённой широкой фасции и начинают работать над её расслаблением. Это стоит делать обязательно, но после основной терапии.
Верное решение. Укрепить абдукторы (отводящие мышцы бедра), которые входят в систему стабилизации, путём баланса на одной ноге, вращения ногой по кругу (желательно против силы гравитации).
Защемление седалищного нерва

Поскольку он такой длинный и толстый, его может зажать в разных местах, провоцируя широко известное защемление седалищного нерва.
чаще всего это происходит в нижней части спины (между поясничными позвонками) и в месте его прохождения под грушевидной мышцей.
Грушевидная мышца не большая, но в гипертонусе приносит великие страдания. Она находится 
- вращает его наружу,
- отводит ногу при согнутом бедре.
Напряжённая грушевидная мышца сама по себе может быть причиной боли в ягодицах. Дело становится худо, если она защемляет седалищный нерв. Он проходит как раз под ней (а у некоторых людей внутри неё).
Местоположение. Боль в середине ягодиц, в нижней части спины или в другом месте по траектории прохождения нерва; может быть ощущение онемения или слабости в ноге.
Виновный: Грыжа диска, остеофит, тонус грушевидной мышцы.
Причина. Длительное сидячее положение, дегенеративные изменения в позвоночнике.
Обычное средство. Если боль по седалищному нерву в результате грыжи диска, это большая тема и выходит за рамки этой статьи. Укрепление мышц системы стабилизации кора под руководством опытного йогатерапевта будет лучшим решением такой проблемы.
Если боль в результате тонуса грушевидной мышцы, мы будем работать над тем, чтобы её расслабить.
Обычно для снятия синдрома грушевидной мышцы рекомендуют позу голубя. К сожалению, для большинства людей с такой проблемой эта поза за пределами возможностей.
В позе голубя грушевидная мышца максимально удлинена и сильно натягивает седалищный нерв. При острой боли в позе голубя станет только хуже.
Лучшее решение. Используем принцип «сократи, расслабь, укрепи».
- Сокращаем окружающие мышцы (в частности, большую ягодичную) для усиления кровообращения.
- Осторожно сокращаем саму грушевидную мышцу, предлагая ей отпустить хроническое напряжение (если это не вызывает боли), и добавляем деликатное вытягивание. Такие активные позы, как вирабхадрасана 2, уттхита паршваконасана слишком сожмут грушевидную мышцу. Тогда как простые позы стоя с опорой на стул и ардха матсиендрасана – самый подходящий вариант, потому что в них нога находится в положении сгибания/приведения без внешнего вращательного движения, что мягко воздействует на грушевидную мышцу.
- . Когда мышца будет готова, можно к вытяжению добавить наружное вращение. Вместо позы голубя лучше делать гомукхасану в варианте лёжа на спине.
Теперь можно приступать к самой позе голубя или полному варианту гомукхасаны в положении стоя. При этом надо учесть, что некоторые люди не будут готовы к этим вариантам никогда.
Дополнительно: устраняем хроническое напряжение приводящих мышц бедра, так как они ротируют ногу внутрь, возводя грушевидную мышцу в стресс. Бёдра в тонусе могут снова зажать седалищный нерв, и от этого напряжения нужно избавиться.
При защемлении седалищного нерва очень болезненно даже простое растяжение бедра. Поэтому следуем принципу «сократи, расслабь, укрепи».
Теперь мы сделали всё, что могли. Имейте ввиду, что боль может быть вследствие разных причин, и если она не ушла, ищите профессиональную помощь.
Автор статьи: Ольга КейблПеревод: Наталья Блинова
- Как избавиться от боли в мышцах
- Йога при сколиозе: 7 способов сделать жизнь легче
- Почему болит голова и помогут ли таблетки?
- Почему тело болит и есть ли у боли причина?
Острая боль в области ягодицы, переходящая в область ноги, свидетельствует о том, что скорее всего произошло защемление седалищного нерва. Такое заболевание может спровоцировать элементарное переохлаждение поясничного отдела, сидячая работа, большие физические нагрузки на поясничный и позвоночный отделы. Вылечить такое заболевание поможет «чудо — микстура», которая предназначена, как для внешнего, так и для внутреннего применения. Чтобы приготовить такую микстуру, необходимо взять стакан высушенного пчелиного подмора. Выложить его в эмалированную (стеклянную) посуду и, залив 2 стаканами кипятка, поставить на паровую баню, накрыть емкость крышкой и варить в течение 20 минут. После, чего остудить раствор до комнатной температуры (при этом, не открывая крышку посуды, в которой варился подмор). Остывшую смесь процедить. В полученный раствор добавить 100 г медицинского спирта. Оставить настояться в холодильнике на 12 часов. Холодным раствором растирать болезненные места три раза в день.Два раза в день утром и вечером ( за 30 минут до еды) необходимо выпить 5 капель такой микстуры, разбавленных в столовой ложке воды. Данная микстура является универсальным средством для снятия симптоматики ягодичной боли, которая передается в ногу. Микстура может снять болевые ощущения, уже после нескольких раз ее применения, благодаря тому, что она содержит большое количество пчелиного яда и хитина.
Появление боли любого происхождения сигнализирует о развитии патологического процесса в организме. Независимо от места ее локализации и интенсивности, больной должен адекватно отреагировать на такой сигнал и вовремя посетить врача для определения источника. Следует знать, что не во всех случаях место локализации боли совпадает с ее источником. Например, болевые ощущения в области ягодиц могут свидетельствовать о разных недомоганиях.
Ягодицы – это симметричные части тела, которые образно можно сравнить со слоеным пирогом.
- Первый слой – кожа.
- Второй слой – ткани.
- Третий слой – подкожно-жировая клетчатка.
Боль в ягодице может возникать как самостоятельный симптом, так и рефлекторный, который свидетельствует о патологии органов и систем, находящихся в непосредственной близости к ягодицам. Как правило, пациенты жалуются на локализацию боли в области ягодиц, которая отдает в ногу и нижний отдел спины. Особенно резкие ощущения возникают при смене позы. Иногда возникает ощущение онемения ноги или прострелы от середины ягодиц в колено или пятку.
Невзирая на то, что источники возникновения боли в ягодице могут быть разными, условно их можно разделить на следующие группы:
- Деформация и заболевание нижнего отдела позвоночника – межпозвонковые грыжи поясничного отдела, остеохондроз, сколиоз;
- Невралгия седалищного нерва – ишиас;
- Местные гнойно-воспалительные процессы;
- Заболевание тазобедренных суставов;
- Нарушение кровообращения.
В виду того что боль возникает непосредственно в области ягодиц, или же является рефлекторным ответом на поражение близлежащих органов, первое что необходимо сделать – это снять боль. Как правило, кроме противовоспалительных и болеутоляющих препаратов рекомендуют использовать следующие терапевтические методы:
- массаж;
- физиопроцедуры;
- согревающие компрессы.
Кроме этого, при местных гнойных процессах врачи рекомендуют использовать повязки с мазьюВишневского или ихтиоловой мазью.
При мышечных спазмах, которые вызывают боль в ягодице, медики назначают специальную гимнастику, упражнения которой направлены на расслабление мышц. Благодаря этому восстанавливается кровообращение в пострадавшей зоне. Особенно полезной является лечебная гимнастика при деформации позвоночника, потому как такая патология вызывает нарушение тонуса мышц, которые стимулируют развитие острой боли.
Для того чтобы поддерживать тонус мышц и обеспечить нормальную функцию организму в профилактических целях рекомендуется вести активный образ жизни. Двигательная активность особенно рекомендуется тем людям, специфика работы которых предусматривает сидячий образ, длительное пребывание тела в одной позу. В случае появлении боли в области ягодиц необходимо сразу обратиться к лечащему врачу и вовремя определить источник ее возникновения.
Также при появлении боли в области ягодиц, медики рекомендуют прибегнуть к рецептам народной медицины.
Пчелиный воск – эффективное средство для снятия боли при ишиасе. Кусок пчелиного воска следует разогреть до состояния пластилина. Нанести на место локализации боли, накрыть полиэтиленом и закрепить шерстяным шарфом. Накладывать компресс на ночь.
Скипидар – воспаление седалищного нерва. Смешать скипидар и воду в соотношении 2:3. Возьмите корку черного хлеба и замочите в емкости с раствором. Пропитанную скипидаром корку наложите на больное место, и прикройте хлопчатобумажной тканью. Надавите на повязку рукой и держите в таком положении 10 минут. В случае если больной будет ощущать сильный жар, то лучше отпустить и не доводить до ожога. После такой процедуры нужно сразу ложиться спать. При необходимости можно повторить процедуру через 3-4 дня.
Капустный компресс. Для этого вам понадобятся свежие капустные листья. Очистите их и уложите их в кастрюлю с кипятком на 3 минуты. Как только листья станут эластичными, наложите их на больное место и накройте целлофаном и махровым платком. Полежите 15-20 минут, и вы ощутите как боль начнет отступать. Спустя 30 минут начнется процесс самолечения путем прогревания. Время действия такого компресса неограниченно.
Головки одуванчика. Добавьте цветущие головки одуванчика в тройной одеколон и дайте ему настояться. Готовое средство втирайте в больное место на ночь. Повторять такие процедуры следует до полного выздоровления.
Здоровый человек считает свободу движений чем-то само собой разумеющимся.
На самом деле это великое счастье – иметь возможность беспрепятственно и безболезненно двигаться, ходить, бегать, работать руками. Чтобы это понять, достаточно хотя бы раз в жизни испытать «прелесть» боли в суставах. Суставная боль даже самое простое движение превращает в почти неразрешимую проблему, и жизнь начинает походить на сплошную каторгу.
В этой статье мы поговорим про наиболее распространенные причины боли в суставах. Вы узнаете, Как лечить боли в суставах народными средствами.
Наш скелет построен из множества больших и маленьких костей различной формы. Суставы обеспечивают подвижность костных соединений, одновременно объединяя все части скелета в целостную систему. Сочленения костей могут отличаться друг от друга размерами и конфигурацией.
Но основные элементы конструкции одинаковы для всех суставов. Кости в суставах соприкасаются так называемыми головками. Эти места покрыты плотной и упругой хрящевой тканью, ее задача амортизировать трение и обеспечивать гибкость конечностей.
Область соприкосновения костей окружена суставной капсулой из фиброзной ткани, плотно облегающей сустав. Ее функция – защита и поддержка сустава при постоянных нагрузках. Внутри этой капсулы находится еще одна, она состоит из особых клеток, вырабатывающих вязкий секрет — синовиальную жидкость.
Это своеобразная смазка для движущихся частей сустава, которая нейтрализует трение головок костей друг о друга, а также осуществляет питание всех тканей сустава. Другие источники питания для суставов недоступны, т.к. они не имеют кровеносных сосудов.
Суставы скреплены связками из соединительной ткани, которые позволяют костям двигаться относительно друг друга, но при этом не дают скелету рассыпаться и упорядочивают амплитуду этих движений.
Когда элементы суставного аппарата (один или несколько) выходят из строя, его работа нарушается, и мы начинаем чувствовать боли в суставах. Причины могут быть разные, их можно разделить на две группы
Механическое воздействие, травмы:
Заболевания различного происхождения:
Воспалительные заболевания (всевозможные артриты) чаще всего вызываются какой-либо инфекцией. Как правило, это осложнение перенесенной инфекционной болезни (в том числе ангины, туберкулеза, гонореи, сифилиса и других) либо системного заболевания (например, системная красная волчанка, саркоидоз, клещевой боррелиоз, онкологические заболевания).
Фактором риска здесь выступает синовиальная жидкость – она является хорошим «питательным бульоном» для бактерий. Однако существует еще один путь возникновения артритов – так называемый аутоиммунный. В этом случае иммунная система почему-то (явление до конца не изучено) начинает воспринимать здоровые клетки и ткани сустава как враждебные и принимается их уничтожать. На фоне разрушения тканей развивается воспаление. Так возникает, к примеру, ревматоидный артрит.
Боли воспалительного происхождения обычно сопровождаются покраснениями и припуханиями в области суставов, а также местным повышением температуры. Они тягучи и постоянны, возникают как при движениях, так и в покое, могут усиливаться в ночные часы.
Дегенеративно-дистрофические патологии начинаются с разрушения хрящей. Хрящевой слой истончается, выработка суставной жидкости уменьшается, как результат — усиливается трение костей друг о друга. При этом появляются костные наросты (остеофиты), которые травмируют прилежащие к суставу мягкие ткани и ограничивают свободную подвижность сустава.
Дальше включается механизм замкнутого круга: разрушение и деформация сустава провоцирует воспаление, которое, в свою очередь, ускоряет разрушение и деформацию. И все это сопровождается мучительной болью. Результат – потеря трудоспособности и серьезное снижение качества жизни.
Поскольку причины болей в суставах лежат в разных плоскостях, то и помощь должна быть комплексной, т.е., оказываться по нескольким направлениям сразу. Эффективное лечение боли в суставах, заключается в следующем:
Эти принципы должны сохраняться при любых методиках лечения, будь то традиционная медицина или комплекс народных средств.
Одновременно с лечением непосредственно пораженных суставов необходимо диагностировать и проработать основное заболевание, являющееся первопричиной суставной патологии (о них мы рассказали выше). В противном случае болезнь суставов будет прогрессировать, несмотря на все меры местного воздействия.
Современная медицина предлагает богатый выбор лечебных мер – медикаментозных, хирургических, физиотерапевтических и реабилитационных. Для обезболивания пациентам прописывают лекарства из группы НПВП (нестероидные противовоспалительные препараты). Эти средства существуют как в виде таблеток, так и в форме мазей, кремов и гелей.
В острых случаях, когда боль становится невыносимой, производится так называемая блокада: с помощью специальных инструментов выполняется инъекция сильнодействующего препарата непосредственно в полость сустава. Это эффективная процедура, после нее у многих больных полностью и на длительный период исчезают боли, восстанавливается подвижность сустава.
Но побочные действия не исключены и в этом случае. Существует много противопоказаний для этого метода: блокаду нельзя делать людям с гипотонией, склонностью к урежению пульса (брадикардией), а также при повышенной чувствительности к лекарственным компонентам и проблемах с печенью.
Приостановить разрушение тканей сустава, в частности, хрящей, помогают препараты, содержащие хондроитино-глюкозаминовый комплекс (например, «Терафлекс»). Они содержат вещества, являющиеся строительными материалами для наших хрящей. Однако при этом значительно повышают нагрузку на почки.
Если же разрушение и деформация сустава зашли слишком далеко, и терапевтические методы уже не помогают, остается последний шанс избежать инвалидной коляски – эндопротезирование, т.е., замена «родного сустава» искусственным.
Такие операции делаются довольно часто, в подавляющем большинстве случаев дают хороший результат – работа суставов полностью восстанавливается, человек после реабилитации напрочь забывает о прошлых мучениях и наслаждается полнотой жизни и свободой движений. Но и тут существуют подводные камни. В некоторых случаях после операции наблюдается развитие глубоких инфекционных процессов, которые лечатся очень трудно и мучительно.
Таким образом, при всем богатстве способов лечения боли в суставах традиционными методами, ни один из них не является стопроцентно гарантированным и безопасным. А что же предлагает нам мудрая народная медицина?
Болезни суставов сопровождаются глубокими разрушительными и воспалительными процессами, поэтому одними лишь народными средствами справиться с ними, увы, невозможно. Рецепты и рекомендации народной медицины могут лишь послужить подспорьем в комплексном лечении.
Мы не рекомендуем применять эти методы без консультации со специалистом. Народная и традиционная медицина должны стать союзниками в этой борьбе. Предлагаю вашему вниманию эффективные народные средства от боли в суставах, которые помогут справится с недугом и поскорее выздороветь.
Итак, мы постарались выяснить, как лечить народными средствами боль в суставах. Однако любое лечение не будет достаточно эффективным, если при этом не соблюдаются нормы здорового образа жизни. Наша статья была бы неполной, если бы мы не заострили внимание на такой проблеме, как питание при болях в суставах.
Если вас мучают боли в суставах, вам придется основательно проинспектировать ваш повседневный рацион и безжалостно исключить из него алкоголь, копчености, острые приправы, а также ограничить употребление картофеля и томатов.
А вот список продуктов, которые, напротив, способствуют оздоровлению суставов и предотвращают их разрушение. Позаботьтесь о том, чтобы на вашем столе всегда присутствовали источники жирных омега-3 кислот:
Щедро употребляйте молочные продукты (молоко, творог, кефир, йогурт, нежирную сметану и др.) – это источник жизненно необходимого для костей и суставов кальция.
Не забывайте о двигательной активности! Нагрузку на больные суставы, разумеется, необходимо дозировать, но оставлять их в неподвижности было бы неправильно. Разумное движение стимулирует выработку синовиальной жидкости, улучшает кровообращение тканей и их питание. Плавание, велосипед, лечебная гимнастика помогут поддержать рабочее состояние ваших суставов.
Однако не забывайте о недопустимости самолечения! Только опытный специалист сможет определить количество и характер необходимых вам упражнений.
В дополнение к физкультуре вам могут быть назначены физиотерапевтические процедуры и реабилитационные мероприятия, например, электрофорез, лечебный массаж, грязевые ванны, различные обертывания и другие.
Появление боли любого происхождения сигнализирует о развитии патологического процесса в организме. Независимо от места ее локализации и интенсивности, больной должен адекватно отреагировать на такой сигнал и вовремя посетить врача для определения источника. Следует знать, что не во всех случаях место локализации боли совпадает с ее источником. Например, болевые ощущения в области ягодиц могут свидетельствовать о разных недомоганиях.
Ягодицы – это симметричные части тела, которые образно можно сравнить со слоеным пирогом.
Боль в ягодице может возникать как самостоятельный симптом, так и рефлекторный, который свидетельствует о патологии органов и систем, находящихся в непосредственной близости к ягодицам. Как правило, пациенты жалуются на локализацию боли в области ягодиц, которая отдает в ногу и нижний отдел спины. Особенно резкие ощущения возникают при смене позы. Иногда возникает ощущение онемения ноги или прострелы от середины ягодиц в колено или пятку.
Невзирая на то, что источники возникновения боли в ягодице могут быть разными, условно их можно разделить на следующие группы:
В виду того что боль возникает непосредственно в области ягодиц, или же является рефлекторным ответом на поражение близлежащих органов, первое что необходимо сделать – это снять боль. Как правило, кроме противовоспалительных и болеутоляющих препаратов рекомендуют использовать следующие терапевтические методы:
Кроме этого, при местных гнойных процессах врачи рекомендуют использовать повязки с мазьюВишневского или ихтиоловой мазью.
При мышечных спазмах, которые вызывают боль в ягодице, медики назначают специальную гимнастику, упражнения которой направлены на расслабление мышц. Благодаря этому восстанавливается кровообращение в пострадавшей зоне. Особенно полезной является лечебная гимнастика при деформации позвоночника, потому как такая патология вызывает нарушение тонуса мышц, которые стимулируют развитие острой боли.
Для того чтобы поддерживать тонус мышц и обеспечить нормальную функцию организму в профилактических целях рекомендуется вести активный образ жизни. Двигательная активность особенно рекомендуется тем людям, специфика работы которых предусматривает сидячий образ, длительное пребывание тела в одной позу. В случае появлении боли в области ягодиц необходимо сразу обратиться к лечащему врачу и вовремя определить источник ее возникновения.
Также при появлении боли в области ягодиц, медики рекомендуют прибегнуть к рецептам народной медицины.
Пчелиный воск – эффективное средство для снятия боли при ишиасе. Кусок пчелиного воска следует разогреть до состояния пластилина. Нанести на место локализации боли, накрыть полиэтиленом и закрепить шерстяным шарфом. Накладывать компресс на ночь.
Скипидар – воспаление седалищного нерва. Смешать скипидар и воду в соотношении 2:3. Возьмите корку черного хлеба и замочите в емкости с раствором. Пропитанную скипидаром корку наложите на больное место, и прикройте хлопчатобумажной тканью. Надавите на повязку рукой и держите в таком положении 10 минут. В случае если больной будет ощущать сильный жар, то лучше отпустить и не доводить до ожога. После такой процедуры нужно сразу ложиться спать. При необходимости можно повторить процедуру через 3-4 дня.
Капустный компресс. Для этого вам понадобятся свежие капустные листья. Очистите их и уложите их в кастрюлю с кипятком на 3 минуты. Как только листья станут эластичными, наложите их на больное место и накройте целлофаном и махровым платком. Полежите 15-20 минут, и вы ощутите как боль начнет отступать. Спустя 30 минут начнется процесс самолечения путем прогревания. Время действия такого компресса неограниченно.
Головки одуванчика. Добавьте цветущие головки одуванчика в тройной одеколон и дайте ему настояться. Готовое средство втирайте в больное место на ночь. Повторять такие процедуры следует до полного выздоровления.
Боль появляется внезапно, словно, дает указание человеку немедленно обратиться к врачу. Такие действия предписывается совершать не спонтанно, поддаваясь панике, а с целью поправить положение, восстановить комфортность жизни. Боль в ноге от бедра до стопы способны вызвать многие болезни. Врач поставит реальный диагноз, начнет правильное лечение.
Коварность заболевания нижних конечностей заключается в том, что если заболел один коленный, иной сустав, то боль оперативно купируется, он восстанавливается. При условии, что начато своевременное лечение. Если оно упущено, начинается болевой рецидив ноги от ягодиц до ступни. Причины появления тотальной боли появляются от осложнений, возникающих:
Пациенту важно врачу описать особенности болей, что поможет быстро, безошибочно установить диагноз. Его доверительные отношения в описании характеристик болей даст специалисту верное направление в лечении
Медицинской практикой доказано, что многие заболевания организма человека, включая эпизоды, когда ноги от бедра до стопы болят, вызваны функциональными нарушениями позвоночника, играющего в теле подвижной стержень, несущий на себе нацепленные природой внутренние органы. При его помощи человек вертикально ходит, переносит тяжести. Является биологическим устройством, внутри которого спрятаны нервные волокна, по которым от центрального головного мозга передаются соответствующие команды периферийным нервным отросткам.
Ежедневные колоссальные нагрузки на позвоночник изнашивают его. Между позвонками истирается хрящевая прослойка. Выпирание деградирующей ткани приводит к защемлению нерва. Образовывается грыжа, приносящая человеку нестерпимую боль, рефлекторно отдающаяся в нижние конечности.
Источником боли в ноге от бедра является и остеохондроз — дисковая протрузия.
Сегодня существует масса медицинских методов для лечения позвонка. Специальные клиники активно используют практику дефанотерапии. То есть выявляется локация заболевания ослабших мышц, устанавливается их степень напряжения и при помощи релаксации, массажного воздействия приводят позвоночник в априорную стадию функциональности.
Провоцирует боль, начинающуюся в зоне ягодиц и, простирающуюся до ступни, деградация кровеносных сосудов, расположенных в нижних конечностях. Явление называют варикозным расширением. Происходит закупорка вен. Кровоток ищет свободные пути, расширяет вены. В результате они истощаются, становятся менее эластичными. Человек начинает страдать закупоркой вен. Опасное заболевание.
Тянущая боль от ягодиц до стоп появится в ногах при заболеваниях мышц, вызванных микроскопическими травмами. Папатология развивается при чрезмерной мышечной напряженности. Последняя возникает и при постоянном головокружении. В таком состоянии человек, чтобы не упасть, держит мышцы в напряженном состоянии. В результате происходит деградация мышечной ткани. Боли появляются в ягодичной области, увеличиваясь после ходьбы.
Причины образования боли бывают и от ишиалгии. Дискомфорт возникает от защемления, сжатия нерва, который в медицине называют седалищным. В организме человека считается самым длинным. По толщине не больше мизинца. Берет начало от спинного мозга и проходит до стоп через ягодицы.
Развитию патологии содействуют:
Диагностика болезни происходит врачом в результате физикального осмотра больного.
Нарушение обмена веществ в организме неизбежно влечет за собой подагру, артрит подагрический. Происходит накопление в суставах избытка солей кислоты мочевой. Серьезных последствий подагра вызвать не может при оперативном лечении. Запущенная форма создает дискомфорт для жизни человека.
У человека проявляются кратковременные приступы боли. Приходит она в ночное время. В зону поражения болезни входят:
Пораженная зона постепенно набухает, кожа краснеет. Первичные приступы длятся три, четыре дня. Исчезают быстро. Больной чувствует себя здоровым определенный период, после которого приступы повторяются, интервалы становятся короткими.
Для подготовленного профессионального врача болезнь не представляется опасной. Заболевание легко излечивается при условии, что пациент отказывается от конкретных продуктов питания. Назначенная врачом диета выполняется безукоризненно.
Коварной болезнью следует назвать остеомиелит. Проявляется, когда человек «подхватил» инфекцию, способную воспалять кости, окружающие их ткани. Ведет к деградации не только кости, но и костного мозга. Пораженная субстанция разрастается, давит на кровопроводящие каналы, перекрывает их. Нарушается поступления крови в зону поражения, чем провоцирует начало деградирующих, разрушительных факторов.
Проявление болезни сопровождается стойким снижением артериального давления крови. Попутчиками недуга являются:
Правильно поставленный диагноз — фактор успешного лечения больного. Принимают быстрые решения, поскольку болезнь, развивающаяся в динамике, чревата трудно диагностируемыми осложнениями, последствиями. Медицинская практика успешно борется с болезнью, используя медикаментозную, физиотерапевтическую помощь. В некоторых случаях применяются хирургические операции. Здесь лечение народными средствами неуместно.
Врачи, опираясь на медицинскую практику, информируют, что остеосаркома чаще диагностируется у людей молодого возраста. Что выявить заболевание на начальной стадии, необходимо помощь врача.
Симптомы заболевания саркомой
Принимая во внимание, что саркома тяжело диагностируется, больному необходимо оперативно обратиться врачу, рассказать все, что его беспокоит. Насторожить человека должны нелокализованные боли ног или ноги. Усиливаются дискомфортные ощущения вечером, ночью, но указать на конкретную зону человек не в состоянии, поскольку отеки не возникают. Если очаг заболевания расположен, например, в коленном суставе, то боль не конкретизируется, расплывается по всей нижней конечности.
В будущем боли увеличиваются, обнажая локацию опухоли. Доходит до того, что человек с трудом ходит, а после перестает передвигаться.
Оно заключено исключительно в операционном вмешательстве. Больной теряет конечность, но остается жив. После операции ему необходимо быть предельно внимательным, чтобы вовремя обнаружить вторичные метастазы.
Когда болят ноги от ягодиц до стопы, необходимо мобильное лечение по снятию синдрома. Врачом устанавливаются причины патологии. Прописывает нестероидные лекарства, использование которых облегчает страдания пациента. Медикаментозное лечение предусматривает применение Индометацина, Диклофенака, иных лекарств. В аптеках реализуются в виде гелей, таблеток.
При сильных тягучих болях рекомендуется покупать Нимесулид. Можно Парацетамол, Ибупрофен.
При использовании этих средств не стоит забывать, что они не производят лечение заболевания, а только микшируют болевой синдром.
Используя специальные мази (венотоники), пациент получает значительную пользу. Мази Гепарин, другие производят положительную коррекцию, уменьшая застойные факторы, положительно влияют на работу клапанов вен. Конкретный результат налицо — исчезают отечности, боли уменьшаются.
Люди на протяжении долгого времени накопили опыт облегчать страдания больных. Сохранились рецепты, рекомендации, не противоречащие медицинской практике. Наоборот, рекомендуют использовать отвары, состоящие из ромашки, хмеля и так далее. Интересен рецепт из сока цветочков каштана конского. На столовую ложку требуется всего 30 капель сока. Принимают в день 2 раза.
Хорошо снимает боль настойка каштановых плодов на водке. Измельчают в кофемолке 10 граммов плода каштана, заливают 100 граммами водки, сохраняют в темном месте. Употребляют перед едой по 20 капель.
Если ноют конечности ночью, то народная практика рекомендует снимать боли листьями обычной капусты. Последствия от компрессов положительные, особенно с интегрированными в них лекарствами. Снимают приступы боли, возвращая пациенту комфортный сон. Компрессы содействуют тотальному насыщению пораженных тканей кислородом, что улучшает окислительный процесс в организме.
Международной статистикой установлено, что заболевания нижних конечностей от различных фактов увеличивается.
Нередко люди сталкиваются с такой проблемой, как защемление нерва в пояснице.
При этом ощущение сильной боли может то появляться, то внезапно пропадать, из-за этого человек не всегда придает этому значения, что приводит к усугублению ситуации.
Запущенная болезнь вызывает неприятные осложнения в дальнейшем. Ведь это патологическое состояние, при котором зажимается нервный ствол.
Боль может быть очень сильной при защемлении нерва в пояснице, лечение в домашних условиях применяется после консультации с врачом.
Причин появления этого недуга очень много. Но в большинстве случаев, защемление появляется из-за чрезмерной нагрузки на спину. В результате периодического стрессового воздействия на спину или разового поднятия непосильной тяжести.
Чрезмерный вес тоже может стать фактором, который очень негативно сказывается на спине.
Основным симптомом проявления такого состояния является острая невыносимая боль, которая усиливается при движении. Болевые ощущения могут чувствоваться в конечностях и отдаленных областях организма.
А также возникают такие симптомы:
- Острые отдачи боли в область ноги, ягодиц.
- Онемение спины.
- Мышечная слабость.
- Чувство покалывания.
- Мышечный спазм и воспаление.
- Распространение боли на руку и шею.
При такой патологии очень чувствуется боль в конечностях. Если при защемлении нерва в пояснице, боль отдает в ногу, то своевременное комплексное лечение таблетками, мазями, массажем даст хороший результат.
Но также можно применить уколы, которые не так вредят внутренним органам, как таблетки. Они действуют по месту требования.
Такой способ лечения почти не дает побочных действий. Неприятности могут возникнуть только при неправильном введении иглы. Это аллергическая реакция или абсцесс.
В инъекциях чаще всего используют такие препараты:
Боль отдает в ногу по причине защемления седалищного нерва. Именно он отвечает за двигательную активность нижних конечностей. Болевые ощущения сопровождаются онемением или покалыванием.
В тяжелых случаях боль настолько сильна, что человек может не чувствовать ногу.
Приступ острой боли может быть внезапным и больной не сможет даже пошевелиться. В панике возникает вопрос, что делать при защемлении нерва в пояснице?
Человек остается в такой позе, при которой ему удается немного снизить дискомфорт. Такое положение лучше не менять. Любое резкое или неловкое движение только ухудшит состояние.
В такой ситуации нужно постараться сохранить спокойствие и выдержку. При возможности, следует лечь животом на ровную и твердую поверхность — это первая помощь которую можно оказать себе самостоятельно.
Кроме того, важно придерживаться специальных рекомендаций, как снять боль:
Лечение нужно начинать сразу после установления причины, вызвавшей такое состояние. Оно имеет три направления:
Из медикаментозных средств врачи чаще всего назначают нестероидные противовоспалительные, они помогают снять боль и воспаление:
В таких же целях можно применять различные мази. Лечится ими можно самостоятельно в домашних условиях, но лучше после назначения врачом. Это поможет избежать аллергической реакции. Самые распространенные:
Устранить очень сильные боли можно инъекциями раствором новокаина. Повысить эффективность в период восстановления помогут препараты содержащие витамины группы В.
А также лечение должно сопровождаться правильным питанием. Слишком острые и соленые блюда следует исключить из рациона. От крепкого кофе и алкогольных напитков тоже следует отказаться.
Лечение будет эффективным только тогда, когда его направление нацелено не только на снятие болевых ощущений и воспалительных процессов, но и на устранение причин, которые провоцируют недуг — это очень важный момент.
Чтоб получить хороший результат необходимо освободить нерв от зажатия, восстановить нормальное положение межпозвонковых дисков, снять спазм с мышц.
Существуют разнообразные методы лечения:
Если причиной защемления является опухоль или межпозвонковая грыжа, которая не поддается консервативному лечению, то в таком случае понадобится хирургическое вмешательство.
Физические упражнения при защемлении нерва в пояснице очень эффективны. Они дают положительный результат не только в период лечения, но и после болезни, применяются в качестве профилактики.
Гимнастика для поясницы укрепит мышцы спины и предотвратит повторное заболевание. Хорошо этому способствуют такие упражнения:
- скручивания на пресс;
- разнообразные приседания;
- наклоны в стороны;
- наклоны вперед и назад;
- отжимания.
Для того, чтоб занятие гимнастикой было более комфортным, необходимо подобрать удобную спортивную одежду из натуральных тканей и работать умеренно, усталость на начальном этапе должна быть легкой.
Важно в первые дни правильно распределить нагрузку. Чрезмерное перенапряжение может способствовать возвращению симптомов.
Чтобы восстановить нервную проводимость, следует выполнять самомассаж поясницы. Массировать желательно три раза в день не менее 10 минут.
Если процедура выполняется правильно — появиться устойчивая краснота и чувство тепла на пояснице.
Массаж при защемлении нерва в пояснице состоит из таких этапов:
При таком лечении очень важно все выполнять правильно и ответственно отнестись к этой процедуре.
Во время острого приступа нельзя разогревать спину. В больном месте появляется отек, а повышение температуры увеличивает приток крови к этому месту. Отек становится больше и увеличивается давление на нервную ткань.
Такая процедура может устранить боль на время, а потом проявится еще сильнее. Если острый приступ боли снят, то тепловые процедуры могут оказаться очень эффективными при лечении и снятии остаточных явлений защемленного нерва. В домашних условиях можно воспользоваться аптечными мазями или сделать их самостоятельно.
Но такие процедуры, чтоб не навредить себе, лучше проводить только после консультации со специалистом. Он выяснит причину защемления и сможет определить можно ли греть поврежденный участок.
При отсутствии противопоказаний, применяют лечение компрессами и растираниями. Хорошо попринимать солевые и хвойные ванны.
Прогревают поясничную область грелками, но накладывать их на обнаженное тело нельзя. Необходимо подложить тонкое полотенце или ткань. Грелка должна быть теплой, но не горячей.
Существуют эффективные народные способы лечения защемленного нерва. Но использовать их можно только как дополнение к основному лечению, после консультации и одобрения доктора.
Наиболее распространенные рецепты, которые помогут справиться с недугом и ускорить лечение:
Защемление нерва в пояснице вызывает очень болезненные ощущения. Важно знать о причинах возникновения недуга и о том, как оказать первую помощь при острых болях.
Любое лечение, даже в домашних условиях нужно применять после сосласования с врачем и под его контролем. То, как долго может болеть поясница при защемлении нерва, зависит от вовремя оказанной помощи и разумного лечения.
Сегодня заболевания и повреждения костно-мышечной системы занимают одно из лидирующих мест в списке частовстречающихся патологий. Представьте, боль в мышцах и суставах сопровождает жизнь более чем 30% населения Земли, 20% пациентов требуют обязательного и срочного лечения, 10% частично теряют трудоспособность, а 5% навсегда становятся инвалидами.
Интересно, что с возрастом показатели увеличиваются, и уже после 65 лет 90% людей жалуются, что болят мышцы и суставы. Как уберечься от интенсивной боли и сохранить подвижность и активность? В этом помогут профилактика, а при начавшемся заболевании своевременное лечение.
- Инфекционные заболевания, такие как ангина, грипп нередко проходят с ломотой — болью в мышцах. Это сопровождается высокой лихорадкой, ознобом и другими признаками инфекционного процесса.
- Радикулиты, или повреждения нервов часто осложняются интенсивной стреляющей болью.
- Избыточная физическая нагрузка ведет к усиленному образованию и накоплению молочной кислоты. Это вещество воздействует на нервные волокна и поэтому возникает боль в мышцах.
Обязательно обратиться к врачу. Только своевременная диагностика может предотвратить возникновение тяжелейших болезней и осложнений. Если это просто мышечная боль после физической нагрузки — она пройдет, однако если постоянно болят мышцы и суставы — это свидетельствует о наличии определенной болезни, и чем раньше вы ее выявите и начнете лечение, тем больше шансов на восстановление вы будете иметь. Боли в коленях лечение >>
После обследования и постановки диагноза врач назначает соответствующее лечение, в зависимости от диагноза. Обязательным компонентом терапии мышечно-суставных болезней есть следующие группы препаратов:
Как лечить боль в мышцах и суставах с помощью Коллагена Ультра
- Хондропротекторы . Это натуральные вещества, которые восстанавливают структуру поврежденных тканей. Они применяются длительно, поскольку их эффекты проявляются после накопления активных веществ. Так, одним из наиболее мощных препаратов для лечения мышц и суставов есть отечественный «Коллаген Ультра». Он выпускается в виде БАД, крема и геля. Основные его вещества — гидролизат коллагена и глюкозамин. Они накапливаются в тканях поврежденного сустава и стимулируют восстановительные, обменные и противовоспалительные процессы. Применение «Коллаген Ультра» показано при любых патологиях опорно-двигательного аппарата, а также для профилактики. «Коллаген Ультра» содержит также экстракты лекарственных растений и минерально-витаминный комплекс. Местное применение крема и геля «Коллаген Ультра» также помогает снять боль в мышцах и суставах. КУПИТЬ КОЛЛАГЕН УЛЬТРА В ИНТЕРНЕТ-МАГАЗИНЕ >>
Боли в области крестца могут быть по причине ушиба или перелома позвонков крестцово-копчикового отдела позвоночника. Если после падения болит низ живота, очевидно повреждение мягких тканей. Для выявления повреждений костной системы необходимо пальцевое ректальное исследование крестцово-копчикового отдела позвоночника (через прямую кишку) или рентгенография позвоночника.
После падения на «мягкое место» могут болеть ягодицы справа или слева. В общем, симптомов заболевания множество, но их выраженность зависит от особенностей повреждения крестцово-копчиковой области.
Боль в области крестца при ушибах не проявляется высокой интенсивностью и выраженностью. При пальпации крестцово-поясничной области можно выявить локальную болезненность. Она устраняется применением противовоспалительных средств – ибупрофен, диклофенак и кеналог. Они нарушают местное кровоснабжение и снижают вероятность кровотечения после ушиба пояснично-крестцового отдела позвоночника.
Одновременно с ними некоторые врачи назначают прием аспирина, чтобы устранить образование тромбов в сосудах.
При ушибе боли в крестце могут быть справа и слева, иррадиировать в ягодицы или проявляться внизу живота. Симптомы патологии зависят от объема пораженных мягких тканей и выраженности гематом.
Особую опасность представляет повреждение крестцово-подвздошного сочленения. При патологии наблюдается смещение костей малого таза, чтобы вызывает судороги и боли в мышцах. Заболевание не вызывает болевых ощущений, но приводит к нарушению функций печени, желудка и кишечника.
При повреждении крестцово-подвздошных сочленений возникают боли в крестце также за счет сопутствующих гинекологических болезней у женщин, которые обостряются на фоне патологии.
При смещении тазовых костей возникают запоры, учащение мочеиспускания и болезненные ощущения в крестцово-копчиковом отделе. Такая боль носит название сакродинии. Она проявляется целым симптомокомплексом, который возникает из-за ущемления пояснично-крестцового нервного сплетения.
При переломе крестца нередко у женщин болит внизу живота. Симптомы обусловлены повреждением органов репродуктивной системы при нестабильности или смещении крестцового отдела позвоночника. Между малым тазом и гинекологическими органами тесная взаимосвязь за счет сосудистых и висцеральных нарушений.
Таким образом, под термином «боль в области крестца» понимается целый комплекс симптомов, возникающий на фоне переломов и трещин позвонков, сопровождающихся поражением продольных связок, межпозвонковых суставов и других анатомических структур крестцово-копчикового отдела.
Если болит внизу позвоночника, объяснить причины болевых ощущений только болевым синдромом невозможно. Существует множество структур, повреждение которых будет провоцировать боль в крестцово-копчиковом отделе позвоночника.
При проблемах с крестцом болевые ощущения в спине могут быть сильно выраженными, но на рентгенограммах при них может не прослеживаться трещин или переломов. Такие ощущения формируются вследствие раздражения нервных рецепторов, расположенных в мышечно-связочных структурах позвоночника.
Болевые ощущения внизу поясницы не всегда появляются только после падения на ягодицы. Существуют и другие причины, при которых появляется боль в крестце:
Сложно перечислить все причины заболевания. Их выявлением должен заниматься квалифицированный специалист. Самостоятельно лечить заболевание не рекомендуется, так как рассчитывать при этом на положительный эффект от терапии не приходится, а риск негативных последствий значительно повышается.
На вопрос пациентов, что делать при боли в крестце, отвечаем – нужно обратиться к врачу. Только специалист сможет разобраться с истинными причинами недуга и назначить правильную терапию заболевания. Не занимайтесь самолечением, особенно, когда не знаете причин недуга.
источник