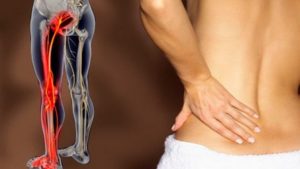
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
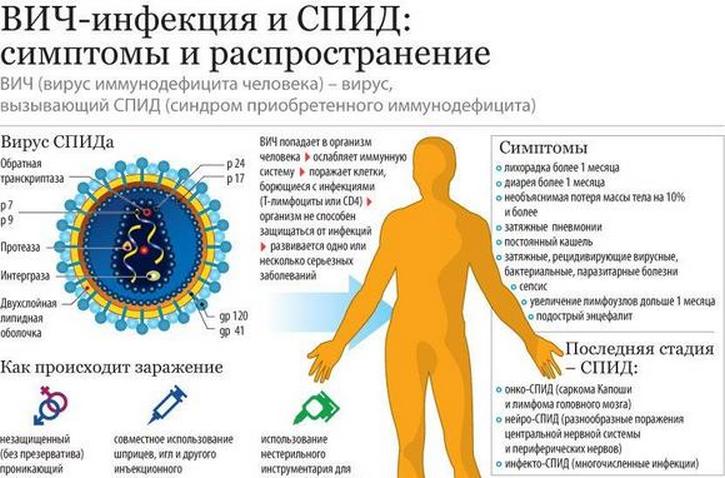
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
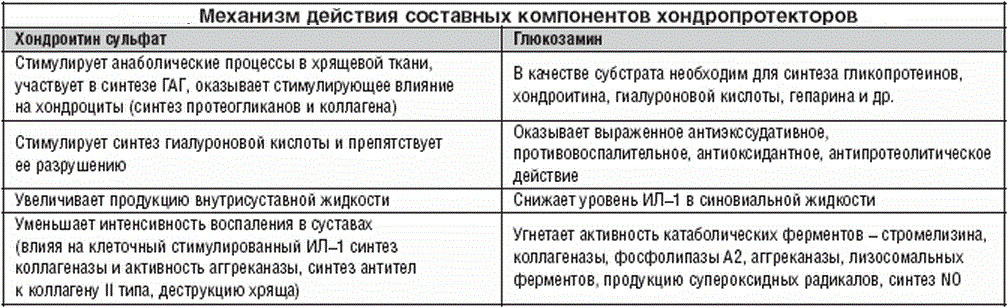
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
источник
Люди различных возрастов сталкиваются с болезненностью в пояснице. Но что если болевой синдром иррадиирует еще и в нижние конечности? Причины боли в спине, отдающей в ногу, могут быть самыми разнообразными. Установить точную этиологию болевых ощущений может только опытный специалист после детального обследования.
Обычно боль в спине, переходящая в ногу, является признаком следующих патологических состояний.
Данное состояние подразумевает собой защемление спинномозговых корешков и обычно наблюдается при таких патологиях позвоночника:
- остеохондроз;
- межпозвонковая грыжа;
- механическое повреждение позвоночника;
- спондилолистез.
Боль в поясничном отделе, отдающая в ногу, иногда возникает вследствие инфекционного поражения тканей. Также важную роль играет генетическая предрасположенность.
Ишиалгия представляет собой симптомокомплекс, возникающий вследствие компрессии седалищного нерва. Иначе данный болевой синдром называется пояснично-крестцовым радикулитом. Ишиас может возникнуть вследствие таких патологий:
- межпозвонковая грыжа;
- образование остеофитов;
- спондилолистез;
- опухоли;
- инфекционное поражение.
Проявляется ишиалгия поясничной болью, иррадиирующей в нижнюю часть туловища, мышечной атрофией, потерей чувствительности, онемением. Также наблюдается нарушение подвижности, больной не способен нормально передвигаться.
Люмбаго проявляется внезапной острой поясничной болью, которая без лечения может наблюдаться на протяжении нескольких недель. Если возникает прострел, то человек застывает скрюченным в пояснице, не имея способности разогнуться.
Боль настолько сильная, что почти невозможно ходить или стоять. Любое передвижение приводит к ухудшению состояния. Люмбаго может возникнуть вследствие таких патологий:
- прогрессирующий остеохондроз;
- спондилолистез;
- межпозвонковая грыжа;
- защемление нерва.
К предрасполагающим факторам можно отнести физическое перенапряжение, переохлаждение организма.
При люмбалгии болит спина в области поясницы и нога, наблюдаются следующие симптомы:
- нарушение чувствительности;
- слабость ног;
- отеки тканей возле позвоночника;
- постоянное желание присесть, прилечь.
Болезненность носит ноющий хронический характер, развиваясь длительное время. Основной причиной люмбалгии являются сильные нагрузки на позвоночник, провоцирующие стирание межпозвонковых дисков.
Это разновидность болевого синдрома, возникающего в пояснице и отдающего в ногу. Он носит резкий, мучительный характер, существенно ограничивает возможность передвижения, не дает человеку нормально становиться на больную ногу. При люмбоишалгии наблюдаются такие симптомы:
- онемение ягодицы, ноги;
- нарушение осанки (туловище наклоненное вперед);
- нарушение чувствительности конечностей;
- спазмы мышц голени;
- сосудистые нарушения.
Люмбоишиалгия возникает вследствие патологий спины, вызванных чрезмерной физической нагрузкой на позвоночник.
Данные состояния являются врожденными дефектами, характеризующимися недостаточным или излишним количество сегментов позвоночника в пояснично-крестцовом отделе. Первые проявления патологии обычно возникают в возрасте 20-25 лет, носят слабовыраженный характер.
Вследствие воздействия таких факторов, как переохлаждение, травмы, физическое перенапряжение, может возникать сдавливание ягодичного нерва. Боль в спине отдает в левую или правую ногу, сопровождается нарушением чувствительности, мышечными спазмами.
Если сильно болит спина и отдает в ногу, то данное проявление не всегда указывает на прогрессирование патологий позвоночника. К причинам болевого синдрома еще можно отнести такие патологические состояния:
- заболевания пищеварительной системы (колит, кишечная непроходимость, свищи);
- болезни мочевыводящей системы (уролитиаз, пиелонефрит, цистит);
- гинекологические заболевания (простатит, киста, аднексит);
- поражение инфекционным агентом;
- ВСД;
- онкология;
- интоксикация радиоактивными веществами, ядохимикатами.
Вот почему болит спина и ноги, если отсутствует поражение позвоночного столба. Также боли в спине слева или справа, отдающие в ногу, способны появиться на фоне сильного стресса, злоупотребления спиртным или наркотиками, лишнего веса или переохлаждения организма. Нередко люмбалгия появляется на первом триместре беременности.
Определить причину того, что болит низ спины и отдает в ноги, можно по характеру болевых ощущений, особенностям их проявлений.
Если очень сильно болит спина и отдает в ногу, то наиболее вероятная причина данного явления – это обострение межпозвонковой грыжи или остеохондроза. Также острая боль может свидетельствовать о воспалении нерва, серьезном повреждении позвоночника или выраженном спондилолистезе. Болевой синдром преимущественно возникает ночью. При длительном отсутствии терапии начинают развиваться различные трофические нарушения.
Тянущая боль в спине и ногах может возникать по различным причинам. Если она не сопровождается другими симптомами и быстро проходит самостоятельно, то вероятней всего болезненные ощущения являются следствием физического переутомления, длительного ношения каблуков или беременности.
Но если наблюдается гипертермия, нарушение чувствительности, то болезненность может указывать на наличие врожденных аномалий позвоночника, инфекционных заболеваниях или патологиях мочеполовой системы.
Постоянные ноющие боли в спине и ногах чаще всего указывают на деформацию позвоночника, различные патологии, сопровождающиеся застойными явлениями. Также такое проявление может возникать вследствие образования опухолей или остеофитов, патологий неортопедического характера.
Выявить точную причину, почему боль в спине отдает в бедро или голень, можно только путем проведения детального обследования. Предположительный диагноз ставится врачом уже после подробного опроса и осмотра пациента. Но на данном этапе поставить точный диагноз довольно трудно. Поэтому назначается ряд диагностических мероприятий:
- Анализ крови, мочи. Позволяет обнаружить воспаление.
- Рентгенография. Позволяет детально изучить состояние позвоночника, диагностировать межпозвонковые грыжи, травмы.
- КТ, МРТ. Наиболее информативные методы диагностики, с помощью которых можно подробно изучить состояние позвоночника и рядом расположенных структур, обнаружить повреждения сосудов, нервов.
- УЗИ. Показывает расположение и форму внутренних органов, позволяет диагностировать различные заболевания почек, ЖКТ, мочеполовой системы.
С учетом симптоматики могут назначаться дополнительные инструментальные методы диагностики, лабораторные исследования. Для постановки точного диагноза часто требуется консультация других специалистов.
Что делать при боли в спине и ногах? Для быстрого снятия болевых симптомов самостоятельно можно воспользоваться таким советом. Если боль в спине иррадиирует в какую-то одну конечность, то нужно прилечь на здоровый бок, подтянув к груди пораженную ногу. При болезненности в обеих конечностях следует лечь на спину, согнуть ноги в коленных суставах и максимально подтянуть их к груди.
Если болевой синдром никуда не делся, то можно воспользоваться следующими медикаментозными средствами:
- НПВС: Вольтарен, Ибупрофен, Кетанов. Лекарства выпускаются в нескольких формах, но лучше всего лечебный эффект наблюдается при использовании уколов.
- Анальгетики: Кетарол, Парацетамол, Индометацин. Лекарства также выпускаются в нескольких формах. Хорошо помогают справиться с болью мази, которые нужно наносить непосредственно на больной участок.
- Миорелаксанты и спазмолитики: Мидокалм, Но-Шпа, Сирдалуд. Данные лекарства помогут устранить боль, если она была вызвана мышечным спазмом.
Обезболивающие уколы или мази рекомендуется применять лишь, когда нет возможности посетить врача. Злоупотреблять медикаментами не стоит. Если боль не утихает, лучше все же посетить больницу.
После обнаружения основной проблемы назначается комплексное лечение боли в спине, отдающей в ногу, которое подбирается в индивидуальном порядке:
- При патологиях позвоночника назначается медикаментозная терапия, способствующая устранению симптоматики, восстановлению хрящей, предупреждению осложнений: НПВС, спазмолитики, хондропротекторы. Помимо этого назначаются различные физиопроцедуры (электрофорез, магнитотерапия, УВЧ-терапия), способствующие скорейшему выздоровлению, массаж, мануальная терапия, ЛФК.
- Механические повреждения устраняются путем медикаментозной терапии, массажем, остеопатией, а также ЛФК и курсом физиотерапии.
- Воспалительные процессы внутренних органов устраняются с помощью антибактериальной терапии и медикаментозных средств, устраняющих симптоматические проявления. Дополнительно рекомендуются физиопроцедуры, диетическое питание, народные средства и фитотерапия. В запущенных ситуациях применяется хирургическое вмешательство.
- При патологиях ЖКТ помимо диеты назначаются ферменты, пробиотики, антациды, прокинетики, спазмолитики. Для устранения симптоматики рекомендуется прием препарата Ренни, Мотилака или Гастала.
Если болевой синдром является признаком онкологии, то применяется хирургическое вмешательство. Симптомы, вызванные физиологическими факторами, в специализированном лечении не нуждаются, достаточно пересмотреть рацион питания.
Предупредить развитие болевого синдрома в пояснице, отдающего в нижние конечности можно, если соблюдать следующие профилактические мероприятия:
- заниматься физкультурой, спортом;
- не допускать физического перенапряжения;
- избегать переохлаждения организма;
- отказаться от вредных привычек;
- укреплять иммунную систему;
- избегать частого и длительного ношения каблуков;
- следить за осанкой;
- употреблять больше продуктов, богатых на кальций, магний и фосфор;
- спать на кровати средней жесткости или ортопедическом матрасе;
- при сидячей работе периодически вставать и делать небольшую разминку;
- заниматься плаваньем, больше гулять на улице.
Если все же возник дискомфорт и боль в пояснице, то следует посетить больницу для прохождения подробного обследования.
Болевой синдром в спине, иррадиирующий в ногу – это распространенное явление, возникающее в результате различных патологий спины, гинекологических заболеваний, а также болезней ЖКТ. Незначительная кратковременная болезненность может быть вызвана физическим перенапряжением, длительным хождением на каблуках, беременностью. Выявить этиологию болей можно с помощью ряда диагностических мероприятий. Лечение подбирается индивидуально, учитывая множество нюансов.
источник
Большой процент людей, перешагнув тридцатилетний возрастной порог, испытывает внезапную резкую боль в пояснице, способную локализоваться и в область нижних конечностей. Видимых причин возникновения болевых ощущений нет, но подобное состояние однозначно говорит о больших проблемах с позвоночником, в частности, с крестцово-поясничным отделом.
Прострел в пояснице отдает в ногу настолько сильно, что человек не может разогнуться и нормально двигаться. При попытке совершить любое движение наступает ужасный приступ боли. Вызвать такое состояние могут:
- Люмбаго (а в народе прострел) – приступ боли импульсивного характера, непостоянного действия, то есть внезапная вспышка.
- Люмбалгия – периодические приступы в спине или пояснице, которые могут сильно действовать на нижние конечности, вызывая боль.
- Ишиас – поражение самого крупного нерва – седалищного. Локализация боли происходит в области ягодиц, бедра и голени.
- Люмбоишиалгия – болевой синдром присутствует постоянно, сопровождаясь прострелами, очень сильно боль в спине отдает в ногу.
- Люмбализация – возникает в результате врожденного дефекта позвоночника.
Но чаще всего ноги при люмбаго болят при защемлении седалищного нерва. Вследствие защемления корешков боль распространяется от ягодиц к стопе.
Если у человека внезапно возникла боль в пояснице и отдает в ногу, нужно постараться прилечь в позе эмбриона. Это снижает нагрузку на поясничный отдел, помогает расслабить мышцы ноги. При люмбоишиалгии одними обезболивающими препаратами не обойтись – они купируют болевые ощущения на некоторое время, и приступ снова повторяется. Итак, что нужно сделать:
- Лечь на «небольную» сторону, принять позу эмбриона, обхватить руками больную ногу, притянуть ее к себе, облегчая боль.
- Если прострел «потревожил» обе конечности, нужно прилечь на спину, согнуть ноги в коленях, притянуть их к груди так, чтобы не было болевых ощущений.
- Иногда комфортнее принять следующее положение: опуститься на колени, наклониться вперед, расслабляя руки и плечи, стопы прижать к полу верхней частью, голову наклонить вниз.
- Принять обезболивающие препараты, которые могут временно устранить прострел в пояснице, отдающий болью в ноге.
Такие меры нужно предпринять перед обращением к врачу, который сможет диагностировать причины возникшей боли и назначить комплексную терапию. Сразу отметим, что лечение седалищного нерва народными способами, хотя и довольно эффективно в краткосрочной перспективе, однако дает лишь временное облегчение, однако необходимости квалифицированной медицинской помощи это не отменяет.
Существуют общие лекарственные препараты и специфические средства, которые могут симптоматически влиять на люмбоишиалгию и устранить ее полностью при прохождении полного курса лечения.
- Анальгезирующие препараты. Они позволяют успешно блокировать седалищный нерв и «успокоить» поясницу. Назначают Баралгин, Седалгин, Кетарол, Анальгин. В некоторых случаях (только по рекомендации врача) используют перцовый пластырь.
- Нестероидные противовоспалительные средства (НВПС). Быстро снимают отечность в месте локализации боли, улучшают способность безболезненно двигаться. Принимают Диклофенак, Кетотифен, Кетолорак.
- Восстановители хрящевых тканей способствуют скорейшей регенерации клеток. Для этого можно принимать хондропротекторы – Хондролон, Хондроксид. Восстанавливают деградировавшие хрящи, снимают воспаление и отек.
- Спазмолитики (миорелаксанты). Препараты снимают мышечное напряжение. Их действие также направлено на улучшение кровообращения. Назначают лекарственные средства Но-шпу, Эуфиллин, Трентал.
- Противоотечные средства. Для быстрого удаления скоплений жидкости в защемленных спинномозговых корешках принимают сильные мочегонные препараты – Фуросемид, Лазик. Их можно сочетать с Бутадионом, Анестезином, конским каштаном и змеиным ядом.
- Витамины группы В. Назначают для усиления питания тканей. Можно использовать витаминные комплексы Нейромультивит, Неуробекс, Магне В6, аскорбиновую кислоту.
Лекарственные травы обладают выраженным анальгезирующим, противовоспалительным, противоотечным, спазмопонижающим действием. Используя рецепты народной медицины в комплексе с консервативной терапией, можно эффективно справиться с болезнями поясничного отдела и восстановить нормальную функцию седалищного нерва. Для этого используют:
- Отвар из корней одуванчика, алтея и травы тысячелистника, лаванды и полевого хвоща.
- Лечебную мазь из сухой травы конского каштана, соединенную с жиром или обычным сливочным маслом.
- Компресс из хрена и сырого картофеля в пропорции 1:1, соединенных с ложкой меда.
- Мазь из шишек хмеля. В качестве основы можно брать домашний смалец.
- Настой из зверобоя принимают внутрь, предварительно заварив и настояв траву в кипятке.
Способов, как лечить прострел в спине и пояснице, который сильно влияют на нижние конечности, существует немало. Главное правило – не останавливаться на приеме обезболивающих препаратов, а продолжать курс комплексной терапии после локализации приступа, соблюдать режим и правильный рацион питания, не перенапрягать спину.
источник
Проблемы с позвоночником, как правило, характеризуются сильным болевым синдромом. Не является исключением и люмбаго. Так на медицинском языке называется ситуация, когда прострелило поясницу. Внезапная, резкая боль в спине, не дающая сдвинуться с места, знакома многим, но все знают, что принять меры в таком случае необходимо незамедлительно. Это позволит значительно сократить период выздоровления.

Причиной появления болей также могут стать:
- смещение позвонков (спондилёз);
- аномалии строения скелета;
- мышечные растяжения;
- травмы поясницы;
- болезни почек;
- стеноз (уменьшение диаметра спинномозгового канала);
- злокачественные опухоли.
Помимо патологических, прострел вызывают некоторые виды механических или естественных воздействий на позвоночник. Наиболее распространённые из них:
- беременность;
- резкая смена положения тела;
- переохлаждение;
- интенсивный рост (у подростков);
- слабость мышечного каркаса при малоподвижном образе жизни;
- неравномерная нагрузка на позвоночник (особенно актуально для тех, кто носит обувь на очень высоких каблуках);
- ожирение;
- резкая перемена погоды;
- избыточная физическая нагрузка, связанная с поднятием большого веса.
Опасность люмбаго в том, что болезнь протекает скрытно, с длительными перерывами между приступами. Люди редко вовремя обращаются к специалистам, и болезнь быстро переходит в хроническую форму. Спину простреливает всё чаще и интенсивнее. В критических случаях, из-за постоянного передавливания нервных окончаний, могут онеметь ноги.
Между тем, врач может точно диагностировать заболевание, определить его степень и назначить адекватное комплексное лечение. Очень важно грамотно вести себя во время внезапного приступа, чтобы не усугубить ситуацию.
В период обострения, главный вопрос в том, как снять боль. Во-первых, не пытайтесь через силу разогнуть поясницу. Постарайтесь какое-то время оставаться в той позе, в которой болевые ощущения минимальны. Для облегчения состояния нужно предпринять следующие действия:
- лечь на умеренно жёсткую поверхность (идеальный вариант — ортопедический матрас) с согнутыми в коленях ногами. Голова и грудная клетка должны быть чуть приподняты относительно таза. Под поясницу можно положить скрученное в валик полотенце. Это поможет максимально расслабить мышцы;
- при сильной боли стоит принять ненаркотический анальгетик;
- когда позволяет состояние, можно немного повисеть на перекладине, чтобы растянуть позвоночник. Делать это нужно крайне аккуратно, избегая сильных нагрузок;
- можно ненадолго приложить холод к проблемной зоне, но переохлаждать спину нельзя.
Эффективно снимают боль прогревающие процедуры, но их лучше отложить до установления точного диагноза. При воспалительных процессах в тканях лечение теплом противопоказано. Поэтому, как только первый приступ миновал, лучше сходить в больницу.
Избавление от люмбаго требует комплексного подхода под контролем специалиста. Приступать к медицинским манипуляциям можно только после того, как установлена причина прострела.
Внимание: основной акцент должен делаться на устранение первичного заболевания, а не снятие симптомов.
После проведения диагностических процедур (МРТ, УЗИ и прочих необходимых), доктор подбирает способы избавления от болей.
- снятие болевого синдрома;
- остановку воспалительного процесса;
- восстановление подвижности;
- недопущение рецидивов.
Достичь желаемого результата можно сочетанием приёма медикаментозных препаратов с физкультурой и физиотерапией. Ускорит процесс выздоровления лечение народными средствами.
Снять симптоматику люмбаго помогает комбинация из нескольких лекарственных препаратов. Обычно применяют фармацевтические средства следующих групп:
- ненаркотические анальгетики (Седалгин, Анальгин, Баралгин и другие) используют симптоматично для снятия сильной боли;
- нестероидные противовоспалительные препараты. Например, Диклофенак или Мовалис;
- миорелаксанты (Сирдалуд, Но-шпа, Баклосан, Мидокалм и пр.) снимают напряжение и мышечные спазмы;
- витамин В выпускается как в таблетках (Нейровитан, Доппельгерц Актив, Комбилипен Табс), так и в инъекциях: Мильгамма, Комбилипен и др.
- препараты кальция;
- хондропротекторы назначают для восстановления хрящевой ткани. Популярные лекарства данной группы: Терафлекс Адванс, Артрон Комплекс, Хондроксид.
При нестерпимых болях делают новокаиновую или кортикостероидную блокаду в повреждённую область. Эта процедура проводится только в медицинском учреждении.
Дома облегчить боль, предварительно посоветовавшись с врачом, можно согревающими мазями. Такими, как:
Они способствуют улучшению обменных процессов и кровотока, расслаблению мышц и ускоряют восстановление тканей.
Внимание: при беременности согревающие гели использовать нельзя!
Также противопоказано использование таких средств, если в месте прострела образовалась отёчность.
Дополнить медикаментозное лечение можно средствами народной медицины: компрессами или растираниями. Они хороши тем, что делать в домашних условиях такие лекарства очень просто.
Приведём несколько популярных рецептов:
- натереть чёрную редьку, завернуть в ткань и приложить компресс к области поясницы, сверху завернуть шарфом или пищевой плёнкой. Держать до тех пор, пока чувствуется тепло;
- приложить компресс из ткани, хорошо смоченной настойкой валерианы;
- три столовых ложки скипидара смешать с красной глиной до состояния теста, сформировать лепёшку и приложить её к проблемной зоне;
- лист лопуха положите на спину и укройте шерстяной тканью.
Перед тем, как начать применение любого домашнего средства – проконсультируйтесь с доктором. Он решит, не нанесёт ли такое воздействие вреда.
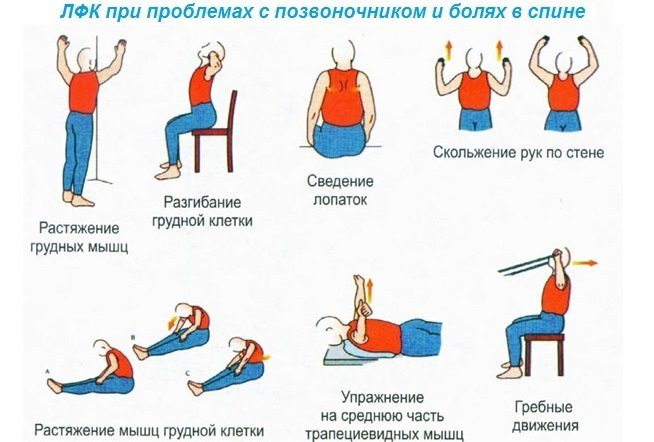
После купирования сильных болей и воспалительного процесса можно приступать к выполнению несложных упражнений. Они помогают укрепить поясничные мышцы и улучшить кровоснабжение в позвоночнике.
Приведём примеры некоторых из них:
- лёжа на спине по очереди сгибать ноги в коленях;
- из положения «стоя» медленно наклоняться вперёд;
- лёжа на животе отводить в стороны сначала правую ногу, затем – левую;
- можно делать стандартное упражнение «велосипед»;
- лечь на спину, одну руку вытянуть вдоль тела, вторую положить на живот и делать глубокие вдохи грудью.
Все упражнения выполнять по 4-5 раз, медленно и очень аккуратно, не перенапрягая повреждённый отдел позвоночника.
Ускорят выздоровление также физиопроцедуры. При люмбаго обычно назначают такие, как:
- лазерное воздействие;
- электрофорез с новокаином;
- магнитотерапия;
- диадинамотерапия – стимуляция нервов поясницы током низкой частоты;
- аппликации с озокеритом и парафином.
Все процедуры должны проходить под строгим контролем и по назначению лечащего врача. После того, как обострение миновало, можно обратиться к услугам мануального терапевта. Обязательно убедитесь в том, что специалист обладает достаточной квалификацией. Неграмотный массажист может нанести большой вред.
Видео — упражнения для профилактики поясничных прострелов:
Если хоть раз прострелило поясницу, очень высока вероятность того, что ситуация повторится. Сильную боль можно, конечно, снять в домашних условиях, но от заболевания это не избавит. Поэтому, как можно скорее обратитесь к врачу. Лечение должно назначаться индивидуально, после проведённой диагностики. Неправильно подобранные процедуры или медикаменты не только не принесут облегчения, но и нанесут вред здоровью.
источник