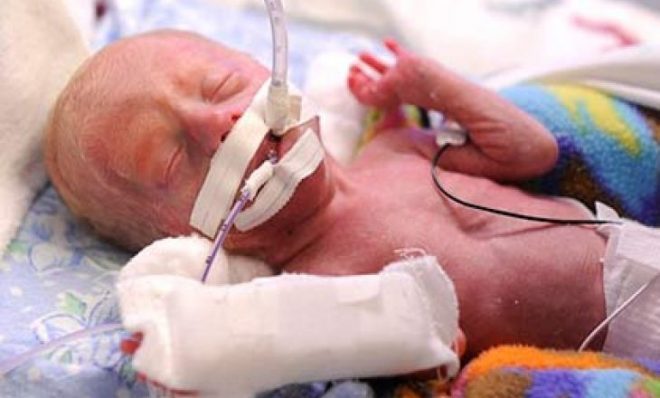
Малыши, появившиеся на свет раньше положенного срока, являются функционально незрелыми. Особенностью органов дыхания у недоношенных детей является высокое расположение диафрагмы, узость верхних дыхательных путей. На этом фоне часто возникают дыхательные расстройства. Выхаживание таких детей подразумевает организацию особого ухода – проведение искусственной вентиляции легких. Вследствие безалаберности или некомпетентности медицинского персонала при проведении ИВЛ развивается бронхолегочная дисплазия у недоношенных детей. Из-за возрастных особенностей прогноз заболевания серьезный – в течение года умирает каждый четвертый ребенок.
Акт дыхания безусловный: диафрагма вызывает движение мышц, создается легкий вакуум, и туда под давлением проникает воздух. Объем воздуха зависит от способности межреберных мышц растягиваться полностью. У малышей, родившихся преждевременно, мышцы полностью не растягиваются, из-за этого часть альвеол вообще не заполняется воздухом. Для того чтобы не возникло гипоксии, ребенка подключают к аппарату ИВЛ.
Бронхолегочная дисплазия у недоношенных детей – это патология дыхательной системы, возникшая в результате ИВЛ с большими концентрациями кислорода. По сути, заболевание не врожденное, возникает вследствие деонтологических ошибок медицинских сотрудников. По неутешительной статистике, практически у каждого второго недоношенного ребенка, которому необходима ИВЛ, возникает данная патология.
У недоношенных детей бронхолегочная дисплазия развивается на фоне нескольких этиологических факторов.
- Незрелость функционально-активных клеток легких. Незрелые легкие родившегося раньше срока ребенка отличаются дефицитом сурфактанта, который препятствует спаданию пузырьковых образований (буллы) легких и нужного для вывода слизи реснитчатым эпителием. Нормального уровня вещество достигает к 36 неделе. Наиболее сильный выброс сурфактанта происходит во время родов. У недоношенных детей недостаток вещества связан не только с преждевременным рождением, но и с угнетением его выработки из-за сопутствующей патологии.
- Баротравма легочной ткани. При проведении ИВС нарушается разница между давлением кислорода, подаваемого через аппарат, и давлением в легких ребенка, возникает множество мелких повреждения легочной ткани. Через разрывы пузырьки газа попадают в сосуды малого круга кровообращения, при этом пузырьки могут закупоривать сосуды, что приводит к кислородному голоданию.
- Токсическое воздействие больших доз кислорода. Высокие концентрации О₂ вызывают выраженную гиперемию, отек легкого с переходом в фибринозную пневмонию. Токсическое воздействие усиливают воспалительные процессы в легких.
- Присоединение вторичных инфекций. Чтобы улучшить респираторную функцию, ребенку вводят экзогенные сурфактанты. При наличии в организме инфекции иммунная система начинает отторгать экзогенное вещество, что ведет к разрушению дыхательной системы.
Помимо вышеперечисленного, причинами развития бронхолегочной дисплазии могут стать легочная гипертензия, дефицит в организме ретинола и альфа-токоферола, генетическая предрасположенность.
Согласно общепринятой систематизации бронхолегочную дисплазию у недоношенных детей классифицируют по форме, степени тяжести и течению болезни. Различают две формы детской дисплазии:
- Классическая форма, также ее часто называют «жесткая». Развивается у детей, к которым не применялись препараты сурфактанта. Предупреждение респираторного дистресс-синдрома проводилось «жесткими» режимами ИВЛ. Рентгенологические исследования показывают вздутие легких, фиброз, пузырьки (буллы) в легочной ткани.
- Новая форма. Наблюдается у малышей, родившихся в гестационным возрасте 28-32 недели. Для профилактики РДС детям применялись препараты сурфактанта, и параллельно проводилась щадящая респираторная поддержка. Основные признаки: субтотальное затемнение легких без вздутия.
В педиатрии и неонатологии выделяют 3 степени тяжести патологии:
- Легкая. Ребенок может дышать комнатным воздухом. Вздутие грудной клетки выражено слабо или вовсе не наблюдается, так же как и дистрофические процессы.
- Среднетяжелая. Потребность ребенка в кислороде составляет менее 30 %. При физической нагрузке или присоединении вторичной инфекции наблюдаются признаки бронхиальной обструкции. Рентгенологическое исследование выявляет вздутие грудной клетки, локальный пневмосклероз.
- Тяжелая. Ребенок нуждается в респираторной поддержке. Наблюдается выраженное учащенное поверхностное дыхание, бронхиальная обструкция. Снимки показывают выраженное вздутие грудной клетки, буллы, во многих участках легочной ткани наблюдаются воспалительно-дистрофические процессы.
Специфических симптомов бронхолегочной дисплазии у недоношенных малышей нет. Общее состояние зависит от степени тяжести заболевания. Основными признаками являются:
- Дыхательная недостаточность.
- Грудная клетка по внешнему виду напоминает бочку.
- Учащенное поверхностное дыхание (тахипноэ).
- Кожа и слизистые приобретают синюшный оттенок (диффузный цианоз).
- При переводе ИВЛ на щадящий режим у ребенка развивается гиперкапния.
- На фоне ненормальной легочной вентиляции отхождение слизи затрудненно.
Также у детей отмечаются следующие патологические состояния:
- Наличие в тканях средостения буллов, поступающих из легких при их повреждении.
- Эмфизема легких.
- Снижение частоты сердечных сокращений (менее 60 уд./мин).
- Периодически возникает остановка дыхательных движений.
Для того чтобы избежать тяжелых последствий, лечение бронхолегочной дисплазии у недоношенных начинается одновременно с диагностикой. Процесс установления заключения включает сбор анамнеза, тщательный осмотр, лабораторные анализы, инструментальные исследования.
При сборе анамнестических данных неонатолог и педиатр выясняют, на каком сроке беременности появился на свет ребенок, наличие наследственных заболеваний, способствующих факторов.
При осмотре обращают внимание на деформацию грудной клетки, дыхательные движения, цвет кожи и слизистых и пр.
- ОАК. При дисплазии в анализе наблюдается увеличение нейтрофилов, эозинофилов, ретикулоцитов, резкое снижение эритроцитов.
- Биохимия крови. Повышенное содержание креатин и мочевины, снижение концентрации калия, натрия, уменьшение рН.
- Давление кислорода в крови очень низкое – 40-55 мм. рт. ст.
- Рентгенография ОГК (обычно флюорография) дает наиболее исчерпывающую информацию о степени тяжести патологии.
- КТ и МРТ позволяют оценить структуру тканей легких.
Лечение бронхолегочной дисплазии у недоношенных малышей проводится комплексно.
- Кислородная поддержка. При проведении ИВЛ ставят максимально щадящий режим. Основная задача кислородотерапии – поддержание показателей крови в необходимых пределах: рН – 7,25, сатурация – от 90 %, парциальное давление – 50-70 мм. рт. ст.
- Питание ребенка. У детей с дисплазией высокая метаболическая потребность. Ребенка в основном кормят через соску 7-8 раз в сутки. Рекомендованная калорийность 110-150 калорий на килограмм веса в день. Ребенку должен быть обеспечен максимальный покой, температура должна быть постоянной на уровне 36,5 °С.
Медикаментозное лечение. Для лечения детской бронхолегочной дисплазии используют различные препараты:
- Метилксалтины – препараты, обладающие сердечно-сосудистыми эффектами, способствуют экстубации и снижению формирования БДЛ. Детям назначают «Теофиллин», «Кофеин».
- Глюкокортикостероиды обладают противовоспалительным противоаллергическим действием. Наиболее эффективным считается применение препарата «Дексаметазон».
- Ингаляционные кортикостероиды («Бедусонид», «Фенотерол»).
- Растворы витаминов А и Е.
- Антибактериальная терапия назначается индивидуально, в зависимости от тяжести состояния и возбудителя инфекционного заболевания.
Длительность госпитализации определяется тяжестью течения патологии, наличием осложнений и может продолжаться несколько месяцев. При адекватной терапии и видимой ее эффективности ребенка выписывают домой.
Клиническими рекомендациями бронхолегочной дисплазии у недоношенных детей являются:
- Дома у детей ведется постоянный контроль прибавок роста, массы тела, психомоторного развития.
- Ребенку в обязательном порядке проводят противогриппозную и противопневмококковую вакцинацию. Причем вакцину вводят в течение 48-72 часов после выписки.
- Кислородозависимые дети нуждаются в домашней оксигенотерапии.
- Малыши с тяжелым БДЛ, имеющие осложнения, должны наблюдаться у пульмонолога.
- Дети до трех лет обязаны проходить физиопроцедуры, лечебную физкультуру.
- Плановый осмотр педиатра и пульмонолога должен осуществляться 2-3 раза в год.
Патология тяжелая и часто наблюдаются осложнения. Некоторые из них могут возникнуть только через несколько лет.
Последствия бронхолегочная дисплазия у недоношенных:
- Рецидивирующие бронхиты.
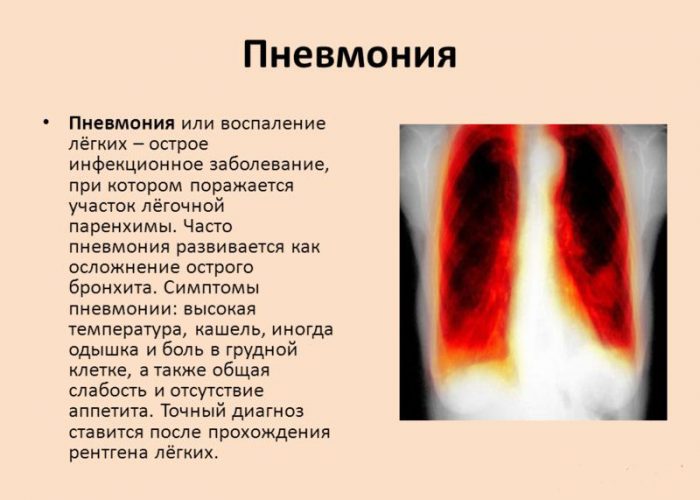
- Пневмония.
- Железодефицитная анемия.
- Недостаток витаминов А, Е, D.
- Гастроэзофагеальная рефлюксная болезнь.
- Гипертрофия и дилатация правого предсердия.
- Коллапс легкого.
- Бронхиальная астма.
- Развитие стойкого повышенного артериального давления.
- Серьезная задержка в развитии малыша.
Прогноз, к сожалению, неутешительный. Смертность в первые три месяца достигает 20-35% и 25 % за год. У выживших функциональность легких с возрастом восстанавливается, но структурные изменения все же сохраняются в половине случаев.
В дошкольном возрасте у детей наблюдается повышенная сопротивляемость бронхиального дерева. Адекватная терапия позволяет добиться практически полного выздоровления.
Профилактические рекомендации во избежание бронхолегочной дисплазии подразумевают следующее:
- Комплекс мероприятий, проводимых для обеспечения нормального дородового развития организма.
- Проведение ИВЛ в щадящих режимах.
- Применение препаратов сурфактанта.
- Витаминотерапия.
- Профилактика преждевременных родов. При угрозе рождения ребенка раньше положенного срока матери показана госпитализация с последующей глюкокортикостероидной терапией.
источник
Наиболее часто встречаемыми патологиями у новорожденных, которые родились раньше намеченного срока, являются проблемы с дыханием. Они возникают у 30-80% детей, родившихся раньше времени.
Для лечения данных патологий применяют кислород, что может способствовать развитию еще одного отклонения – бронхолегочной дисплазии (БЛД). Больше подвержены данному заболеванию недоношенные младенцы с малой массой тела и не полностью развитыми легкими.

-
Незрелость легких. Частое возникновение проблем с дыханием у преждевременно рожденных детей происходит из-за того, что у них не полностью сформировалась система сурфактанта. Данные вещества образовываются в легких плода с 20-24 недели беременности, но полностью устилают альвеолы только к 35-36 неделе. Во время родов сурфактант производится более интенсивно для того, чтобы у новорожденного младенца легкие могли сразу раскрыться, и он мог дышать.
Если у ребенка возникает инфекция дыхательных путей, то сурфактант распадается и дезактивируется. В итоге альвеолы слабо раскрываются и спадаются, следствием чего является повреждение легких и нарушение газообмена. Чтобы не допустить эти проблемы, после родов малышу делают искусственную вентиляцию легких (ИВЛ). Осложнением после данной процедуры может стать бронхолегочная дисплазия.
Появляется необходимость в повышенной вентиляции легких и, таким образом, плохое влияние кислорода на легкие в разы увеличивается, что может привести даже к летальному исходу.
- повышенное кровяное давление;
- пневмония;
- неправильные инъекции сурфактанта;
- генетическая предрасположенность;
- дефицит витаминов Е и А.

В случае отмены искусственного дыхания, настанет время затишья и малыш вроде бы будет поправляться, но в течение месяца ситуация может сильно измениться и доктор отметит нехватку воздуха у ребенка.
Симптомы во время болезни у малыша:
- Возникновение цианоза (синюшный цвет покровов кожи). Сначала наблюдается цианоз носогубного треугольника, затем – конечностей, а потом – всего тела.
- Частое ускоренное дыхание, одышка, учащенное биение сердца.
- Появление кашля и необходимость в большом количестве воздуха.
- Неестественное вытягивание шеи при вдохе с целью вдохнуть побольше воздуха (так как у него повышена необходимость в кислороде).
Для определения наличия бронхолегочной дисплазии у недоношенного младенца необходимо учитывать:
- срок беременности при преждевременных родах;
- вес малыша при рождении;
- использование искусственного дыхания после рождения;
- продолжительность вентиляции легких;
- симптомы заболевания.
После того, как врач сделает анамнез и проведет осмотр, он направит на дополнительные исследования:
- Импульсная оксиметрия. В этом случает ножке малыша прикрепляется лента, содержащая датчик кислорода. С помощью этого исследования определяется дееспособность легких. Самый известный способ диагностики.
- Компьютерная томография грудной клетки. Данный вид рентгена с применением компьютера помогает сделать качественные снимки нужных частей внутри груди.
- Рентген грудной клетки. Использование рентгеновского излучения для получения снимка внутренних структур груди.
- Анализ газов проводится для того, чтобы определить количество кислорода в крови, поэтому она берется для исследования.

- Легкая бронхолегочная дисплазия – частота дыхания до 60, находясь в покое оно равномерное, существует легкая одышка, признаки сужения бронхов возникают при инфекционном заболевании дыхательных путей.
- Среднетяжелая форма— частота дыхания 60-80, увеличивается во время плача и кормления, присутствует средняя одышка, при выдыхании наблюдаются сухие хрипы. Если появляется инфекция, то непроходимость дыхательных путей увеличивается.
- Тяжелая форма – частота дыхания больше 80 даже в покое, признаки нарушения проходимости дыхательных путей очевидные, ребенок несвоевременно развивается физически, возникает большое количество последствий, связанных с легкими и сердцем.
Также выделяют 4 стадии заболевания:
-
Первая стадия БДЛ начинается на второй-третий день жизни новорожденного. Для нее характерны:
- одышка;
- синюшный вид кожи;
- сухой кашель;
- частое дыхание.

- Кислородотерапия. Необходимо снабдить организм ребенка достаточным количеством кислорода. Хотя болезнь и происходит из-за искусственного дыхания, но малышу с дисплазией часто необходимо продолжительное обеспечение кислородом. При данном лечении концентрация кислорода и давление в аппарате максимально снижаются. И врач наблюдает за содержанием кислорода в крови новорожденного.
- Диетотерапия. Ребенку необходимо получать питание примерно по 120-140 ккал на каждый килограмм своего веса в день. Если состояние новорожденного тяжелое, питательные растворы могут вводить внутривенно или через зонд. Жидкость дают в умеренном количестве с целью исключить возможность отека легких.
- Медикаментозное лечение. Детям назначаются:
- мочегонные — предотвращают развитие отека легких;
- антибиотики — препятствуют возникновению инфекции или борются с имеющейся инфекцией;
- глюкокортикоиды — избавляют от воспаления;
- бронхолитики – Ипратропия бромид, Сальбутамол — помогают дыхательным путям оставаться открытыми, вводятся такие лекарственные средства методом ингаляций;
- лекарства для сердца;
- витамины Е и А;
- диуретики – Спиронолактон, Фуросемид — повышают эластичность ткани легких, а также предотвращают накопление жидкости в них, такие лекарства назначают небольшим курсом, так как при длительном их употреблении возможно вымывание кальция из костей малыша.
Если у малыша не наблюдаются легочная обструкция и ее симптомы, а также заметно увеличение массы тела, то он может быть выписан из больничного учреждения.
Для лечения малыша необходимо обязательно проконсультироваться с врачом. Если заболевание в легкой форме и на первой стадии, то лечение можно проводить дома, с применением рекомендованных лекарств, соблюдением режима и проведением массажа грудной клетки.

- «хроническое легочное сердце», спровоцированные сужением сосудов легкого, которое выражается в увеличении правых отделов сердца;
- повышение давления;
- синюшный цвет кожи;
- возникновение камней в почках;
- нарушения слуха;
- низкое содержание уровня кальция, калия и натрия в крови;
- появление дыхательной недостаточности (одышка);
- замедленное физическое развитие;
- возникновение спавшихся участков тканей легкого;
- инфекции бронхов и пневмония;
- развитие бронхиальной астмы.
В результате после лечения малыш может полностью выздороветь к двум годам, а при несвоевременном лечении может развиться хроническое заболевание бронхов и легких, аритмия и перегрузка правого желудочка и его увеличение.
Дети, болевшие бронхолегочной дисплазией, труднее переносят инфекционные заболевания и наиболее часто им подвержены. Они развиваются медленнее своих ровесников, а также слабо могут набирать вес, имеют задержку в нервно-психическом развитии, которая вызвана поражением мозга в периоды гипоксии. Но при лечении данного заболевания вовремя риск таких серьезных осложнений значительно мал.
Каждое заболевание лучше всего предотвратить, чем лечить и справляться с его последствиями и осложнениями.
- Во время беременности необходимо осуществлять профилактику преждевременных родов.
- Будущей мамочке следует хорошо и правильно питаться, отказаться от употребления алкоголя, от курения и применения наркотических веществ.
- Также необходимо лечить все хронические заболевания вовремя.
- Следует избегать физических и эмоциональных нагрузок, обеспечить себе и своему малышу максимальный покой. Не стоит придерживаться советов старшего поколения о том, что мамы и бабушки вели активный образ жизни до самых схваток. Лучше смотреть на собственное самочувствие и прислушиваться к своей интуиции, чтобы потом не винить себя.
Если при рождении недоношенного малыша поставили диагноз бронхолегочной дисплазии, то необходимо грамотно и правильно осуществлять все реанимационные мероприятия, а также респираторную терапию. Правильное использование препаратов сурфактанта даст возможность поддерживать легкие малыша в раскрытом состоянии, что будет способствовать поступлению в них достаточного объема кислорода.
Для правильного развития ребенка следует обеспечить ему полноценное питание, а для предотвращения возникновения инфекционных осложнений провести антибиотикотерапию.
Таким образом, при наличии каких либо признаков заболевания необходимо сообщить врачу, чтобы он провел осмотр и диагностировал наличие заболевания. В дальнейшем нужно придерживаться его рекомендаций. При легкой форме заболевания лечение может проводиться дома с соблюдением всех рекомендаций врача, однако в тяжелой форме заболевания лечение будет проводиться в стационаре.
источник
БЛД, или бронхолегочная дисплазия – хроническое заболевание, которое развивается у недоношенных детей в связи с проведением искусственной вентиляции легких. В результате у ребенка происходит повреждение слаборазвитых бронхов и легких кислородом высокой концентрации, что проявляется стойкими обструктивными нарушениями.
Возникает вопрос: Почему недоношенный ребенок не может дышать сам и его необходимо подключать к аппарату искусственного вентилирования легких (ИВЛ)?
Мое мнение: акт дыхания безусловный и начинается с движения мышцы, которая называется диафрагмой, создающей в легких вакуум и туда, как в насос, под давлением поступает воздух. Объем поступающего воздуха зависит от того, могут ли межреберные мышцы растянуться полностью или нет.
У доношенных детей межреберные мышцы растягиваются полностью, альвеолы в легких полностью заполняются воздухом, слизь в них не скапливается.
У недоношенных детей межреберные мышцы полностью растянуться не могут, поэтому часть альвеол не заполняется воздухом.
Чтобы в этом убедиться, я посмотрел в электронный микроскоп на срез межреберной мышцы недоношенного ребенка, умершего от отека легких, возникшего от бронхолегочной дисплазии или БЛД.
В электронный микроскоп виден отек в межреберной мышце.
Пояснение к представленному выше фото:
- Красным цветом показаны мышечные волокна, которые находятся на расстоянии друг от друга. В норме мышечные волокна расположены параллельно и прижаты друг к другу.
- Желтым цветом на фото изображен отек, давящий на мышечные волокна, дезорганизуя их.
- Отодвигающий ядра клеток (темные точки) от центра к периферии и затрудняющий работу митохондрий, вырабатывающих энергию для растяжения мышц.
Чтобы ребенок не умер от удушья, его подключают к аппарату искусственного дыхания.
Вы можете задать вполне объективный вопрос: “Почему у меня получается избавить недоношенного ребенка от бронхолегочной дисплазии?”. Я врач-миолог и подхожу к лечению БЛД с точки зрения специалиста по мышцам. Когда у ребенка после моего воздействия на мышцы методом Никонова проходят хрипы, перестают возникать бронхиты и он начинает восстанавливаться, тогда становиться понятна правильность моих объяснений.
Посмотрите, как уменьшается отек в межреберных мышцах у детей с бронхолегочной дисплазией во время воздействия на мышцы методом Никонова:
- На первом фото отек очень сильный: ребенок не может самостоятельно дышать и находится на аппарате искусственной вентиляции легких (ИВЛ).
- На втором фото отек стал меньше в результате моей работы. В этом состоянии межреберные мышцы могут растягиваться длиннее. Альвеолы полностью заполняются воздухом, обструктивный бронхит больше не возникает. Апноэ у ребенка не наблюдается.
Это результат лечения новорожденного ребенка с бронхолегочной дисплазией воздействием на мышцы по методу Никонова с фиксацией проблемной мышцы.
- На третьем фото отек межреберных мышц еще больше уменьшился. Процедуры воздействия на мышцы методом Никонова продолжаются. У ребенка прекратились хрипы, дыхание стало чистым и ровным.
В данной части статьи я расскажу о причинах возникновения отека межреберных мышц у недоношенных детей с точки зрения знаний 21 века.
Профессор Kiyotoshi Sekiguchi, университет Осаки, Япония:
Примитивная (до 9 недель развития эмбриона) лимфатическая система перестает расти и не ветвиться из-за того, что белок-строитель полидом не вырабатывается эндотелиальными клетками и клетками мезенхимы.
Мышечные клетки растут, а лимфатические сосуды не растут.
Лимфа забирает отходы жизнедеятельности клеток и выводит их из организма ребенка. Но так как лимфатических сосудов становиться меньше по отношению к мышечным волокнам, то не все отходы выводятся лимфой. Так начинается отек в межреберных мышечных волокнах.
В незрелых легких недоношенных детей имеется дефицит сурфактанта – естественного поверхностного-активного вещества, которое препятствует слипанию альвеол на выдохе и необходимого для удаления слизи реснитчатым эпителием. Поверхностно-активное вещество начинает синтезироваться на 20-24 недели гестации, необходимый уровень сурфактанта достигается к 35-36 неделе.
Неврологи отмечают, что БЛД, т.е. бронхолегочная дисплазия, имеет ятрогении.
Искусственная вентиляция легких особенно в жестких режимах приводит к баротравме бронхиальной и легочной тканей, про этом токсическое действие высоких концентраций кислорода вдыхаемой смеси также приводит к повреждению эпителия, развитию отека легочной ткани и пропитыванию ее белком. В результате оба фактора приводят к снижению растяжимости альвеол.
Мое мнение: у недоношенного ребенка с одной стороны не растягиваются межреберные мышцы, а с другой стороны большая концентрация кислорода сжигает слизистую внутри альвеол. Как только ребенку перестают давать кислород, развивается инфекция в альвеолах в сожженных кислородом местах.
Заключение по результатам патологоанатомических исследований легочной ткани и альвеол у умерших от пневмонии недоношенных детей, которая началась после отстранения ребенка от дыхания кислородом, позволили установить стадии развития БЛД.
Различают 4 стадии формирования диагноза бронхолегочная дисплазия:
- 1 стадия (1-3-й дни жизни новорожденного) – выраженный альвеолярный отек с гиалиновыми мембранами, ателектазами и некрозами эндотелия бронхиол.
- 2 стадия БЛД (4-10-й дни жизни ребенка) – ателектазы становятся более распространенными, чередуются с участками эмфиземы. Некротические массы заполняют воздухоносные пути.
- 3 стадия бронхолегочной дисплазии (11-30-й дни жизни) – распространенная метаплазия и гиперплазия эпителия бронхов и бронхиол, участки эмфиземы, фиброз и отек с истончением базальных мембран альвеол.
- 4 стадия БЛД у недоношенных (второй месяц жизни) – массивный фиброз легких с деструкций альвеол и стенок воздухоносных путей.
В 4 стадии особенно сильно наблюдается гипертрофия мышечного слоя бронхиол, уменьшение количества легочных артериол с гипертрофией мышечного слоя артериол и венул.
Неонатологи лечат недоношенных детей с диагнозом бронхолегочная дисплазия симптоматически: продолжают кислородотерапию.
Мое мнение: неонатологи еще больше сжигают слизистую альвеол. Они применяют бронхолитики, диуретики, глюкокортикостероиды, антиоксиданты и антибиотики.
В острый период при тяжелой степени БЛД, когда стоит вопрос жизни, назначения оправданы. После устранения воспалительного процесса назначение лекарств не решит проблему отека межреберных мышц.
Существует один способ устранения отека из межреберных мышц – воздействие на мышцы по методу Никонова с фиксацией проблемной мышцы.
Преимущественное число детей, перенесших на ранних сроках жизни БЛД, страдают нарушениями дыхательной функции в старшем возрасте, при достижении подросткового возраста. Проявлениями нарушений дыхания являются следующие симптомы:
- нарушения проводимости бронхов;
- снижение диффузионной способности;
- гиперинфляция;
- гиперреактивность бронхов.
Все это приводит к следующим заболеваниям:
- рецидивирующий бронхообструктивный синдром (РБОС);
- острые бронхиолиты, особенно связанные с респираторно-синцитиальной вирусной инфекцией;
- хроническая дыхательная недостаточность;
- ателектазы;
- синдром хронической микроаспирации;
- пневмония.
Описанные сочетания бронхолегочной дисплазии с синдромом крупа, врожденными пороками развития легких, трансформация в хронический бронхиолит с облитерацией (ХбсО), бронхиальную астму, рецидивирующий обструктивный бронхит (РОБ).
источник
Недоношенные дети часто рождаются с незрелыми легкими, в результате чего их подключают к аппарату искусственной вентиляции легких. Посредством этой процедуры в детский организм поступает высокая концентрация чистого кислорода, что в будущем может привести к патологиям дыхательной системы. Бронхолегочная дисплазия у недоношенных является одним из таких заболеваний.
- Причины бронхолегочной дисплазии легких
- Разновидности бронхолегочной дисплазии легких у младенцев
- Стадии БЛД
- Симптомы, которые помогут своевременно выявить заболевание
- Диагностические мероприятия
- Лечение заболевания
- Осложнения
- Профилактические меры
Стоит отметить, что искусственная вентиляция легких далеко не всегда провоцирует осложнения. К тому же, она является не единственной причиной, из-за которой развивается БЛД. Чаще всего заболевание развивается у младенцев, родившихся до 34 недели, масса тела которых не превышает 2 кг. На развитие заболевания могут также влиять:
- инфекционные заболевания;
- повышенное кровяное давление;
- пневмония;
- травмы.
Что интересно, у недоношенных мальчиков заболевание легких отмечается чаще, чем у недоношенных девочек. Медицина до сих пор не может объяснить причину такого явления.
Заболевание протекает в легкой, средней и тяжелой форме. Все зависит от того, насколько легкие младенца нуждаются в кислороде.

Бронолегочная дисплазия средней тяжести характеризуется увеличением частотой дыхания до 80. У младенцев отмечаются сухие хрипы в легких и средняя одышка, которые усугубляются при респираторной инфекции.
Бронхолегочная дисплазия в тяжелой форме обладает выраженными симптомами бронхообструкции. Частота дыхания переваливает за 80, появляются осложнения со стороны сердца и легких, ребенок отстает в развитии.
Важно отметить, что заболевание характеризуется периодами ремиссии, которые резко сменяются обострениями.
Бронхолегочная дисплазия у детей имеет 4 стадии. Первая стадия начинается с первых дней заболевания, проявляется одышкой, тахикардией, учащенным дыханием и сухим кашлем. Начиная с 5-го дня, разрушается эпителий альвеол, из-за чего ткани легких отекают. Этот процесс начинается на второй стадии.
С 10 по 20 дней протекает 3 стадия. В этот период происходит повреждение бронхиол. На последней, четвертой стадии в легких появляются участки спавшейся легочной ткани. После 20 дня развивается эмфизема. Также этот период характеризуется развитием хронической обструктивной болезни.
Симптомы БЛД неспецифичны. Они могут указывать на многие другие патологии. Их проявление должно стать незамедлительным поводом для обращения за медицинской помощью. К таковым симптомам относят:
- посинение кожи;
- интенсивное вытягивание шеи при вдыхании воздуха;
- сухой кашель;
- затрудненное, быстрое и поверхностное дыхание.
Для выявления патологии у недоношенных младенцев собираются данные анамнеза: имеет ли младенец кислородозависимость, на каком сроке и с каким весом родился, была ли искусственная вентиляция легких, какие симптомы беспокоят на момент обращения к врачу. В дальнейшем потребуется анализ крови, рентгенография грудной клетки. Также в диагностических целях применяют импульсную оксиметрию, этот метод предполагает крепление на ножку младенца датчика кислорода, который помогает определить работоспособность легких.
источник