Широко практикуется лечение атеросклероза аорты сердца народными средствами. Врачи к такому виду терапии относятся положительно, если она применяется как вспомогательный метод. С помощью лекарственных трав и натуральных компонентов, используемых альтернативной медициной, удается существенно поднять иммунологический фон пациента и ускорить процесс выздоровления.
Атеросклероз аорты сердца — очень опасное и довольно распространенное заболевание. Причина возникновения кроется в высоком содержании холестерина в крови. Заболевание аорты не только влияет на трудоспособность и активность человека, оно способно привести к летальному исходу человека. Фармакологическая промышленность предлагает своим пациентам большое количество медикаментозных препаратов, разработанных для борьбы с опасным недугом. Однако в комплексе с основной терапией можно применять и лечение народными средствами, которое окажет на организм такие воздействия:
- очистит кровь от «плохого» холестерина и токсинов;
- укрепит стенки сосудов, сделает их более плотными и эластичными;
- напитает организм полезными микроэлементами и витаминами;
- поднимет иммунологический фон пациента.
По мнению врачей-кардиологов, причинами возникновения атеросклероза аорты сердца могут быть генетическая наследственность, чрезмерная масса тела, неправильное питание, гипертония, сахарный диабет и минимальная физическая активность. При проявлении таких патологий профилактика атеросклероза обязательна.
Крупа входит в сотню самых полезных продуктов для организма. Свойства гречки обусловлены ее химическим составом. Крупа содержит большое количество аминокислот, железа, фосфора, витаминов, полезных микроэлементов. При атеросклерозе сосудов, в том числе и аорты сердца, применяется за счет большого содержания в ее составе клетчатки и малого количества углеводов. Входит во все безхолестериновые диеты. Отличительные свойства гречневой каши в том, что она легко усваивается организмом, на длительное время утоляет голод и не калорийна. Регулярное употребление продукта способствует очищению организма. Рецепты блюд из гречневой крупы разнообразны, это могут быть каши, супы, гарниры. Хорошо совмещается с овощами и нежирными сортами мяса.
Известно, что правильное питание при высоких холестериновых показателях включает в себя употребление свежих овощей и фруктов. Ярким примером являются огурцы, с помощью которых можно очистить организм от шлаков, токсинов и холестерина. Рецепты средств:
- Огуречное пюре. Свежесобранные плоды очистить от кожуры и натереть на мелкой терке. Выделяемый сок не сцеживать. Добавить к массе мелко порубленную зелень укропа, петрушки, базилика. Приправить 1 ч. л. льняного масла.
- Огуречная настойка от атеросклеротических бляшек. С перезревшего огурца добыть семена и высушить их. Сухие зерна следует запаривать кипятком, в соотношении 2 ст. л. ингредиента на 1 ст. кипятка. Средство выпивать с утра натощак.
Вернуться к оглавлению
Фитотерапия атеросклероза аорты сердца отличается своей эффективностью. Готовить лекарственные средства для лечения такого недуга нужно из растений, которые обладают такими свойствами:
- очищают кровь от токсинов и холестерина;
- имеют противовоспалительные эффекты;
- стимулируют сердечную активность;
- нормализуют артериальное давление;
- укрепляют кровеносные сосуды;
- создают успокоительное действие на эндокринную и вегетативную нервную систему;
- нормализуют кровяной ток.
Рецепты эффективных аптечных сборов от атеросклероза аорты сердца:
- Атеросклеротический настой. Сухую измельченную траву белой омелы, пустырника, сушеницы и маклюры измельчить в блендере и смешать. Для приготовления лекарства берется 1 ст. л. смеси на 1 ст. кипятка. Ингредиенты залить горячей жидкостью и настаивать в течение 1 часа. Настой отфильтровать и принимать по 150 мл дважды в день.
- Сердечный отвар из трав. Готовится из ромашки аптечной, мелиссы, мяты, листьев ежевики и земляники. Все ингредиенты поместить в кастрюлю, залить водой и отправить на огонь. После закипания накрыть крышкой и оставить для настаивания на 40 мин. Пить вместо чая.
Вернуться к оглавлению
Применение пчелиного продукта в терапевтическом процессе сопровождается положительной динамикой. Самый простой способ лечения медом это ежедневное употребления продукта. С утра натощак следует съедать по 1 ч. л. и запивать его большим количеством теплой воды. Для более активного лечения высоких липидных соединений в крови и холестериновых бляшек, мед следует сочетать с лимонным, луковым соком, оливковым и льняным маслом.
Повысить эластичность сосудов, улучшить кровоток, рассосать холестериновые бляшки и вывести его излишки из крови поможет такой рецепт:
- Очистить от шелухи 400 г чеснока.
- Измельчить продукт в блендере или с помощью мясорубки.
- Образовавшуюся массу переложить в стеклянную 3-литровую емкость.
- Посуду наполнить кипяченой охлажденной водой и чистым спиртом, смешанных в равных пропорциях.
- Закрыть плотной крышкой и настаивать в солнценепроницаемом месте 12 дней.
- По истечении времени жидкость процедить через плотный отрез марли.
- Способ применения — 10 кап. на 1 ст. обезжиренного молока.
- Употреблять 2 раза в день за 25 мин. до приема пищи.
- Длительность лечения — 10 дней.
Вернуться к оглавлению
Народная медицина имеет в своем арсенале большое количество действенных рецептов для лечения атеросклероза аорты сердца. Эффективной считается терапия картофельным соком, корнеплод богат антиоксидантами, которые положительно влияют на течение болезни. Лечить недуг можно с помощью растительных масел, таких как льняное, кунжутное, оливковое. Терапия окажется более эффективной, если больной откорректирует свой рацион.
источник
Лечение атеросклероза всегда комплексное и состоит из приема медикаментов, изменения образа жизни, соблюдения постоянной диеты. Часто в дополнение к традиционной терапии врачи назначают средства народной медицины. Сборы и настои положительно влияют на состояние кровеносной системы, помогают нормализовать сон, обрести спокойствие, понизить АД. Однако принимать природные лекарства от атеросклероза сосудов сердца необходимо строго по предписанию врача — некоторые компоненты трав негативно влияют на лекарства, снижая их действие.
Относится атеросклероз к хроническим заболеваниям, при котором на внутренних стенках сосудов образуются холестериновые налеты и бляшки. Изменения поверхности стенки приводит к потере сосудом эластичности, что повышает риск разрывов и внутренних кровотечений. Патология является основной причиной сердечно-сосудистых заболеваний, и занимает первое место во многих странах мира по уровню смертности.
Опасность болезни в ее долгом бессимптомном развитии и сложной диагностике на ранних стадиях. Стремительное распространение возможно на фоне:
- повышенного уровня холестерина в крови;
- гипертензии;
- сахарного диабета;
- чрезмерного курения и алкоголизма.
К причинам возникновения относят:
- ожирение;
- наследственность;
- желчекаменную болезнь;
- частые стрессы;
- гиподинамию;
- плохую экологию;
- переедание.
При избыточном объеме холестерина в крови происходит образование атеросклеротической бляшки из жиров, кальция и ЛПНП. Это опасно тем, что при отрыве бляшки может возникнуть липидная тромбоэмболия и атеросклеротическая аневризма. Обычно эти изменения встречаются в аорте, сердце, нижних конечностях, головном мозге, почках.
Проявление заболевания зависит от его локализации. При поражении коронарных артерий нарушается баланс между потребностью сердца в кровотоке и его реальном объемом. Выражается атеросклероз этой области в стенокардии и инфарктах.
При проблемах с сосудами головного мозга возникает:
- снижение работоспособности и концентрации внимания;
- ухудшение памяти;
- быстрая утомляемость;
- шум в ушах и потеря слуха;
- головокружение;
- нарушенная координация движения.
При атеросклерозе аорты появляется давящая боль за грудиной, которая может отдавать в шею, спину и руки. Болевые ощущения продолжаются долго, а интенсивность их меняется.
Развитие атеросклеротических бляшек в мезентериальных артериях проявляется в виде:
- тошноты и рвоты с желчью;
- запоров;
- газообразования;
- крови в кале.
Основные симптомы атеросклероза при поражении сосудов ног — перемежающая хромота и сухая гангрена.
От типа болезни зависят не только клинические симптомы, но и осложнения. Поражение конечностей может привести к потере ноги или руки, атеросклероз сосудов головного мозга при неправильном лечении заканчивается инвалидностью, а сердца — комой и летальным исходом.
Врачи подтверждают диагноз по результатам лабораторных и инструментальных анализов. А лечение зависит от выявленной стадии болезни.
Если диагностирована начальная или средняя степень, то обычно назначают медикаментозную терапию с обязательной лечебной физкультурой и диетой. Если болезнь в запущенной стадии, то пациента направляют на операцию для сохранения жизни.
Медикаментозная терапия атеросклероза направлена на нормализацию липидного обмена, коррекцию сахарного диабета, артериальной гипертензии и иных сторонних хронических процессов. Основные лекарства подразделяются на несколько групп в зависимости от предназначения и способа действия.
Главная группа — статины. Они понижают уровень холестерина и прекращают рост атеросклеротических бляшек. Эффективность приема препаратов появляется на 2-3 месяц. Лекарства из группы фибратов применяют для уменьшения в крови объема триглицеридов. Ингибиторы или бета-блокаторы назначают для снижения потребности сердца в кислороде, сокращению активности миокарда и выраженности симптомов болезни. Витаминные препараты на основе никотиновой кислоты и ее производных понижают уровень холестерина и триглицеридов, одновременно положительно влияя на рост липопротеидов высокой плотности.
Антиагреганты назначают реже и в комплексе с другими препаратами для препятствия склеивания и налипания тромбоцитов и эритроцитов ко внутренней поверхности сосудов. Результат приема препаратов — освобождение кровотока. Антикоагулянты назначают для разжижения крови и снижения риска возникновения тромбов. Секвестранты желчных кислот прописывают для связывания в кишечнике жирных кислот. Гипотензивные препараты показаны людям с повышенным артериальным давлением.
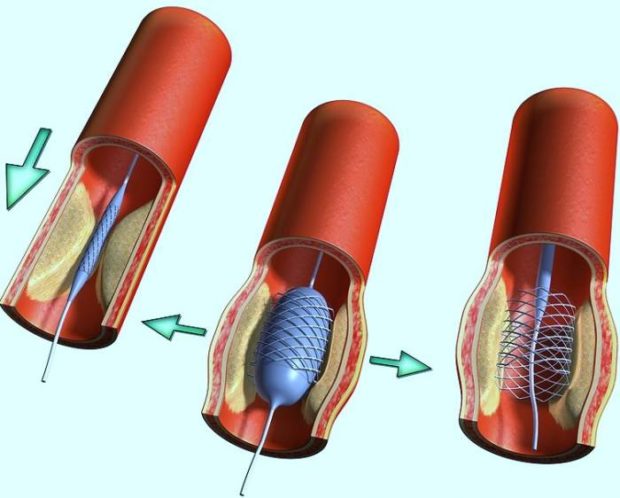
В сложных и запущенных случаях, когда жизни пациента угрожает опасность, вместо сердечного консервативного лечения назначают операции. Хирурги используют 2 способа хирургического лечения: открытый и закрытый. При открытом сосуды вскрывают для удаления бляшки или выпрямления участка извитости. При закрытом операция проводится через небольшой прокол: в сосуд вставляется стент или баллон, разбивающий бляшку и освобождающий кровоток.
Пациентам с болезнью сердца рекомендуется придерживаться специальной диеты, отказаться от вредных привычек и заниматься спортом. Одновременно с этим врачи назначают средства народной медицины в виде настоек, чаев, отваров, компрессов и т.д.
Фитотерапия или траволечение обладает рядом положительных свойств:
- повышение эффективности медикаментозных препаратов;
- устранение симптомов заболевания без риска осложнений;
- улучшение самочувствия;
- улучшение сна;
- нормализация АД;
- возможность продолжительного приема без привыкания;
- укрепление иммунитета.
Можно ли вылечить атеросклероз при помощи народных средств зависит от нескольких условий. Лечение болезни сердца и сосудов нужно начинать на ранней стадии, когда сужение стенок артерий еще незначительно. При диагностировании патологии 1 или 2 степени обычно хватает изменения образа жизни, народных лекарств, диеты и физиотерапии. Для успешного лечения необходимо следовать предписаниям врача, уделять внимание характеру заболевания и его течению, и проходить регулярное обследование.
Народная терапия атеросклероза сердца использует всевозможные отвары, настои, ванны, чаи и травяные смеси, и даже привычные продукты (овощи, фрукты, масло и мед).
Для улучшения работы мозга и сердца нужно смешать стакан семян укропа, 2 стакана меда и пару ст.л. молотых корней валерьяны. Смесь залить кипятком (2 л) и оставить в термосе на сутки. Принимать за 30 минут до еды по столовой ложке. На завтрак или полдник можно сделать салат из свежих огурцов и меда: огурцы очистить от кожуры, тонко порезать и заправить ложкой жидкого меда.
При заболевании атеросклерозом коронарных сосудов полезно облепиховое масло. Оно снижает уровень холестерина и фосфолипидов, уменьшает приступы стенокардии, нормализует давление и устраняет проявления вегетососудистых расстройств. Масло принимают по 1 ч.л. трижды в сутки за 30-40 минут до еды. Еще одно полезное масло — из зародышей кукурузы. Оно содержит много фосфоритов и фитостерина. Для нормализации холестерина нужно выпивать по 75 г масла в сутки.
Чайный гриб используют для снижения уровня давления. Он улучшает состав крови, нормализует сон, устраняет мигрени и головные боли. Выстаивают чайный гриб не менее недели. Принимать по 1/2 стакана 3-4 раза в сутки перед едой.
Можно сделать настой из цветков гречихи: столовую ложку цветов залить 400 мл кипятка, настоять 1 час под крышкой. Принимать 4 раза в день по 100 мл. Боярышник полезен при болезнях сердца, сосудов, хронической усталости. Также при камнях в почках и заболеваниях мочеполовой системы принимают отвар из боярышника. Соцветия заливают стаканом горячей воды и кипятят около 15 минут на слабом огне. Настоять в течение 1-2 часов, процедить и выпить полученный объем в два приема перед едой.
Из меда и лимона можно приготовить полезную и питательную смесь, эффективную для укрепления иммунитета, улучшения состояния сосудов, сердца, мозга. Делают смесь из 10 лимонов и 10 головок чеснока. а также литра меда. Лимоны и чеснок очищают, пропускают через мясорубку и смешивают с медом. Массу оставляют на 10 дней в холодильнике. Ежедневно надо съедать по 4 ч.л. Курс приема — 2 месяца каждые полгода.
Всем привычный лук содержит много витаминов и минералов, необходимых для хорошей работы сердца и сосудов. Сок репчатого лука повышает эластичность артерий, улучшает обменные процессы, иммунитет. Принимают луковый сок по 1 ч.л. трижды в день. Для улучшения вкуса луковый сок можно добавлять к другим овощным или фруктовым сокам. Также можно смешать сок лука в пропорции 1:1 с медом. Принимать за 20-25 минут до еды по 1 ст.л. в течение месяца. Через месяц курс повторяют.
При атеросклерозе эффективно и масло с луковой шелухой. Измельченную сухую шелуху пересыпают в темную банку, заливают кукурузным маслом и оставляют в прохладном темном месте на 3 недели. Принимают настой курсом: трижды в день по 1 ч.л. до еды в течение 2 недель, затем делают перерыв 10 дней. Курс можно повторять несколько раз.
Косточки винограда содержат сильные природные антиоксиданты и натуральный комплекс олигомерных проатоцианидинов. Состав экстракта косточек уникален: в нем много фруктозы, гликозидов, солей кальция, калия, магния, железа, витаминов, флобафена и полезных кислот. При заболеваниях сердца назначают витаминные добавки на основе экстракта в виде таблеток или капсул. Рекомендованная доза — 2 таблетки в день.
Спелые и свежие плоды граната содержат около 15 аминокислот, половина из которых является незаменимыми для организма, комплекс витаминов В и С, большое количество минералов. Употребление граната нормализует уровень сахара, улучшает состав крови, укрепляет иммунитет и улучшает работу сердца.
Для улучшения состава крови свежевыжатый гранатовый сок пьют курсом: 3 недели по 1/2 стакана трижды в день. Курс повторяют 2-3 раза в год. Настой из гранатовых корок также полезен при атеросклерозе: 3 ст.л. измельченных корок заливают стаканом кипятка, нагревают (не доводя до кипения) на медленном огне, процеживают и охлаждают. Пить по 1/5 стакана 3 раза в день.
Мелиссу применяют для лечения болезней нервной системы, атеросклероза, эмоциональных расстройств, бессонницы. Настой из этой ароматной травы готовится просто: 4 ст.л. высушенной мелиссы залить стаканом кипятка и настоять в термосе в течение часа. Процедить. Принимать по 1/2 стакана перед едой (за 30 минут) каждый день. Настойка на спирту зарекомендовала себя при сердечной недостаточности, гипертонии, неврозах, атеросклерозе и тахикардии. 100 г высушенной и измельченной мелиссы заливают 0,5 л водки, и оставляют в темном месте на 6-8 дней. Столовую ложку готовой настойки разводят в стакане теплой воды, и выпивают трижды в день.
Несколько измельченных долек чеснока нужно смешать со стаканом простокваши. Смесь под крышкой должна настаиваться в темном месте 10-12 часов. Полученный объем разбивают на 3 приема (употребляют перед едой).
400 г очищенных долек чеснока, 4 кг корней и листьев сельдерея, 400 г корня хрена и 7 крупных лимонов пропускают несколько раз через мясорубку. Полученную массу выдерживают в плотно закрытой банке (в тепле) 12 часов, а затем еще 3 дня в холодильнике. Готовую массу отжимают: сок пьют по десертной ложке за 15 минут до приема пищи.
Сок чеснока (2 головки пропускают через пресс и отжимают) смешивают с соком 2 лимонов и 4 ч.л. меда. Принимать по ч.л. за 30 минут до завтрака и ужина.
Листья и луковицы дикого чеснока полезны в салатах. А если залить ч.л. измельченных луковиц 2 стаканами кипятка и настоять в течение часа, то получится полезный настой. Он очищает сосуды, восстанавливает обменные процессы, регулирует давление. Принимать настой нужно по 30 мл перед завтраком, обедом и ужином.
Для лечения атеросклероза сердца народными средствами широко применяются отвары и настои из нескольких трав. Сборы можно приготовить самостоятельно или купить уже готовые в аптеке.
Для общеукрепляющего сбора понадобится:
- 25 г крушины;
- 50 г шалфея;
- по 100 г крапивы и череды;
- по 150 г пустырника, шиповника, подорожника и хвоща полевого;
- 250 г ромашки.
Ст.л. сбора залить стаканом кипятка, процедить. Пить трижды в день до еды.
При гипертонии или гипотонии, дополненной атеросклерозом, берут аналогичное количество крушины, ромашки и шалфея, а также:
- по 100 г череды, боярышника и сушеницы;
- по 150 г шиповника, полевого хвоща, подорожника и пустырника.
Столовую ложку смеси залить стаканом кипятка. Принимать перед едой по 1/3 стакана.
В аптеке можно купить готовый сбор «Атеросклероз». В его состав входит 12 трав, снижающих уровень холестерина, повышающих эластичность сосудов, улучшающих обменные процессы и работу эндокринной системы. Для приготовления настоя ст.л. смеси залить стаканом кипятка и настоять в течение ночи. Утром процедить, и разбить полученный объем на 3 части. Принимать трижды в день перед едой. Также можно смешать ч.л. трав с сиропом шиповника или медом, и съедать после еды, запивая достаточным количеством воды.
Если заболевание сопровождается головокружениями и слабостью, но давление в норме, можно приготовить вкусный фиточай. Для этого берут:
- по 5 г будры плющевидной, мелиссы и руты душистой;
- по 10 г ягод земляники, побегов полевого хвоща, зверобоя, мать-и-мачехи;
- по 20 г белой розы, семян укропа и чабреца;
- по 30 г лесной сушеницы и пустырника.
Столовую ложку смеси залить стаканом холодной воды, довести на медленном огне до кипения и томить под крышкой около 30 минут. Пить несколько раз в день по стакану свежего напитка перед едой.
На основе сухого красного вина можно приготовить ароматный напиток для улучшения состояния сосудов. Берут:
- 7,5 г корицы;
- 1 г имбиря;
- 0,5 г мускатного ореха;
- 0,5 г кардамона;
- 0,3 г цедры апельсина или лимона;
- 150 г сиропа.
Все компоненты смешать с литром вина. Принимать дважды в день по 50-70 мл.
Еще один полезный рецепт: 10 ядер грецкого ореха измельчить, и смешать с несколькими ст.л. липового меда. Добавить пару щепоток имбиря (можно заменить паприкой или корицей), перемешать, убрать в холодильник. Принимать в течение трех недель по ст.л. трижды в сутки.
Перед завтраком полезно съедать:
- 1/2 грейпфрута или мандарин;
- по ст.л. кураги, изюма и грецких орехов.
Через 15 минут нужно выпить стакан минеральной негазированной воды, а еще через 20 минут — позавтракать.
Хорошо влияет на состояние сосудов:
- измельченный корень хрена, смешанный с жирной сметаной в соотношении 1:10;
- морская капуста в любом виде, которую можно кушать на завтрак или обед;
- ромашковый чай;
- сосновый мед.
Для приготовления соснового меда берут молодые побеги (длиной до 10 см), собранные в конце весны. Их заливают литром воды, и варят на медленном огне. По мере выкипания жидкость доливают, но ее объем не должен превышать литра. Когда веточки стали мягкими, добавляют 1 кг сахара и измельченный лимон, щепотку имбиря. Смесь варят еще 5-10 минут, остужают, и перекладывают в стеклянные банки. В день можно съедать 1-2 ст.л. ароматной сладости.
Ванны, как вид нетрадиционной медицины, применяются для лечения и профилактики атеросклероза вместе с массажем и гимнастикой. Процедура нормализует обменные процессы, улучшает состояние кожи, укрепляет иммунитет, успокаивает и стабилизирует АД.
Для простой ванны потребуется около 1 кг свежей крапивы. Листья заливают теплой водой, настаивают около 2 часов, и выливают в ванну с горячей водой. Принимать такую ванну можно каждый день, а продолжительность процедуры не должна превышать 30 минут.
Вместе с крапивой можно использовать и травяные сборы. На основе ромашки:
- 3 части ромашки;
- по 5 частей листьев крапивы, череды трехраздельной;
- по 2 части чабреца и листьев черной ромашки;
- 1 часть душицы и листьев лимонника.
На основе березовых листьев:
- по 3 части душицы, березовых листьев, крапивы;
- по 5 частей лапчатки гусиной, череды, медуницы.
- по 3 части пахучей ромашки и обыкновенной душицы;
- по 4 части крапивы и шишек хмеля;
- по 5 частей пустырника и птичьего горца.
250-350 г любого из сбора измельчить. Смесь залить литром кипятка и настоять в течение часа под крышкой. Процедить, отжать и влить настой в теплую ванну. Продолжительность процедуры — не более 20 минут.
Правильное питание при заболеваниях сосудов является залогом хорошего самочувствия и выздоровления. Сбалансированный рацион предусматривает:
- растительную клетчатку и небольшое количество неочищенных или частично очищенных злаков;
- молочные и растительные белки, овощи, зелень и фрукты;
- мюсли, хлеб из муки грубого помола, бурый риса и крупы (кроме манки);
- кисломолочные продукты (жирность не более 1,5%);
- растительные нерафинированные масла высокого качества в ограниченном количестве для заправок салатов (не для жарки);
- дневную норму полноценного белка — не менее 40 г;
- замену крепкого чая и кофе на травяные и зеленые чаи;
- снижение или исключение из рациона животных жиров;
- морепродукты, морскую и речную рыбу.
Также необходимо установить контроль за суточной калорийностью пищи: она не должна превышать 2700 ккал или 2500 ккал при отсутствии физических нагрузок. Если диагностировано ожирение, то суточную норму калорий определяет врач.
Прием мяса и птицы лучше ограничить (исключение составляет мясо индейки, кролика, перепелов, утки), поскольку в нем содержится много твердых жиров, стимулирующих рост холестериновых бляшек.
К запрещенным продуктам относятся:
- сливочное масло, сметана и майонез с жирностью выше 20%;
- сало, колбасные изделия;
- субпродукты, мозги;
- крепкие мясные бульоны;
- яичные желтки;
- консервы, фаст-фуд, газированные напитки.
Употребление соли, сахара и фруктов, богатых сахаром, нужно свести к минимуму. Картофель разрешено добавлять лишь в рагу и супы. Из овощей полезны все виды капусты, сельдерей, шпинат, помидоры. Добавляйте в готовые блюда чеснок — он очищает сосуды и укрепляет иммунитет. Бобовые также необходимо включать в рацион: они являются природным источником белка и клетчатки.
Рыба при заболеваниях сердца необходима. Морская содержит много омега-кислот, а речная — белка. Исключение составляют лишь жирный сом и осетр. Отказаться также стоит от любой копченой и соленой рыбы.
Из алкоголя разрешено красное сухое вино: для мужчин не более 200 мл в сутки, для женщин — не более 150 мл.
При планировании ежедневного рациона нужно исходить из объема пищи, достаточного для поддержания нормального веса. Содержание белков, жиров и углеводов должно быть в соотношении 1:1:3,5.
Все диеты при атеросклерозе имеют общие характеристики:
- ограниченное количество соли, жиров;
- замена жиров животного происхождения растительными;
- включение продуктов, богатых клеточными оболочками, липотропными веществами, аскорбиновой кислотой, витаминами и минералами;
- включение продуктов, богатых йодом.
Для людей с избыточным весом соотношение белков-жиров-углеводов выглядит так:
Если вес нормальный, то рекомендовано:
- белков — 100 г;
- жиров — 80 г;
- углеводов — 350 г.
Общий вес суточного рациона не должен превышать 2 кг, включая:
- 3-5 г поваренной соли;
- свободной жидкости — 1 л.
Рекомендуемая технология приготовления еды: отварное мясо и рыба, приготовленные на пару или запеченные овощи. Соль добавляют во время еды, а не на этапе приготовления. Количество приемов пищи —5-6 раз в сутки.
Для людей с атеросклерозом разработаны схемы диетического питания, состоящие из 2 ступеней. Они основаны на сложившемся характере питания.
Используют диету 1 ступени для профилактики атеросклероза сосудов сердца, а также на ранней стадии патологии. Она предусматривает ограничение сала, сливочного масла, яичных желтков, плавленых сыров, жирного мяса и субпродуктов. Разрешена индейка, курица, телятина и постная говядина, ягнятина и любые сорта рыбы.
Молочные и кисломолочные продукты должны быть обезжиренными. Продукты растительного происхождения можно кушать без ограничения, придавая большое внимание бобам, гороху, чечевице.
Более сложную диету 2 ступени назначают при значительном поражении сосудов головы, сердца, нижних или верхних конечностей. Диета исключает все продукты, которые на первой ступени лишь ограничены. Разрешены рыба, сыр и творог, другие обезжиренные кисломолочные продукты, злаковые и бобовые культуры, фрукты и овощи. Для снижения уровня холестерина и нормализации липидного состава назначают медицинские препараты.
При атеросклерозе сосудов сердца средства народной медицины призваны облегчить симптомы, укрепить иммунитет, улучшить общее самочувствие и ускорить обменные процессы. Принимать фитосборы необходимо только по согласованию с врачом: некоторые компоненты трав могут не сочетаться с лекарственными препаратами, что приведет к быстрому ухудшению самочувствия. Вместе с лекарствами и фитотерапией необходимо организовать правильное питание: из рациона убирают все жиры животного происхождения, тяжелую и жирную пищу. Ввести рекомендуется больше фруктов, орехов, свежей зелени и овощей, морепродуктов.
источник
О том, насколько важно для человека с данным заболеванием своевременно скорректировать питание, выше уже говорилось. Исключению подлежат всяческие сладости, кондитерские жиры, выпечка, жирные продукты. Цель диеты заключается в ограничении употребляемых жиров. Но они все же полезны и нужны для организма, поэтому их заменяют на растительные виды.
При избыточном весе так же урезают некоторое количество углеводов, пересматривают частоту своего питания, методы приготовления. Наиболее предпочтителен дробный метод построения рациона с соблюдением всех правил сбалансированной диеты.
Характер данной патологии заключается в том, что в организме происходит нарушение в липидном обмене, что приводит к оседанию лишних липопротеидов на внутренних артериальных оболочках и на аорте. К формированию атеросклеротических бляшек имеет отношение высокие показатели холестерина в составе крови.
Недуг характеризуется нарушением липидного обмена, что приводит к отложению на стенках сосудов бляшек холестерина.
Спустя время они кальцинируются, закупоривают просвет и приводят к ухудшению тока крови. Атеросклероз брюшной аорты характеризуется уменьшением эластичности сосудистых стенок.
Она разделяется на несколько отделов:
- Начало системы кровотока это грудная часть аорты. От данной части аорты снабжается кровью верхняя часть туловища человека. Это сонные и брахиоцефальные артерии, которые обеспечивают питание клеткам головного мозга. Также от верного отдела аорты, идет крупная артерия, которая проходит по брюшной полости и питает кровью все органы брюшины,
- Нижний отдел центральной магистрали разделяется на брюшную артерию и 2 магистрали подвздошных артерий.
Начало системы кровотока это грудная часть аорты
При лечении патологии, связанной с повышенным холестерином, необходимо включать антихолестериновую диету, которая помогает медикаментозным средствам снижать липиды в крови.
Животные жиры, необходимо сменить на растительные масла. По возможности минимизировать употребление углеводов и полностью отказаться от сахара.
Соли употреблять не более 2,0 грамм на сутки.
Болезнь достаточно сложно бывает распознать самостоятельно, тем более на начальных степенях ее развития. Ведь происходит отложение холестерина практически незаметно. Когда человека уже начинают беспокоить первые симптомы, атеросклероз уже развит и требует немедленного вмешательства. Потому доктора всегда советуют не пренебрегать плановой диспансеризацией, чтобы контролировать состояние своих сосудов.
Патология развивается обычно у людей, чьи сосуды уже начинают истончаться.
Наибольшему риску подвержены пациенты с вредными привычками, избытком веса и заболеваниями, ухудшающими состояние сосудов.
- Нижний порог возраста заболевания — 40 лет. Иногда при скоплении негативных факторов атеросклероз брюшной аорты возникает и в более молодом возрасте.
- У женщин заболевание случается от 55 лет и старше.
Примерно 95% пациентов не знают, какие осложнения возникают при атеросклерозе брюшной аорты, если своевременно его не диагностировать.
При сильной закупорке сосуда развивается воспаление органов брюшной полости. Состояние пациента резко ухудшается, интенсивность болей растёт.
Если отложить госпитализацию, то может развиться гангрена нижних конечностей, что приведёт к летальному исходу. К наименее опасным для жизни человека осложнениям относят инсульты, почечную недостаточность и ишемию почек.
Формирование атеросклеротических отложений происходит при нарушенном обмене липидов, когда в составе крови преобладают липопротеиды низкомолекулярной плотности и в кровяном русле находится много молекул свободного холестерина.
Это и приводит к налипанию жирового пятна на стенки аорты.
Причинами развития атеросклероза системы кровотока, в том числе и аортальной патологии, являются:
- Генетическая наследственная патология гиперхолестеринемия,
- Полное отсутствие физической активности и нагрузок,
- Патологии эндокринных органов,
- Излишний вес ожирение,
- Вторжение инфекционных агентов,
- Пагубные привычки алкоголь и курение,
- Неправильное питание и употребление в пищу большого количества животного жира,
- Степень хронического перенапряжения нервной системы.
Появляются кальцинированные атеросклеротические бляшки брюшного отдела аорты из-за проблем с жировым обменом. Вместо липопротеидов высокой плотности кровь заполняют вещества низкой плотности. Это становится главной причиной появления бляшек на стенках сосудов. Как только просвет аорты перекрывается на 70%, развивается ишемическая болезнь сердца.
К основным причинам появления атеросклероз сосудов брюшной полости относят:
- Генетическую предрасположенность;
- Отсутствие физических нагрузок;
- Болезни эндокринной системы;
- Ожирение;
- Инфекционные заболевания;
- Наличие вредных привычек;
- Чрезмерное употребление жирной пищи;
- Хроническое нервное перенапряжение.
Любая из перечисленных может спровоцировать сильное нарушение обмена жиров, что это к атеросклерозу брюшного отдела аорты приведет. Если сосуд будет перекрыт полностью, органы начнут отмирать, а больной умрёт.
Брюшная аорта (БА) — наибольший сосуд в организме человека. Она начинается на уровне XII грудного позвонка и заканчивается в районе IV—V поясничного. Артерия питает практически все внутренние органы (желудок, кишечник, печень, почки, поджелудочная железа, брюшина, селезенка, яичники или яички у мужчин), что объясняет сложность клинической картины при ее поражении.
В основе атеросклеротического процесса БА лежит «просачивание» внутренней стенки сосуда (интимы) липидами с последующим образованием атером (бляшек). Возникновение их возможно только на поврежденном эндотелии. Время от времени жировые наросты подвергаются распаду и тромбообразованию, что вызывает клинические проявления заболевания.
Травмированию внутренней сосудистой стенки способствуют:
- хроническая гиперлипидемия, дислипидемия;
- повышение стенического напряжения сосудистой стенки (эндотелий сдавливается под натиском крови у больных гипертонией), особенно в местах разветвления сосуда;
- гипергликемия;
- курение (табачные смолы и оксид углерода повышают проницаемость сосудистой стенки и провоцируют отек тканей);
- наличие циркулирующих иммунных комплексов, простациклина I2 при инфекционных, аллергических или аутоиммунных процессах;
- нарушение реологии крови.
Стадии развития атеросклероза брюшного отдела аорты:
- Доклинический — период дислипидемии. Заключается в инфильтрации внутренней стенки сосуда жирами и образовании бляшек (длительность от 5 до 30 лет).
- Латентный (скрытый) — патологические изменения в БА уже возможно обнаружить инструментальными методами исследования.
- Полиморфные клинические проявления — появляется разнообразная симптоматика нарушений функций внутренних органов.
- Хроническая окклюзия сосуда — период ярких клинических признаков, свойственных данному заболеванию.
На появление атеросклероза брюшной аорты влияние оказывают следующие факторы:
- низкая физическая активность,
- наследственность,
- постоянные стрессы,
- слабый иммунитет,
- диабет,
- инфекции или интоксикации,
- ожирение,
- курение .
Одной из самых распространенных причин появления патологии является нарушение липидного обмена. В крови снижается содержание высокой плотности липопротеидов, их заменяют вещества низкой плотности. На фоне этого происходит достаточно быстрое развитие бляшек на сосудах. Перекрытие диаметра просвета провоцирует развитие
, ухудшается питание сердца.
Причины атеросклероза разнообразны и до конца выяснены ещё не все механизмы. Основное значение отдается нарушению регуляции липидов крови. В результате хронически высокого уровня холестерина в циркулирующей крови происходит перенаполнение им клеток сосудов. В дальнейшем развивается кальцинация и фиброз с продолжающимся накоплением липидов – образуется атеросклеротическая бляшка. При разрыве бляшки может произойти тромбоз сосуда и развиться острое состояние (например, инфаркт).
К факторам риска развития заболевания относятся курение, ожирение, сахарный диабет, пожилой возраст, малоподвижный образ жизни, наследственность. Нет какой-либо одной причины атеросклероза, приводящей к заболеванию, очень важна именно совокупность различных факторов, которые усиливают друг друга.
Важное социальное значение имеет поражение сосудов конечностей. Атеросклероз нижних конечностей очень часто приводит к инвалидизации человека. Причин этому много: позднее выявление атеросклеротических бляшек в сосудах конечностей, длительный скрытый период, частые инфекционно-нагноительные осложнения заболевания. Большая часть ампутаций конечностей производится как раз из-за атеросклероза, ведь ишемия конечностей приводит к гангрене.
Основная причина ишемического варианта инсульта (занимающего статистически 80% от всех инсультов) – тромбоз сосудов головного мозга, фоном служит имеющийся атеросклероз головного мозга. Пораженные сосуды имеют плохую эластичность, узкий просвет, ухудшают многие свойства крови. Результатом же не леченого атеросклероза сосудов мозга является недостаточное кровоснабжение мозга, при этом малейшее нарушение со стороны сосудистой системы вызывает инсульт, приводящий как к смерти, так и инвалидности у больных.
Атеросклероз сосудов крупного калибра (брюшной и грудной отдел аорты, чревный ствол и другие) может приводить к невероятному множеству тяжелых состояний. Такими состояниями служат почечная гипертония, развитие аневризм и многое другое. Эти состояния нередко служат причинами внезапной смерти человека на фоне относительного благополучия.
Атеросклероз брюшной аорты подразделяется по формам протекания заболевания:
- Доклинический период. Характерен факт отсутствия клинических проявлений. Более того, на этом этапе иногда даже при помощи инструментальном исследовании не удается диагностировать патологию. Даже липиды находятся на нормальном уровне. Единственные показатели, которые способны указать на повышенный риск дальнейшего развития атеросклероза — фракции бета-липопротеидов, а так же гиперхолестеринемия. Даже при этой форме заболевания нужно постоянно наблюдаться. Своевременная профилактика снижает вероятность его появления.
- Латентный клинический период. По-прежнему симптоматика человеком не ощущается, однако изменения состояния аорты уже фиксируются инструментальными способами. Липидный обмен нарушается, но других признаков не появляется.
- Период не специфических симптомов. Все расстройства, которые возникают, затрагивают разные сферы. Нередко появляется ишемия. Многие проявления люди путают с гипертонической болезнью. Отличить атеросклероз в данном случае способен лишь специалист, но после инструментальных исследований. На этом этапе уже начинают возникать первые инфаркты в различных органах.
- Хроническая артериальная окклюзия. Появляются всяческие расстройства в области поражения сосуда, особенно ишемические. Диагностика ничем не затруднена, поскольку в органах начинается процесс фиброзных изменений.
В медицине разделяют окклюзию на 3 степени закупоривания аортального просвета.
По этой классификации диагностируется степень ишемии органов:
- Низкая степень окклюзии. Проявляется бифуркация аорты брюшного отдела,
- Средняя степень окклюзии. Происходит закупорка аортального просвета на максимальном уровне,
- Тяжелая степень аортальной окклюзии когда кальцинированные атеросклеротические бляшки перекрывают просвет ниже района артерий почек.
Она разделяет патологию на 4 этапа ее развития:
- Доклинический этап развития. Патология протекает бессимптомно. При обследовании инструментальными методами, атеросклероз не наблюдается. Количество липопротеидов в составе крови не превышает нормативные показатели. При биохимическом развернутом анализе состава крови выявляется повышение молекул ЛПНП и признаки гиперхолестеринемии. Необходимо для предотвращения развития атеросклероза, откорректировать питание и заняться профилактикой снижения холестерина,
- Латентный этап развития атеросклероза. При инструментальной диагностике видна степень изменения в аортальной оболочке. При изменении в обмене липидами и патологий в системе кровотока, пациенту ставят диагноз атеросклероз брюшного отдела аорты,
- Этап неспецифических признаков проявления. Пациент чувствует ишемию брюшных органов в период сна. Выявить атеросклероз можно инструментальной диагностикой,
- Этап проявление хронической степени аортальной окклюзии и трофических признаков на коже. Происходит ишемия стенок аорты и органов брюшины, и возникают фиброзные нарушения в клетках тканей органов.
Существует 3 способа классификации атеросклероза аорты брюшной полости. Первая система основана на особенностях клинической картины недуга и определяется степенью ишемических расстройств.
Различают следующие разновидности нарушения проходимости сосудов:
- Низкая окклюзия. Наблюдается бифуркация брюшной аорты.
- Средняя окклюзия. У пациентов диагностируют закупорку аорты на проксимальном уровне.
- Высокая окклюзия. Нарушается проходимость сосуда ниже местоположения почечных артерий.
При диагностике атеросклероза брюшного отдела аорты и подвздошных артерий в больницах врачи чаще всего используют классификацию Фонтейна, где выделяют 4 стадии течения заболевания:
- Доклиническая стадия. Болезнь себя не проявляет, инструментальное исследование не даёт положительных результатов. В организме содержится нормальное количество липидов. При химическом исследовании крови можно выявить повышение численности беталипопротеидов и гиперхолестеринемию, что подтверждает предрасположенность пациента к развитию атеросклероза. Рекомендуется предпринимать профилактические меры.
- Латентная стадия. Установить изменения в артерии и её физическом состоянии можно с помощью инструментального исследования. Если на фоне проблем с гемодинамическими функциями установлено нарушение жирового обмена, то больному диагностируют атеросклероз.
- Стадия неспецифических клинических проявлений. У пациента проявляются ишемические расстройства органов, боли в состоянии покоя и во время сна. Выявить эту стадию недуга можно с помощью инструментального обследования.
- Развитие хронической артериальной окклюзии и трофических расстройств. Наблюдается ишемия сосуда и прилежащих органов в месте поражения бляшками. У пациентов диагностируют фиброзные изменения в тканях.
Кроме развития тромбоза на магистральных артериях, атеросклероз аорты брюшины может развить недостаточность почечного органа.
Осложнённая форма атеросклероза проходит несколько этапов развития, и на каждом этапе при своевременном лечении, можно достигнуть не плохих результатов:
- Первая степень ишемии. Проявляется патология хромотой, болезненностью в брюшной полости, также иногда есть проявления стенокардии,
- Тромбонекротическая степень развития атеросклероза. Патология приходит в хроническую стадию течения и нередко по причине тромбоза развиваются такие осложнения, как гангрена поражённой конечности, инфаркт сердечного органа, инсульт,
- Последняя степень развития осложнённого атеросклероза брюшного отдела аорты фиброзная. На данной стадии существует угроза развития кардиосклероза, а также аневризмы аортальной оболочки. 90,0% разрыва аневризмы аорты приводит к летальному исходу.
Если не обнаружить этот вид атеросклероза своевременно, то осложнения способны серьезно ухудшить общее состояние пациента. Может начаться процесс отмирания петель кишечника, что ведет уже к появлению перитонита. Возникновение тромбоза ускоряет распространение воспаления и некроза.
Одним из самых типичных осложнений для атеросклероза брюшной аорты является почечная недостаточность. Различные участки организма постепенно отмирают, что приводит к появлению патологии.
Основные виды осложнений проявляются постадийно:
- Ишемическая (первая) стадия . Наблюдается хромота, боли в животе, иногда бывают приступы стенокардии . Недостаток крови периодический, поэтому в данном случае наблюдается меньшее количество осложнений.
- Тромбонекротическая . Процесс перетекает в хронический, поэтому на этом этапе возникает большая часть осложнений. Большая их часть развивается вследствие тромбоза. Чаще всего появляется гангрена ноги, инсульт , инфаркт .
- Фиброзная стадия считается последней. Постанавливают этот диагноз при долгом течении болезни. Основное осложнение на этом этапе — возникновение кардиосклероза как результат замены мышечной ткани на фиброзную.
Аневризма тоже считается весьма частым последствием патологии. Накопление склеротических бляшек в одной области и последующее ее выпирание истончают сосудистую стенку. Разрыв ее способен случиться в любой момент, что приводит к летальному исходу с 90% вероятности.
В 95% пациентов атеросклероз проявляется себя умеренной болезненностью в районе брюшины, или же сильной болью. Локализация боли может быть в различных отделах брюшной полости.
Симптомами атерокальциноза могут быть:
- Болезненность в отделах пищеварительного тракта в момент употребления еды. Происходит данная симптоматика по причине недостатка в кровотоке пищеварительных органов,
- Нарушение в функционировании всех отделов кишечника,
- Снижение массы тела.
При несвоевременной диагностике, можно упустить драгоценное лечение патологии на более ранних стадиях терапии. Интенсивность болезненной симптоматики соизмерима с этапом развития атеросклероза.
При нестенозирующем типе атеросклероз аорты брюшного района, отмечается изменение аортальной оболочки.
Пациент испытывает такую симптоматику:
- Кружение в голове,
- Шум в слуховом органе,
- Слабость нижних конечностей,
- Онемение в поражённой ноге.
Боль во время приёмов пищи Проблемы с работой кишечника Уменьшение массы тела
В начале симптомы проявляются только при спазме артерий (резком сокращении), а затем проявляются и при расслабленных артериях. На ранних стадиях на внутренней оболочке артерий появляются видимые липидные отложения («жировые полоски»). На следующей стадии происходит дальнейшее отложение липидов (жиров и холестерина) и возникают округлые плотные образования – т.н.
атеромы, или атеросклеротические бляшки, выступающие в просвет сосуда и тем самым суживающие его. Наконец, в толще отдельных либо слившихся бляшек начинается некроз. Прогрессирование этого процесса приводит к разрушению бляшки, что сопровождается кровоизлияниями в ее толщу и образованием тромбов в участках изъязвления.
Изъязвления представляют опасность и потому, что снижают прочность сосудистых стенок, предрасполагая к образованию аневризмы, особенно в аорте. Кроме того, на месте изъязвлений постепенно формируются плотные рубцы, вследствие чего стенки артерий теряют эластичность, необходимую для поддержания нормального кровяного давления.
По своему характеру симптомы атеросклероза значительно варьируют, затрагивая множество органов и систем. Заподозрить наличие атеросклероза можно при наличии характерных клинических симптомов этого заболевания:
- Наличие признаков ишемической болезни сердца (болевые ощущения в сердце при физической нагрузке, нарушения ритма сердца).
- Наличие повешенного уровня артериального давления.
- Ухудшение памяти, снижение внимание, понижение работоспособности.
- Признаки трофических нарушений на нижних конечностях (уменьшение объема мышц, выпадение волосяного покрова на ногах, длительно незаживающие порезы, царапины).
Также следует помнить о возможности развития атеросклероза при имеющемся тяжелом наследственном анамнезе заболевания (атеросклероз у близких родственников), ведь симптомы атеросклероза начинают проявляться лишь при длительном течении заболевания.
В 95% случаев недуг проявляет себя умеренной и сильной болью. Она может локализироваться в разных отделах брюшной полости.
Также симптомы атеросклероза брюшной аорты включают:
- Боль во время приёмов пищи, связанная с недостаточностью кровообращения;
- Проблемы с работой кишечника;
- Уменьшение массы тела.
Установить симптомы атеросклероза брюшной аорты и лечение получить можно только в больнице. Не рекомендуется заниматься самодиагностикой и пытаться избавиться от проявлений заболевания с помощью обезболивающих и стимулирующих работу ЖКТ препаратов, т.к. это затруднит диагностику непроходимости сосудов.
Интенсивность болевого симптома прогрессирует вместе с недугом. Если врач не поставил диагноз, то пациенту могут назначить диагностическую операцию для определения причины болей.
Нестенозирующий атеросклероз брюшного отдела аорты характеризуется изменением сосудистой стенки. Традиционная при обычной форме заболевания боль не проявляется. Вместо неё пациент испытывает слабость и онемение в конечностях, шум в ушах. Учащаются головокружения. У ряда пациентов заболевание проявляется уменьшением скорости кровотока без физических проявлений.
При развитии атеросклероза в сосудах брюшной полости, симптомы могут быть следующими:
- импотенция,
- проблемы с чувствительностью ног,
- боли в животе,
- хромота,
- бледность,
- появление гангрены,
- бесплодие (у мужчин).
Иногда длительный период заболевание протекает без особой симптоматики, а обнаруживается она лишь после выявлении абдоминальной ишемии, которую вызывает.
- Атеросклероз, затрагивающий брюшную аорту, обладает большой долей симптомов, затрагивающих эпигастральную область. Так же из-за изменения работы кишечника снижается вес.
- Если большая часть бляшек сосредотачивается в области раздвоения (бифуркации) аорты, то наиболее обширная клиническая картина наблюдается в нижней части конечностей. Это связывается с ухудшением кровообращения в органах малого таза, а так же ногах. Если в месте бифуркации локализуется кальциноз, то появляется характерная отечность, боли.
Если запустить течение атеросклеротического процесса, то вскоре можно ожидать появления некротических очагов. Далее будет рассмотрена диагностика атеросклероза брюшной аорты.
Хотя первые атеромы чаще всего появляются именно на стенках аорты, ее большой диаметр откладывает время проявления заболевания.
Характер и вид симптомов зависят от:
- уровня, на котором происходит окклюзия;
- степени сужения сосуда;
- гипоксических изменений в кровоснабжаемых органах.
Клинические признаки атеросклероза БА неспецифичны, часто имеют волнообразное течение и маскируются под другие патологические состояния.
- Абдоминальные боли. Признак имеет разную выраженность, без определенной локализации (иногда мигрирующий), возникает приступами, преимущественно через несколько часов после еды, носит ноющий характер, интенсивность снижается после приема спазмолитиков, может проходить самостоятельно.
Диспепсия . С усугублением ишемии кишечника к ее симптомам присоединяются изжога, тошнота, дискомфорт в животе, метеоризм, нарушение стула (с преобладанием диареи), отрыжка.
- Синдром мальабсорбции и мальдигестии — снижение массы тела, признаки гиповитаминоза, нарушение аппетита.
- Нарушение почечной функции — уменьшение диуреза, рефрактерная артериальная гипертензия, электролитный дисбаланс.
- Боли в икроножных мышцах при ходьбе , перемежающаяся хромота, парестезии и нарушение чувствительности в ногах, мышечная гипотрофия нижних конечностей.
- Эректильная дисфункция , нарушения либидо, вторичное бесплодие.
Нередко диагноз атеросклероза БА выставляют уже при наличии осложнений:
- тромбозы ветвей брюшной аорты — мезентериальный тромбоз (жизнеугрожающее состояние, требующее немедленного хирургического вмешательства), закупорка почечных артерий, бифуркации аорты;
- тромбоэмболии большого круга — микроинфаркты висцеральных органов, непроходимость артерий нижних конечностей;
- атеросклеротическая аневризма аорты — самое грозное осложнение (мешковидное выпячивание измененной стенки), смертность от которого при расслаивании или разрыве составляет более 85 %.
Для выявления атеросклероза брюшной аорты требуется ряд исследований. Среди инструментальных методик выделяют:
- реоэнцефалография,
- ЭКГ,
- ангиография,
- УЗИ,
- флюорограмма,
- триплексное или дуплексное сканирование.
Все эти методики позволяют определять, насколько хорошо осуществляется питание органов в этой области. При первичном приеме так же собирают анамнез, проводят визуальный осмотр. Обычно после этого так же сдают кровь. Если развивается атеросклероз, то для этого характерно появление высокого холестерина.
Если подозревают 1 степень развития болезни, то дополнительно используют и другие методы диагностики, среди которых:
- сфигмограмма,
- баллистокардиограмма,
- электрокимограмма,
- скорость прохождения волны пульса.
Далее мы расскажем вам о лечении атеросклероза аорты (сосудов) брюшной полости, отделов.
Прежде чем начать лечение атеросклероза брюшного отдела аорты, необходимо установить его наличие. Из-за выраженных проблем с ЖКТ пациента направляют к гастроэнтерологу. В 70% случаев специалист не находит проблемы, а больного отправляют на разноплановое исследование.
Для выявления нарушения кровотока брюшных органов, проводят:
- УЗИ;
- Гастроскопию (ФГС);
- Анализ липидного спектра крови;
- Аортоангиографию;
- Обследование степени свертываемости крови;
- Дуплексное сканирование брюшного отдела аорты.
Последний способ позволяет выявить атеросклероз брюшной полости на ранней стадии. Ещё одним эффективным способом диагностики является ангиография. Эти методики позволяют врачу подтвердить диагноз.
Пациенты пожилого возраста редко понимают, как это опасно – атеросклероз аорты брюшной полости и почему нужно приступать к его оперативному лечению. Они поступают в больницу на последних стадиях заболевания, когда организму нанесен значительный вред. Регулярное прохождение медосмотров поможет избежать таких ситуаций и выявить недуг в начале развития.
По причине разнообразия симптомов пациент с атеросклеротическим поражением брюшной аорты чаще обращается к гастроэнтерологу или неврологу.
Достоверно диагностировать заболевание помогут следующие методы визуализации:
- рентген органов брюшной полости — позволяет увидеть кальцинированные атеросклеротические бляшки в запущенных случаях;
- УЗИ органов брюшной полости и аорты;
- допплерография брюшного отдела аорты;
- селективная аортоангиография;
- спиральная компьютерная томография;
- МРТ с контрастированием.
| Степень поражения | Анатомические проявления |
|---|---|
| I | Минимальное утолщение стенки сосуда (интимы) |
| II | Значительное утолщение стенки сосуда (интимы) |
| III | Атероматозные бляшки in situ |
| IV | Выпячивающие атеромы |
| V | Мобильные атеромы |
| VI | Изъязвлённые и пенетрирующие атеромы |
Дополнительно могут назначить:
- общеклинический анализ крови и мочи, биохимические показатели;
- коагулограмму;
- исследование липидного профиля;
- фиброгастроэзофагодуоденоскопию (ФЭГДС);
- ЭКГ, ЭхоКГ, чреспищеводная электрокардиография.
Для того чтобы начать терапевтический процесс устранения атеросклеротических отложений на аорте, необходимо установить диагноз, для правильного метода лечения.
В большинстве случаев для постановки диагноза необходимо сдать лабораторные анализы состава крови и пройти инструментальное изучение патологии.
Для лабораторных клинических анализов необходимо сдать кровь на:
- Общий анализ состава крови,
- Анализ на свертываемость плазмы крови,
- Биохимический анализ на холестерин,
- Расширенный анализ по методу липидного спектра.
Инструментальная диагностика состоит из таких методов исследования организма:
- УЗИ (ультразвуковое исследование) брюшной полости,
- Метод гастроскопии,
- Методика аорто ангиографии,
- Дуплексное, или триплексное сканирование магистральных артерий и аорты в брюшной полости,
- Ангиография аорты и ее разветвлений.
Больному необходимо обратиться к врачу-гастроэнтерологу
Для диагностики заболевания может быть использовано множество лабораторных данных и дополнительных методов обследования. Неспецифические признаки атеросклероза, которые можно выявить при обычном осмотре, это шум над проекцией определенных артерий, дефицит или отсутствие пульса на конечностях. Также пальпаторное исследование сосудов может выявить жесткость их стенки.
Инструментальная диагностика атеросклероза включает множество современных методов исследования:
- Допплерографическое ультразвуковое исследование выявляет малейшие нарушения кровотока, позволяет определить места сужения сосуда атеросклеротической бляшкой.
- Магнитно-резонансная томография помогает в сложных ситуациях. Выполнение исследования в сосудистом режиме позволяет очень четко визуализировать место расположения и размеры липидных бляшек.
- Рентгенконтрастные исследования используются достаточно редко, но также позволяют выявить нарушения кровотока в сосудах разного калибра.
- Электрокардиография помогает выявить недостаток кровотока в определенном отделе сердца.
Профилактика заболевания имеет первостепенное значение – ведь лечить атеросклероз гораздо сложнее, чем предупредить его развитие. К профилактическим мероприятиям относят полный отказ от курения, рекомендации по диете (рассмотрены ниже), поддержание оптимального уровня физической активности, лечение гипертонической болезни и сахарного диабета.
Важным профилактическим мероприятием в отношении развития осложнений атеросклероза и связанных с ними заболеваний является регулярное прохождение медосмотров. Необходимо строго контролировать уровень «плохих» атерогенных и «хороших» антиатерогенных липидов, общего холестерина, сахара крови. Также следует контролировать артериальное давление, состояние функции сердца.
Правильное питание имеет одно из главнейших средств, как профилактики, так и лечения заболевания. Человек должен ограничивать в себя в некоторых продуктах и увеличить потребление других.
Ограничить или полностью исключить следует следующие продукты:
- Жирное мясо, сало, субпродукты.
- Копченые и жареные продукты.
- Белый хлеб, выпечку, макаронные изделия.
- Яйца, особенно желток.
- Кондитерские изделия, шоколад, сахар.
- Острые и соленые блюда.
- Сливочное масло и маргарин исключаются из рациона полностью.
- Газированные, энергетические напитки.
- Алкогольные напитки.
Основной рацион должен включать в себя:
- Большое количество овощей (ограничивать следует лишь употребление картофеля). Предпочтительные средства готовки – тушение или употребление в сыром виде.
- Большое количество фруктов, ягод.
- Зелень.
- Нежирное мясо птицы, рыбы.
- Хлеб из муки грубого помола.
Важной составляющей диеты будет подсчет калорийности пищи. При избытке массы тела или ожирении следует максимально ограничить количество потребляемых калорий, учитывая при этом интенсивность физической нагрузки и род занятий.
Терапия заболевания представляет собой сложную задачу. Подходить к лечению следует комплексно. Лечение атеросклероза должно включать в себя отказ от курения, диету, назначение физических упражнений и медикаментозную терапию. Основными препаратами для лечения заболевания служат липидстабилизирующие препараты (статины, препараты желчных кислот, никотиновой кислоты и другие). Препараты данной группы позволяют нормализовать уровень липидов крови и снизить прогрессирование заболевания.
Также терапия обязательно должна включать в себя лечение развившихся сопутствующих заболеваний. При ишемической болезни сердца используются адреноблокаторы, ингибиторы АПФ, блокаторы кальциевых каналов, антиагреганты, нитраты. Профилактика инсульта должна назначаться всем больным с атеросклерозом сосудов мозга. Она включает в себя антиагреганты, статины в высоких дозах, ноотропные препараты.
Лечение ишемии нижних конечностей включает в себя строжайший контроль уровня сахара и липидов крови, средства улучшающие микроциркуляцию, метаболические препараты, лечение трофических осложнений (антибиотикотерапия, противогрибковое лечение). При неотложных состояниях следует решаться на операцию, ведь длительное развитие инфекционного процесса может привести к смерти больного.
Физическая нагрузка при риске развития атеросклероза должна быть оптимальной. Не следует переусердствовать, но и вести малоподвижный образ жизни тоже нельзя. При развитии ишемической болезни сердца физическая нагрузка также не противопоказана. Следует заниматься дыхательной гимнастикой, различными упражнениями, которые назначает врач лечебной физкультуры.
Хорошо себя зарекомендовало лечение атеросклероза народными средствами. Многие советы наших предков успешно помогают бороться с этим грозным заболеванием. Различные рецепты на основе целебных трав позволяют стабилизировать уровень липидов крови, предотвращают развитие осложнений атеросклероза.
Важно знать, что возможно сочетание традиционных методов лечение с лечением народной медицины. Для комплексного применения всех способов борьбы с атеросклерозом стоит проконсультироваться у лечащего врача о возможности применения тех или иных рецептов.
- Для лечения и предупреждения атеросклероза лицам за 40 лет надо регулярно пить сок сырого картофеля. Среднюю картофелину – вымыть, натереть на мелкой терке вместе с кожурой, глазки необходимо выковырнуть, после чего отжать сок через несколько слоев марли. Все перемешать и выпить.
- Для лечения атеросклероза необходимо: бег, лыжи, ходьба, утренняя гимнастика, плавание, меньше есть продуктов животного происхождения, больше — растительного: овощи, фрукты. Утром натощак съедать до 5 шт. грецких орехов за 30 мин до приема пищи.
Помимо того:
а) каждый день съедать 1-2 зубчика чеснока;
б) взять 400 г чеснока и сок 24 лимонов (из лимонов вынуть семечки) и смешать, поставить на 24 дня, настоять. Перед употреблением взбалтывать. Принимать внутрь по 1 ч. л. перед сном, разводя в стакане кипятка. Еще очень полезно есть по 1 яблоку за 2 ч до сна. - 500 грамм светлого пива в день на 50% снижают риск развития атеросклероза сосудов. Пиво содержит все необходимые человеку аминокислоты и витамины группы В.
- Напиток, который каждому следует принимать по утрам натощак: 2 ч. л. яблочного уксуса и 1 ч. л. майского меда на стакан воды. Содержащиеся в этом напитке магний и калий укрепляют сердце и нервы, понижают холестерин в крови, а кислота убивает в кишечнике бактерии, стимулируя деятельность поджелудочной железы.
- Положительный эффект оказывают бананы больным атеросклерозом и гипертонической болезнью при назначении бананов в разгрузочные дни. Бананы — настоящая кладовая калия. Они улучшают работу мышцы сердца и нормализуют кровяное давление.
- Основное свойство лекарств из каштана — повышать стойкость кровеносных сосудов, капилляров, препятствовать образованию тромбов, понижать вязкость крови, улучшать обмен веществ (прежде всего холестериновый), оказывать тонизирующее и противовоспалительное действие. Экстракт конского каштана применяют при тромбофлебите, геморрое, варикозном расширении вен, атеросклерозе.
Настойка: 20 г цветков заливают 1 стаканом водки и настаивают 1—2 недели. Пьют по 20—30 капель 3 раза в день перед приемом пищи 15-20 дней. Курс можно повторить после 2-недельного перерыва.
Отвар кожуры семян: 5 г на 1 стакан горячей воды, кипятить 15 мин. Пьют по 1 ст. л. 3 раза в день перед едой.
Сок из свежих цветков пьют по 20—25 капель 3 раза в день перед едой. - Огурцы зеленые: укрепляют сердце и сосуды . В огурцах содержится более 40% калия, что делает их ценными при высоком и низком артериальном давлении. Огуречный сок укрепляет нервную систему, препятствует атеросклерозу. Можно принимать утром натощак до 100 г огуречного сока в день, особенно в сезон огурцов.
- Взять по 300 г изюма, кураги, чернослива, лимонов (вынув из них косточки). Все это пропустить через мясорубку, смешать с 300 г меда и есть по 1 ст. л. 2 раза в день за 20 мин до приема пищи. Эта смесь полезна при атеросклерозе, гипертонии, болезнях сердца . Детям давать по 1 ч. л.
- Очистить и употреблять по 2—3 зубчика чеснока в день при неврозах сердца, стенокардии, атеросклерозе, гипертонии, головокружении .
- Гречневую крупу перемолоть в кофемолке, 3 ст. л. муки развести в 300 мл холодной воды. В другой посуде вскипятить 1 л воды и постепенно влить туда разведенную муку. Проварить, постоянно помешивая несколько минут. Принимать внутрь в холодном виде на завтрак и ужин по 100-150 г киселя. Курс лечения не менее 2 месяцев, после чего можно сделать перерыв 2—3 недели. Эффект замечательный!
- Ежедневное употребление салатов из сырой свеклы предупреждает атеросклероз , а если он уже проявился, предотвращает его развитие.
- При атеросклерозе периферических сосудов древняя и народная медицина рекомендует: при постоянно холодных ступнях ног для улучшения кровообращения нужно чаще ходить без обуви или 1—2 раза в день длительно массировать подошвы и пальцы ног.
- Недаром в народе говорят, что свекла спасает от всех болезней. В корнеплодах свеклы содержатся сахар, белок, жир, клетчатка, органические кислоты (яблочная, фолиевая, лимонная), соли магния, кальция, железо, йод, фосфор, красящие вещества, витамины С, В, В2, Р, РР. По содержанию фосфора и калия свекла стоит на первом месте среди овощных культур. Свекольный сок, смешанный пополам с майским медом, рекомендуется употреблять по 0,5 стакана 3—4 раза в день перед едой пожилым людям, страдающим атеросклерозом и гипертонией. Сок свежей свеклы принимают при пороках сердца.
- Смесь настоев боярышника и прополиса, аптечную настойку плодов боярышника кроваво-красного и 20%-ную спиртовую настойку прополиса следует принимать внутрь по 25 капель 2—3 раза в день за 20 мин до еды при атеросклерозе, гипертонии, ишемической болезни сердца, сердцебиении .
- Натереть на мелкой терке 100 г корней хрена, залить 4 л кипятка, кипятить 20 мин. Пить по 1 ст. л. 3 раза в день за 30 мин до еды при атеросклерозе .
- Взять 1 стакан ягод шиповника и 1 ст. л. зеленого чая, засыпать в эмалированную кастрюлю, довести до кипения и держать на огне 5 мин. Снять с огня, настаивать 20 мин. Пить как чай, добавляя мед, при атеросклерозе .
- При атеросклерозе необходимо употреблять ягоды облепихи. В свежих ягодах облепихи содержится антагонист холестерина. Это вещество задерживает отложение холестерина на стенках кровеносных сосудов и образование бляшек, способных привести к появлению тромбов. Рекомендуется употреблять свежие ягоды облепихи без косточек или протертые с сахаром в соотношении 1 : 1 без косточек.
- Кукурузное масло, которое способствует понижению уровня холестерина в крови , рекомендуется принимать для профилактики и лечения атеросклероза по 1 ч. л. 3 раза в день за 30 мин до приема пищи. Курс лечения 1 месяц. После месячного перерыва снова пить масло 1 месяц.
- Взять 1 ст. л. измельченных корней одуванчика, залить 1 стаканом кипятка, настаивать 1 ч, пить настой холодным по 1/4 стакана 3—4 раза в день при атеросклерозе . Хранить корни можно в холодильнике в полиэтиленовом пакете.
- Во время атеросклероза поможет корень одуванчика: 1 ст. л. порезанных корней залить 1 стаканом кипятка, настаивать 1 ч. Пить настой холодным, по 1/4 стакана 3—4 раза в день. Хранить корни одуванчика можно в нижней секции холодильника в полиэтиленовом пакете.
Профилактические мероприятия направлены на снижение индекса холестерина в составе крови и предотвращения атеросклеротических образований на стенках аорты брюшной части:
- Отказ от курения и распивания спиртных напитков,
- Повысить физическую активность и заниматься спортом,
- Постоянно бороться с лишними килограммами,
- Соблюдать диету с минимальным количеством животной пищи,
- Следить за индексом глюкозы и давления и постоянно заниматься лечением гипертонии и сахарного диабета.
Отказаться от курения и алкоголя
Профилактические методы достаточно просты и включают в себя такие же меры, как и при любой другой форме атеросклероза. Во-первых, это поддержание должного уровня физической активности, избавление от вредных привычек, особенно курения, в том числе пищевых. Даже пожилым важно выполнять хотя бы минимальный набор физических упражнений из категории ЛФК.
Обязательно профилактика подразумевает и своевременное лечение любых заболеваний, которые способны спровоцировать атеросклероз брюшной аорты. Стоит следить так же и за состоянием своих сосудов в целом.
Зависит от тяжести патологии и от правильно подобранного лечения. Также много зависит от пациента, насколько он выполняет рекомендации доктора.
Прогнозирование дальнейшей жизни неопределенное, многое зависит от индивидуальных факторов и течения болезни. От тяжести стадии так же будет зависеть возможность сохранения трудоспособности. При комплексной терапии, включающий не только медикаменты, но и изменение образа жизни, риск смертности существенно понижается.
источник












 Диспепсия . С усугублением ишемии кишечника к ее симптомам присоединяются изжога, тошнота, дискомфорт в животе, метеоризм, нарушение стула (с преобладанием диареи), отрыжка.
Диспепсия . С усугублением ишемии кишечника к ее симптомам присоединяются изжога, тошнота, дискомфорт в животе, метеоризм, нарушение стула (с преобладанием диареи), отрыжка.
