С болевыми ощущениями в области копчика, которые получили название кокцигодиния, приходится сталкиваться многим людям. Причём женщины страдают в несколько раз чаще от такой проблемы, чем мужчины. Болевой синдром не угрожает жизни человека, но серьёзно ухудшает её качество и вызывает целый ряд психологических проблем. Именно поэтому нельзя оставлять без внимания боль в районе копчика.
Возникновение боли в районе копчика, спровоцированное воспалением или повреждением нервных окончаний, названо кокцигодинией. Дискомфорт может распространяться на соседние участки, охватывая зону промежности или область заднего прохода.
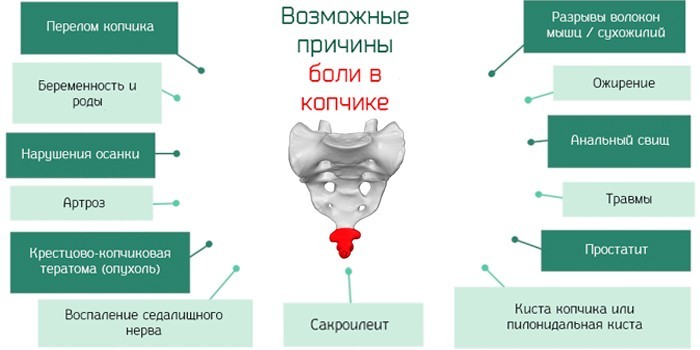
Боль в районе копчика называют кокцигодинией
Кокцигодиния сопровождается сильными болями и очень усложняет жизнь. Дискомфорт усиливается во время ходьбы, пациенту сложно сидеть. Акт дефекации вызывает серьёзные трудности, ведь он сопряжён с необходимостью натуживать брюшину.
Патологию иногда называют:
- болью в копчике;
- анокопчиковым болевым синдромом;
- кокциалгией;
- анокопчиковой болью.
Чтобы более детально понять механизм формирования неприятных ощущений, следует обратиться к анатомическому строению человека.
Копчик у человека имеет форму немного изогнутой пирамиды, основание которой обращено вниз. Это недоразвитый хвост, который в ходе эволюции стал не нужен. Он состоит из 3–5 маленьких позвонков, сросшихся между собой.
- Крепится копчик к крестцу при помощи малоподвижного сустава. Именно такое соединение обеспечивает возможность отклонения копчика во время родов у женщин.
- К передним отделам прикреплены связки и мышцы, которые принимают участие в работе некоторых отделов толстого кишечника, мочеполовой системы.
- В данной зоне располагается нервное сплетение. Отходящие от него ветви идут к внутренним органам малого таза, половой системе, заднему проходу и мышцам.
Копчик состоит из 3–5 позвонков, сросшихся между собой
Из-за такого анатомического строения даже небольшие травмы могут спровоцировать довольно сильную боль и привести к нарушениям в работе внутренних органов.
Не следует легкомысленно относиться к патологии. Появление боли может сигнализировать о развитии в организме серьёзных нарушений:
- остеохондроза нижней части позвоночника;
- появлении опухолей;
- сращивании крестцово-копчикового сочленения в результате повреждения (а это во время родов может привести к травматизму младенца).
Кокцигодинию подразделяют на:
- Первичную. Боль спровоцирована повреждением самого копчика.
- Вторичная. Дискомфорт вызван нарушением в работе внутренних органов таза, гинекологическими, урологическими заболеваниями, патологий толстого кишечника или заднего прохода. Данная форма подразделяется на следующие виды:
- Аноректальная боль. Дискомфорт локализуется в заднем проходе, распространяется на промежность, половые органы, ягодицы.
- Прокталгия. Мучительные ощущения сосредоточены в прямой кишке.
Анализируя причины появления синдрома, выделяют несколько разновидностей патологии:
- Вертеброгенная. Появление боли связано с поражением копчика, в результате чего происходит защемление нервных окончаний.
- Миодистрофическая. Дискомфорт вызван патологической импульсацией, исходящей от воспалённых мышечных тканей тазового дна.
- Посттравматическая. Неприятные ощущения появились после перенесённых травм.
- Воспалительная. Боль вызвана воспалительными реакциями, протекающими в данной области.
К появлению боли в копчике могут привести самые различные факторы.
Основная причина кокцигодинии — это травма
Чаще всего в основе патологии лежат следующие источники проблемы:
- Травмы. Это самая распространённая причина появления дискомфорта в районе копчика. Вызвать травму могут падения, удары. Причём нередко они несильны и большинство людей просто забывают о них. Подобные ушибы и удары дают о себе знать, как правило, только спустя время (через несколько лет), когда на повреждённом сегменте сформируется мозоль.
- Невриты, миозиты. Спровоцировать появление боли могут воспаления нервов. В основе кокцигодинии иногда лежат мышечные растяжения в малом тазу или в районе промежности.
- Запоры. Если эта проблема стала хронической (стул отсутствует на протяжении длительного времени) и каждый акт дефекации сопряжён с сильными натуживаниями, то у пациента отмечается чрезмерное напряжение мышечных тканей тазового дна. Это приводит к появлению боли. Такое же напряжение характерно и для другой крайности — хронической диареи.
- Ослабление связок и мышц в зоне промежности. Такое нарушение характерно для людей пожилого возраста.
- Последствия операций. После хирургических вмешательств в зоне промежности, прямой кишки остаются рубцы. Они способны привести к деформации тканей, на фоне которой и появляется кокцигодиния.
- Болезни органов таза (общие). Анокопчиковая боль обычно сопровождает такие патологии, как:
- Геморрой — заболевание, при котором воспаляются геморроидальные вены прямой кишки и образуются очень болезненные узлы.
- Перелом костей таза.
- Парапроктит — воспалительный процесс локализуется в прямой кишке и распространяется на прилегающие ткани.
- Заболевания репродуктивной системы. В зависимости от половой принадлежности к появлению боли способны привести:
- У мужчин. Простатит — заболевание, при котором воспаляется предстательная железа.
- У женщин:
- Вульвовагинит — воспалительный процесс, охватывающий влагалище.
- Параметрит — поражена матка и мышечно-связочная система возле неё.
Кокцигодиния чаще всего развивается под влиянием следующих факторов:
- длительное сидячее положение (особенно на неудобной жёсткой поверхности);
- роды (если у женщины узкий таз или крупный плод);
- верховая езда, увлечение велоспортом;
- чрезмерные стрессы;
- опущение промежности (при смещении матки, влагалища или прямой кишки).
Офисная работа предрасполагает к развитию кокцигодинии
Для анокопчикового болевого синдрома характерны такие клинические проявления:
- Болевой синдром. Он может появляться периодически или длиться долгое время (месяцы и даже годы). Дискомфорт способен появиться после сидения, акта дефекации, физической нагрузки, полового акта. Иногда боль возникает даже без видимой причины.
- Локализация дискомфорта. Пациент испытывает неприятные ощущения в районе проекции копчика — в точке, расположенной чуть выше ануса. Иногда боль иррадиирует на соседние участки. Прикосновение к зоне копчика приводит к усилению дискомфорта.
- Появление зуда. В зоне проекции копчика может ощущаться жжение.
- Изменение походки. Поскольку дискомфорт очень болезненный, человек всячески старается снизить его выраженность. Поэтому все движения становятся медленными, очень плавными. Пациент обычно переваливается с ноги на ногу.
- Особенности сидячего положения. Человек практически никогда не откидывается на спинку стула. Во время сидения тело наклонено вперёд. Именно в таком положении нагрузка на копчик снижается, болевые ощущения уменьшаются.
- Синдром раздражённого кишечника. Появляется боль в животе, вздутие. Дискомфорт снижается после опорожнения кишечника.
- Хронические запоры. Поскольку акт дефекации доставляет значительный дискомфорт, пациент старается реже ходить в туалет.
- Депрессия. У человека отмечается постоянное подавленное настроение, ощущение безысходности. Такое депрессивное состояние может продолжаться около 3 месяцев.
- Вегетативные расстройства. Иногда синдром сопровождается такими нарушениями, как изменение давления, повышенное потоотделение, головокружение, учащение сердцебиения, одышка.
- Повышение температуры. Это необязательный симптом. Если в основе кокцигодинии лежит воспаление, то может наблюдаться повышением температуры.
Сильнейшая боль возникает во время подъёма со стула или ходьбы
Кокцигодиния обладает достаточно выраженной симптоматикой. Однако болевой синдром может сигнализировать о развитии некоторых иных патологий. Поэтому изначально врач осмотрит пациента для исключения других болезней.
Чтобы подтвердить кокцигодинию, необходимо исключить патологии органов малого таза:
- геморрой;
- радикулит;
- трещину заднего прохода;
- урологические патологии (уретрит, простатит);
- гинекологические заболевания (воспаления, опухолевые образования).
После осмотра врач порекомендует такие исследования:
- Анализы крови. Они выявляют воспалительные процессы, характеризуют содержание в организме тех или иных веществ.
- Анализ мочи. Даёт возможность оценить состояние мочевыделительной системы.
- Копрограмма. Позволяет оценить работу кишечного тракта.
Кроме лабораторных анализов больному назначат такие мероприятия:
- Ультразвуковое исследование. Данная диагностика позволяет исключить повреждения половых органов, кишечника.
- Рентген. Изучается состояние позвонков. Копчик находится в толще мышц, поэтому в большинстве случаев данная диагностика является малоинформативной.
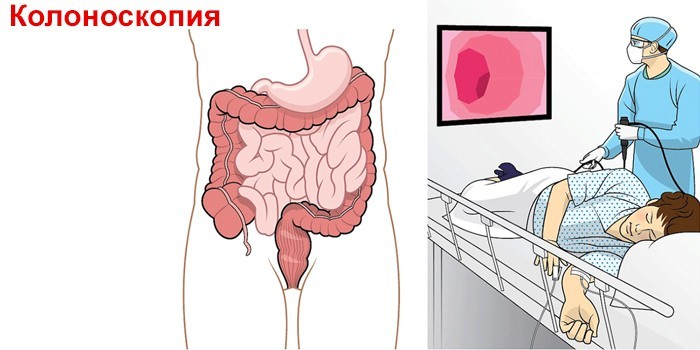
- Колоноскопия. Процедура позволяет изучить слизистую кишечника. Исследование необходимо для исключения повреждений стенки, опухолей.
- Магнитно-резонансная томография. Мероприятие выявляет посттравматические изменения в копчике, характеризует состояние мышечно-связочного аппарата.
Магнитно-резонансная томография выявляет нарушения как в самом копчике, так и в прилегающих к нему тканях
Первичный осмотр пациентов, испытывающих боль в копчике, может провести терапевт. А лечением больного будет заниматься один из следующих врачей (в зависимости от источника патологии):
- проктолог;
- травматолог;
- гинеколог;
- вертебролог (если патология сопровождается остеохондрозом);
- невропатолог;
- хирург;
- нейрохирург.
Чаще всего патология не требует стационарного лечения. Если пациент соблюдает все предписания доктора, то терапию можно проводить в домашних условиях.
Бороться с кокцигодинией довольно сложно. Патология плохо поддаётся терапии. Поэтому важно соблюдать весь комплекс лечебных мероприятий, состоящий из:
- медикаментозной терапии;
- лечебной физкультуры;
- физиотерапевтических процедур;
- народного лечения.
При болях в копчике можно обращаться к терапевту или сразу к невропатологу
Чтобы снизить нагрузку на копчик во время сидения, доктора рекомендуют применять специальные подкладки-подушки. В них предусмотрено округлое отверстие, которое приходятся именно на область проекции копчика. Это позволяет защитить пациента от обострений.
В первую очередь терапия направлена на купирование болевого синдрома и, конечно, на борьбу с основной патологией, которая привела к кокцигодинии.
Лечение обычно включает следующие группы медикаментов:
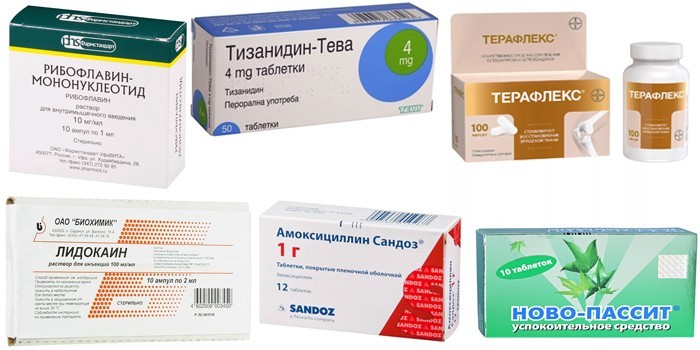
- Обезболивающие. Такие лекарства назначают в виде таблеток или, при сильном дискомфорте, в виде инъекций. Хорошими обезболивающими являются: Армадол, Анальгин, Седалгин, Апизон.
- Нестероидные противовоспалительные средства (НПВП). Такие лекарства устраняют боль средней интенсивности. Медикаменты могут быть назначены в таблетированном, инъекционном виде. Быстро и эффективно устраняют боль НПВП в виде ректальных свечей. При кокцигодинии рекомендуют: Диклак, Диклофен, Кетолонг, Вольтарен, Индометацин, Мовалис.
- Миорелаксанты. Они позволяют расслаблять мышцы, за счёт чего снимаются спазмы и устраняется ущемление нервных корешков. Прекрасными миорелаксантыми признаны: Мидокалм, Баклофен, Сирдалуд, Тизанидин, Баклосан.
- Блокады. Применяют их, если боль не удаётся купировать иными методами. Чаще всего используют спирт-новокаиновые блокады. Такую смесь вводят в 3 точки в районе копчика. Новокаин моментально делает инъекцию безболезненной. А спирт оказывает длительное обезболивание, воздействуя на нервные окончания. Кроме Новокаина для блокад могут применять: Лидокаин, Гидрокортизон, Кеналог.
- Психотропные лекарства. Данные средства снижают выраженность депрессии, улучшают настроение и косвенно помогают бороться с болью. Обычно рекомендуют: Пустырник, Седафитон, Валериану, Барбовал, Амитриптилин.
- Антибиотики. Эти средства рекомендуют лишь в тех случаях, если в основе патологии лежат инфекции органов малого таза, такие как цистит, аднексит, проктит и др. Данные препараты назначают только после определения возбудителя и выяснения его чувствительности к антибиотикам.
- Хондропротекторы. Приём таких препаратов защищает копчик от прогрессирования дегенеративных процессов. Пациентам чаще всего назначают: Терафлекс, Артра, Структум, Дона, Карипаин.
- Послабляющие средства. Назначают данные медикаменты тем больным, которые страдают от хронических запоров. Обычно рекомендуют средства в виде ректальных свечей: Кальциолакс, Ферролакс, Глицелакс, Бисакодил, Микролакс.
- Иммуностимуляторы. Эти лекарства усиливают защиту организма и активизируют процесс восстановления повреждённых тканей. В терапию кокцигодинии могут входить: Иммудон, Иммунал, ИРС-19, Тималин, Тактивин, Миелопид.
- Витаминные комплексы. При поражениях копчика и ущемлении нервных окончаний врачи рекомендуют принимать витамины группы В. Очень полезны препараты: Нейровитан, Мильгамма, Нейромультивит, Нейрорубин, Нейробион, Нервиплекс, Неуробекс.
Высокоэффективными считаются такие мероприятия:
- Иммобилизация. На время лечения рекомендуется частично или полностью ограничить движение. Если кокцигодиния возникла на фоне перелома или иной травмы копчика, то пациенту показан постельный режим на 1–1,5 недели.
- Массаж (или/и мануальная терапия). Такое воздействие руками на район спины и повреждённую зону, при помощи специальных методик, позволяет вернуть смещённые позвонки на место, устранить мышечные спазмы.
- Грязелечение. Процедуры снижают воспаление, активизируют кровообращение, стимулируют работу сосудов. Грязелечение уменьшает болевые ощущения, ускоряет процесс регенерации костей при переломах.
- Лазерная терапия. Данное физиотерапевтическое лечение обеспечивает сильный обезболивающий и противовоспалительный эффект. Мероприятие активизирует кровоток, улучшает обмен веществ. Лазер способствует укреплению иммунной системы и стимулирует регенерацию тканей.
- Дарсонвализация. Терапия на поражённый участок импульсными токами способствует улучшению микроциркуляции, укреплению иммунной системы. Кроме того, мероприятие благоприятно влияет на нервную систему, обеспечивая снижение возбудимости и защиту от депрессивного состояния.
- УВЧ. Терапия ультравысокими частотами позволяет устранять боль, обеспечивать противовоспалительное воздействие, укреплять иммунитет, улучшать регенерацию тканей.
- Лечебные ванны. Они активизируют микроциркуляцию. Водные процедуры обеспечивают укрепление нервной системы, стимулируют защитные функции.
Грязелечение уменьшает болевые ощущения, ускоряет процесс регенерации
Обязательно в консервативную терапию включают гимнастику. Специальные упражнения позволяют выполнить несколько важных задач:
- улучшить мышечные и связочные ткани в районе таза;
- активизировать трофические процессы;
- улучшить обмен веществ;
- укрепить иммунитет.
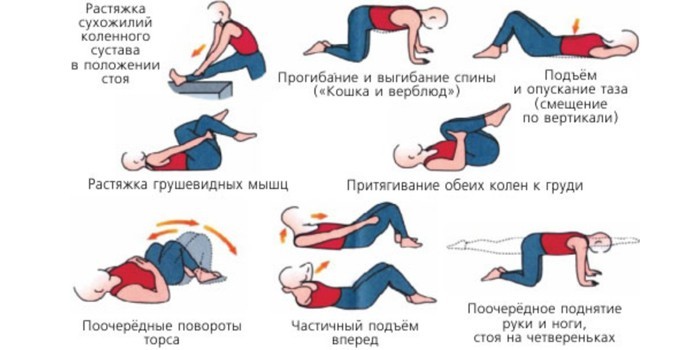
При болях в копчике очень полезны такие упражнения:
- Стоя. Руки расслаблены, вдоль туловища. Плавно поднимают руки и отводят назад одну ногу. В спине нужно прогнуться.
- Стоя. Руки на пояснице. Совершают неглубокие вращения туловищем.
- Стоя. Ногу сгибают и поднимают вверх. Колено необходимо прижать к груди. Вторая нога должны оставаться прямой.
- Лёжа. Упражнение «берёзка». Прямые ноги и таз поднимают вверх. В этом положении нужно задержаться на несколько секунд. Затем опуститься на пол.
- Лёжа. Руки лежат на животе. Ноги согнуты. Между коленями нужно зажать небольшой резиновый мяч. В течение 7–10 секунд необходимо изо всех сил его сдавливать. Затем расслабиться. И вновь повторить сдавливание мяча коленями.
- Лёжа. Ноги расправить. Теперь зажать мяч между стопами. Также сдавить его и задержаться на 7–10 секунд.
- Лёжа. Прямые ноги медленно поднять вверх, завести их за голову так, чтобы пальцы коснулись пола. Затем осторожно вернуться в исходное положение.
- Лёжа. Упражнение «велосипед».
Конечно, предпочтение отдаётся консервативной терапии. Но если такое лечение оказывается неэффективным, то доктора рассматривают возможность хирургического вмешательства. Операция назначаться и в тех случаях, когда обойтись без скальпеля невозможно.
Основные показания к хирургии:
- наличие опухолей, кист;
- патологии прямой кишки (проктит, геморрой, парапроктит);
- свищи;
- вывих, перелом копчика.
Во время операции чаще всего удаляют деформированный копчик. Сухожилия и спазмированные мышцы рассекают. Теперь эти ткани остаются без точки опоры. Такие простые меры избавляют от спазма и, соответственно, от боли.
В послеоперационный период пациенту назначают антибиотики, чтобы предупредить инфицирование раны, ежедневные перевязки. Кроме того, больному рекомендуют пересмотреть своё питание, чтобы максимально защитить организм от возможных запоров.
В некоторых случаях врачи прибегают к хирургическому вмешательству
В терапию часто включаются методы нетрадиционной медицины. Однако следует помнить, что применять народные средства можно только после их одобрения врачом. Кроме того, важно не забывать, что кокцигодиния — довольно сложная патология, вылечить которую только нетрадиционной медициной — невозможно. Этот синдром нуждается в комплексном подходе.
Целители рекомендуют обратить внимание на такие средства:
- Для избавления от боли. Понадобятся цветки узколистной лаванды. Сухое сырьё (1 часть) заливают растительным маслом (5 частей). Смесь настаивается в тёмном месте на протяжении 45 дней. Затем средство процеживают. Настойка применяется для натирания копчиковой зоны при сильных болях.
- Для улучшения питания хрящей. Необходимо запастись пшеничными зёрнами. Их заворачивают в ткань и заливают водой. В таком виде необходимо оставить зёрна на 1–2 дня. Затем их перебирают, отобрав те, которые дали ростки. Именно пророщенную пшеницу употребляют в пищу. В день рекомендуется съедать по 30 г.
- Обезболивающее средство. Необходимо от проросшего картофеля отломать ростки. Их старательно промывают и кладут в стеклянную ёмкость. Ростки (1 часть) заливают медицинским спиртом (2 части). Настаивается средство в тёмном месте 10 дней. Такая настойка предназначена для ежедневного протирания зоны копчика при болях.
- Для устранения воспаления и общего укрепления. Плоды шиповника (50 г) заливают кипятком (650 мл). Настаивают напиток около 35 минут. Затем его процеживают. Чай из шиповника рекомендуется выпить на протяжении одних суток.
- Анальгезирующее средство. Свежую редьку нужно измельчить на тёрке. Затем из неё отжимают сок. Полученный напиток (4 части) соединяют с мёдом (2 части) и водкой (1 часть). Смесь хорошо перемешивают. Использовать её можно уже на следующий день. Такое средство разрешено употреблять внутрь при сильных болях по 10 г 1 раз в сутки. Полученная смесь подходит для растирания поражённых участков.
Больные, страдающие кокцигодинией, указывают на сильнейшие боли, справиться с которыми не так легко. Но при этом многие пациенты утверждают, что правильное лечение, назначенное врачом, действительно принесло облегчение.
Прокатилась в Тальцах с горки год назад. Врачи говорили что ушиб — кокцигодиния, назначали Фастумгель. Перелома нет. Плюнула, поехала в Диагностический к Коган. Поставила блокаду, 6 мес не болел. За последние полгода обращалась в Институт травматологии, Клинику восстановительной медицины, делала иглоукалывание, мануальную терапию, магнитную. Без результата… Неделю назад поставила вторую блокаду с Дипроспаном №1 в Диагностическом у Коган. Мне стало лучше! Уже почти не болит. Видимо блокада подействовала. Но болело 2 недели.
http://38mama.ru/forum/index.php?topic=44531.0
Хочу поделиться новостями!!В июле я решилась на операцию по удалению копчика.Все прошло нормально,сейчас сняли швы и только маленький шрамик напоминает о когда-то болевшем копчике.Сидеть правда еще нельзя и внутри ткани еще ноют,но тех мучительных ощущений больше нет. Уря.
http://www.woman.ru/health/medley7/thread/3836510/2/
У меня копчик болел несколько лет. Обращалась к хирургам. Делали блокаду и всевозможные болезненные процедуры. Сидеть немогла совсем. Помог врач неврапотолог. Назначил курс лечения препаратом «Структум» . В течении 3-х лет я принимала таблетки по определенной схеме два раза в год. Сейчас забыла ,что такое копчик.
http://www.woman.ru/health/medley7/thread/3836510/2/
У меня заболел копчик долго не знала что делать, в итоге пошла в поликлинику к хирургу, оттуда к проктологу, а он направил к вертоброневрологу( невролог со знаниями ортопеда). И он поставил диагноз кокцигодиния прошла лечение ( вправляли через прямую кишку, вакумный массаж и электроды — 6 раз). Вуаля! все прошло)
http://www.woman.ru/health/medley7/thread/3836510/3/
Очень важно не заниматься самолечением. Прогноз терапии, несмотря на сложность патологии, вполне благоприятен, если борьба с кокцигодинией начата своевременно.
Если необходимое лечение игнорируется, то у пациента могут развиться крайне негативные осложнения, такие как:
- общее истощение организма;
- психические нарушения;
- ослабление иммунитета;
- импотенция;
- приапизм (длительный процесс эрекции, сопровождаемый болью и не обусловленный половым возбуждением);
- нарушение мочеиспускания;
- диспареуния (боль во время полового акта);
- хронические запоры.
Чтобы предупредить развитие кокцигодинии, рекомендуется следовать нескольким простым советам:
- За столом следует сидеть правильно. Спина должна быть плотно прижата к стулу и образовывать с линией ягодиц прямой угол.
- Исключить повреждения и травмирования копчика.
- Своевременно бороться с любыми патологиями, которые могут спровоцировать кокцигодинию.
- Во время вынужденного длительного сидения (поездка, работа в офисе, перелёт) рекомендуется применять специальные подушки под таз.
Кокцигодиния — довольно болезненная патология, которая серьёзно ухудшает качество жизни. Поэтому при дискомфорте в районе копчика нужно безотлагательно обращаться к врачу.
источник
Если боль возникает в области копчика, врачи у пациента диагностируют кокцигодинию. Кроме неприятных ощущений, она вызывает психологические проблемы и нарушение трудоспособности. Женщины сталкиваются с такой болезнью в 3 раза чаще мужчин.
Второе название патологии – анокопчиковый болевой синдром. Он появляется регулярно, носит приступообразный характер. Кокцигодиния относится к полиэтиологическим заболеваниям. Это говорит о том, что причин боли может быть множество. Ее основная особенность – отсутствие органических повреждений.
В международной классификации болезней кокцигодиния не имеет отдельного обозначения. Она входит в группу «Другие дорсопатии» которые шифруются кодом M 53.3.
Если патология не связана с болезнями позвоночника, органов малого таза или промежностей, то она не вредит человеку. Но без лечения болевой синдром может стать очень сильным и даже хроническим. В таком случае пациент будет мучиться от боли постоянно. Из-за этого могут развиваться проблемы с органами малого таза или промежностями:
- боль во время полового акта у женщин;
- хронические запоры;
- болезненная эрекция у мужчин (приапизм);
- импотенция;
- снижение тонуса мышц.
Кокцигодиния оказывает действие на психоэмоциональное состояние человека. У него часто и без причины меняется настроение. Постоянная боль мешает вести привычный образ жизни. Из-за этого у некоторых пациентов развивается депрессия.
Виды кокцигодинии в зависимости от причины возникновения:
- Первичная. Связана с повреждениями самого копчика.
- Вторичная. Возникает из-за болезней органов малого таза.
Другое название вторичной формы – псевдококцигодиния. Боль может локализоваться в разных зонах:
- Аноректальная. Неприятные ощущения возникают в области заднего прохода, отдают в ягодицы, половые органы и промежности.
- При прокталгии боль локализуется в области прямой кишки.
Если болевой синдром ощущается в самом копчике, то кокцигодинию называют истинной. С учетом конкретной причины патология может быть:
- Миодистрофической. Она возникает из-за импульсации, которую вызывает воспаление мышц тазового дна.
- Вертеброгенной. Болезнь связана с защемлением нервных окончаний на фоне поражения копчика.
- Посттравматической. Она развивается после перенесенных травм.
- Воспалительной. Боль возникает из-за одноименного процесса в области копчика.
Из-за болезненности копчика человек не может откинуться назад, сидя на стуле. Он всегда наклоняется немного вперед. Это помогает уменьшить боль. На ее фоне возникают и другие симптомы:
- тяжесть, жжение и зуд в области копчика;
- бледность кожных покровов;
- подавленность настроения;
- усиленное потоотделение;
- изменение походки;
- беспокойство;
- нарушения сна, бессонница.
Особенно ярко дискомфорт проявляется в случае длительного сидения на жесткой поверхности. Боль становится еще сильнее в нескольких ситуациях:
- когда человек встает со стула;
- во время менструаций у женщин;
- после физических нагрузок;
- во время дефекации;
- при надавливании на копчик;
- во время ходьбы;
- при резкой смене положения тела;
- в ночное время суток.
Кокцигодиния не связана с изменениями погоды. Симптомы могут возникнуть в любое время суток без веских причин, приступ имеет разную длительность. Боль может носить колющий, пульсирующий, ноющий или сверлящий характер. Она отдает в разные области:
- пах;
- промежности;
- прямую кишку;
- внутреннюю поверхность бедра;
- анальное отверстие.
Боль настолько сильно мешает человеку, что он отказывается от походов в любые заведения, где нужно сидеть. На работе пациент вынужден класть на стул подушечку. Только так симптомы удается уменьшить, в противном случае боль вызывает спазм мышц промежностей и распространяется даже на паховую область.
Самый распространенный фактор, вызывающий патологию, – травма копчика. Ее можно получить при падении или ударе в эту область. Часто повреждение не слишком сильное, поэтому человек не придает ему внимания, а вспоминает о травме только через пару лет, когда появляются соответствующие симптомы. Еще одна причина кокцигодинии – заболевания копчика:
Кокцигодиния при беременности связана с тем, что в этот период у женщины меняется положение тазовых костей, растягиваются мышцы и связки малого таза. Это необходимо, чтобы организм женщины подготовился к предстоящим родам. Другие причины кокцигодинии:
- хронические запоры;
- геморрой;
- проктит и парапроктит;
- простатит;
- вульвовагинит у женщин;
- ослабление связок промежностей у пожилых людей;
- операции на зоне промежности или прямой кишки;
- избыточная масса тела;
- опухоли костей таза;
- сидячий образ жизни;
- ревматоидный артрит;
- родовые травмы.
Цель всех процедур – исключить органическую природу патологии. Болезни, от которых нужно отличить кокцигодинию:
- Воспаления мочеполовых органов: эндометрит, уретрит, аднексит, простатит.
- Патологии прямой кишки: геморрой, парапроктит, анальные трещины.
- Неврологические и ревматологические болезни: неврит, ишиас, радикулит, спондилит, остеохондроз.
Чтобы исключить такие патологии, пациента должны осмотреть несколько врачей:
- Проктолог. Он проводит осмотр пациента, который находится в коленно-локтевой позе, Пальцевое исследование заднего прохода помогает выявить рубцовые изменения, воспаление или искривления копчика, а также спазм мышц анального отверстия.
- Невропатолог. Диагностирует нарушения чувствительности и двигательных функций, выявляет заболевания позвоночника.
- Гинеколог. Обнаруживает у женщин болезни репродуктивных органов. С этой целью проводится бимануальное (двуручное) исследование матки, тканей таза и яичников.
- Уролог. Выявляет нарушения работы предстательной железы у мужчин.
- Травматолог. Его консультация необходима, чтобы определить, нет ли у больного повреждений копчика.
Поскольку симптомы кокцигодинии похожи на множество других заболеваний, для ее диагностики проводятся несколько исследований:
- УЗИ органов брюшной полости;
- колоноскопия;
- ирригоскопия прямой кишки;
- рентгенография копчика;
- ректороманоскопия;
- электронейромиография;
- анализ крови и мочи;
- копрограмма.
Если причина боли – травмирование копчика, то в первые 1–1,5 недели пациенту требуется иммобилизация. Он должен соблюдать постельный режим. В случае заболеваний позвоночника снять мышечные спазмы помогает массаж. Дополнительно в курс лечения включаются:
- Прием лекарств. Они назначаются с учетом причины кокцигодинии. Дополнительно используются симптоматические средства для снятия боли и воспаления.
- Физиотерапия. Она распространена при анокопчиковом болевом синдроме, поскольку он часто связан с поражением мышц, связок или позвонков.
- Операция. К радикальным методам лечения прибегают, когда лекарства не помогают, или копчик болит из-за травмы.
Основная группа препаратов для лечения кокцигодинии – обезболивающие. С учетом интенсивности боли назначаются разные формы лекарств: таблетки, инъекции, ректальные свечи, мази, гели или пластыри. Выбор зависит от того, какой вид препарата лучше помогает пациенту. Из обезболивающих лекарств часто используются анальгетики и нестероидные противовоспалительные средства (НПВС):
- Диклофенак;
- Кетопрофен;
- Ибупрофен;
- Анальгин;
- Дексалгин;
- Кеторол;
- Мелоксикам.
Другие группы препаратов, которые помогают при кокцигодинии:
- Витамины группы В: Рибофлавин, Тиамин, Пиридоксин. Они защищают нервные волокна от разрушения, блокируют выработку медиаторов воспаления. Чаще назначаются при заболеваниях позвоночника.
- Средства новокаиновой блокады: Лидокаин, Кеналог. Суть процедуры – введение анестетика непосредственно в очаг боли. Блокада копчика назначается, когда таблетки не снимают болевой синдром.
- Миорелаксанты: Тизанидин, Мидокалм, Баклосан. Они используются, когда защемлены нервные корешки, которые удается «освободить» за счет расслабления мышц.
- Антибиотики: Амоксициллин, Ципрофлоксацин, Амоксиклав. Эти лекарства помогают избавиться от инфекций мочеполовых путей: аднексита, цистита, уретрита.
- Хондропротекторы: Терафлекс, Артра, Дона. Они эффективны только при дегенеративных заболеваниях позвоночника, например, при остеохондрозе.
- Седативные: настойка пустырника или валерианы, Новопассит. Препараты помогают уменьшить симптомы депрессии.
Симптомы кокцигодинии помогают снять такие процедуры:
- парафиновые аппликации;
- диадинамические токи;
- ректальная дарсонвализация;
- лазерная терапия;
- лечебные грязи;
- ультразвуковая терапия.
Показания к проведению операции при кокцигодинии:
- опухоли или кисты копчика;
- заболевания прямой кишки (проктит, геморрой, парапроктит, свищи);
- перелом, вывих или смещение копчика.
Врач выбирает вид хирургического вмешательства, учитывая причину анокопчикового болевого синдрома. Назначаются такие операции:
- Экстирпация копчика – полное его удаление.
- Резекция верхушки копчика или ее фиксация к крестцовой кости. Такие методы используются при полном или частичном отрыве нижнего отдела позвоночника.
- Удаление кист, опухолей или грыж в области копчика.
Диагноз «кокцигодиния» не является показанием к госпитализации, если не вызывает у человека нестерпимой боли или осложнений. Пациент может принимать лекарства и в домашних условиях. Дополнительно он должен соблюдать ряд рекомендаций:
- Использовать специальные подушки для сидения, чтобы снять нагрузку с копчика. У таких подкладок в центре есть отверстие. Оно исключает контакт копчика с поверхностью стула.
- При обострении не выполнять упражнения, которые усиливают болевой синдром.
- Избегать длительного сидения на одном месте. Во время работы или в домашних условиях нужно периодически вставать, ходить хотя бы каждые полчаса.
- Не носить обтягивающую одежду, поскольку она ухудшает кровообращение в области малого таза.
- Есть больше продуктов с клетчаткой. Они помогают избежать запоров, которые усиливают боль.
- Дважды в день массировать болезненную область с применением масла или крема.
Во время лечебных занятий у пациента не должно быть болевых ощущений. Начинать тренировки можно, когда врач диагностировал причину кокцигодинии. Если она возникла после переломов или повреждений связок физкультура противопоказана. Комплекс упражнений для лечения кокцигодинии в домашних условиях включает такие действия:
- Лечь на коврик, под поясницу положить мягкий валик. Ноги вытянуть вверх, руки поставить как можно ближе к лопаткам, чтобы поддерживать спину. Носки тянуть к потолку, зафиксировать положение на 8–10 с.
- Лечь на спину, зажать небольшой мяч между коленями или стопами. Сжать его, зафиксировать положение на 3–4 с, затем расслабиться. Повторить 8–10 раз.
- Перевернуться на живот, руки вытянуть вверх вдоль туловища. Одновременно поднять верхние и нижние конечности, зафиксировать позицию на 3–4 с, опуститься обратно на пол. Сделать 8–10 раз.
- Лечь на спину, колени подтянуть к груди, обхватить их руками. Полежать так несколько секунд. Дополнительно можно покачаться вперед–назад.
Примеры эффективных рецептов, которые можно использовать в домашних условиях:
- Смешайте 1 ч. сухих листьев узколистной лаванды и 5 ч. растительного масла. Настаивайте смесь в темном месте в течение 45 дней. Перед применением процедите. Каждый день перед сном натирайте настойкой область копчика.
- Возьмите 100 г пшеничных зерен, заверните в натуральную ткань и залейте водой. Через пару дней переберите, оставьте те, что дали ростки. Ежедневно до 3 р./сут. съедайте по 1 ст. л. проросших зерен.
- Редьку измельчите на терке, отожмите сок. Добавьте к нему мед и водку в пропорции 4:2:1, хорошо перемешайте. Настаивайте 1 день, используйте для растирания больного места или принимайте внутрь по 10 г 1 р./сут.
После тщательного анализа врач может назначить эффективную схему терапии. Прогноз развития болезни в большинстве случаев благоприятный. Он ухудшается, если кокцигодиния связана с травмами копчика, заболеваниями промежности, малого таза или позвоночника. Здесь результат лечения зависит от тяжести повреждения и стадии патологии. Чтобы предотвратить развитие кокцигодинии, необходимо соблюдать такие правила:
- Ведите активный образ жизни.
- Своевременно лечите болезни позвоночника.
- При сидячей работе используйте пружинистые или мягкие кресла;
- Исключите чрезмерные нагрузки на позвоночник.
- Для зимы выбирайте обувь на устойчивой подошве, чтобы избежать падений.
источник