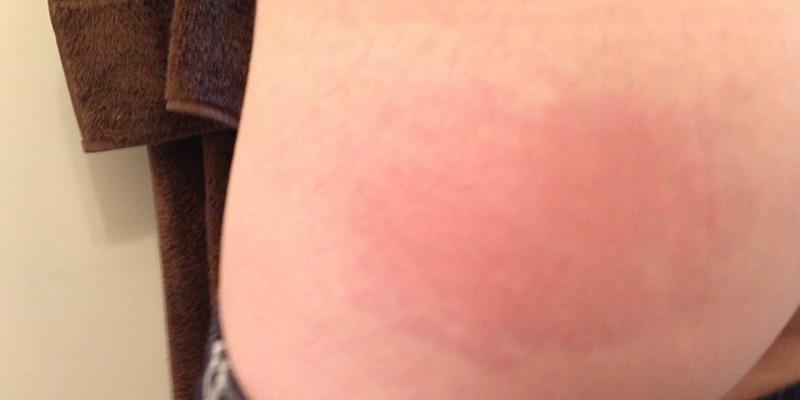
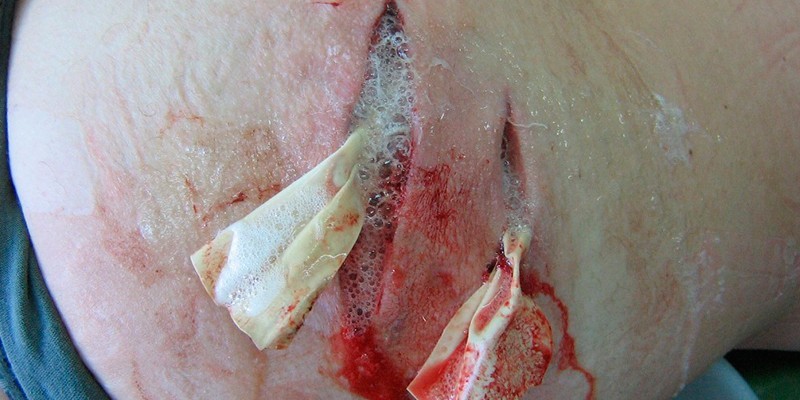
Среди постинъекционных осложнений абсцесс – самое распространенное. Ограниченное гнойное воспаление на начальной стадии характеризуется только локальным покраснением и припухлостью, в острой – нарывом и общим ухудшением самочувствия. Без лечения капсула вскрывается, что может привести к попаданию бактерий в общий кровоток.
Согласно статистике, гнойное воспаление после укола чаще наблюдается у лиц старше 50 лет, имеющих иммунодефицитные заболевания, сахарный диабет. При домашнем проведении инъекций риск возникновения абсцесса выше, чем в больнице, поскольку основной причиной считается несоблюдение санитарных норм: тот, кто ставит укол, плохо вымыл руки, использовал нестерильный инструмент, плохо обработал кожные покровы. К возможным причинам абсцесса после укола также относят:
- врачебные ошибки – раствор для внутримышечного укола был введен подкожно, врач взял иглу неправильной длины, лекарство попало в верхние слои вместо глубоких;
- частые уколы в один и тот же участок;
- повреждение сосуда при введении раствора, приводящее к внутритканевому кровоизлиянию;
- нарушение правил гигиены со стороны пациента (прикосновение к месту укола грязными руками и поверхностями, расчесывание при зуде);
- наличие дерматологических заболеваний в зоне проведения инъекции;
- большое количество жировой прослойки (требует очень длинной иглы, чтобы добраться до мышцы).
Абсцесс возникает на фоне активности патогенных микроорганизмов – стафилококков или стрептококков, что вызывает воспалительный процесс. Ткани начинают отмирать (некротизация), расплавляться – это приводит к образованию полости, где скапливаются лейкоциты. Формируется капсула, которая препятствует проникновению гноя в соседние ткани. Абсцесс может появиться спустя 48 часов после того, как был сделан укол, или позднее – сроки индивидуальны. Гнойный очаг в своем развитии проходит 2 стадии, требующие разной тактики лечения:
- Стадия инфильтрации (начальная): наблюдается уплотнение в зоне укола. После возникают покраснение, болезненность, отек, местное повышение температуры. Не исключены признаки общего недомогания: слабость, усталость, снижение аппетита. Чем глубже абсцесс, тем меньше выражены местные симптомы.
- Стадия нагноения (острая): появляется подвижная капсула с мягким центром, болезненность зоны укола сохраняется и усиливается. В клинической картине наблюдаются симптомы интоксикации: тошнота, повышение температуры тела, головные боли.
Возможность проведения амбулаторной (домашней) терапии определяет хирург, которому показался больной.
Самостоятельное лечение абсцесса в домашних условиях допускается при небольших размерах гнойного очага и на стадии инфильтрации. В остальных случаях может потребоваться лечь в стационар. Прогноз зависит от клинической картины, сопутствующих заболеваний и действий больного:
- при тяжелом сепсисе есть вероятность летального исхода;
- при спонтанном вскрытии нарыва происходит изъявление гноя, в редких случаях наблюдается формирование свища;
- при ранней терапии инфильтрата нагноение не происходит;
- при грамотном и своевременном лечении даже готового гнойного очага прогноз благоприятный.
Отказ от дальнейших уколов в пораженный участок – первое, что требуется сделать при первых симптомах постинъекционного абсцесса. Схема лечения, используемая на стадии образования инфильтрата, составляется для предотвращения нагноения и предполагает:
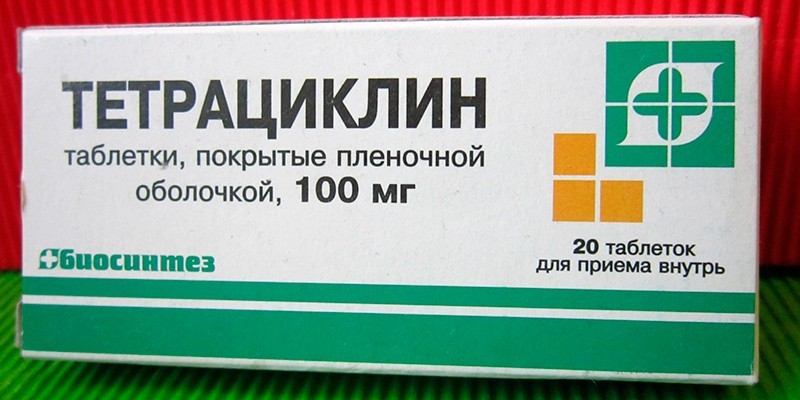
- Пероральное применение антибиотиков (полный курс согласно инструкции, а не до устранения симптомов абсцесса), чтобы подавить активность патогенных микроорганизмов. Врачи назначают Тетрациклин, Амоксициллин.
- Симптоматическую терапию: прием жаропонижающих (Парацетамол, Нурофен), анальгетиков (Нимесил, Анальгин).
- Местное использование гомеопатических препаратов для аппликаций и пероральный прием для ускорения рассасывания инфильтрата и предотвращения нагноения.
- Проведение физиопроцедур – электрофорез с гамма-глобулином, протеолитическими ферментами, лечение динамическими токами, что уменьшает воспалительный процесс.
Скопление гноя в мягких тканях опасно тяжелыми осложнениями. По этой причине лечение острой стадии нацелено на вытягивание гноя, удаление некротических масс и очищение полости для предотвращения распространения патогенных бактерий.
Основных терапевтических схем 2, выбор зависит от клинической картины:
- Нарыв вскрылся сам: врач может назначить компрессы с мазями – Гепариновой, Вишневского, которые вытянут гнойный экссудат и будут стимулировать заживление тканей. Дополнительно проводится местная обработка раны перекисью водорода.
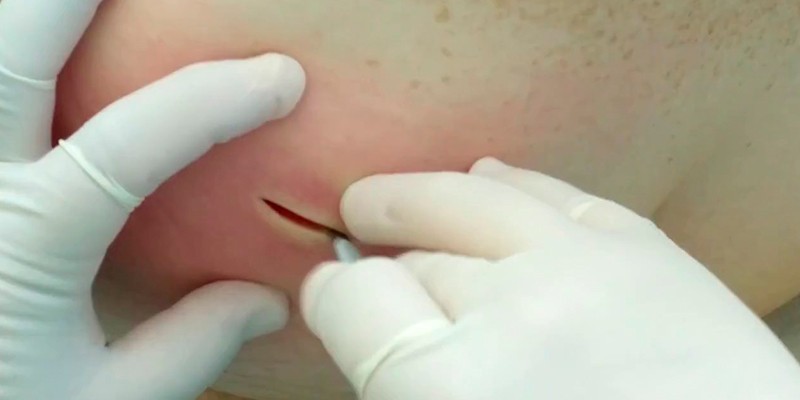
- Нарыв требуется вскрыть: назначается хирургическое лечение. Операция проводится с местной анестезией и предполагает вскрытие абсцесса, дренирование участка поражения, удаление мертвых тканей и обработку антибактериальными составами. При глубоком абсцессе некрэктомия проводится под внутривенным наркозом в хирургическом стационаре с иссечением тканей. Пациент остается под наблюдением врачей для регулярных перевязок и смен марлевых турунд в ране. После операции могут назначаться антибиотики и противовоспалительные препараты.
При активном прогрессировании воспалительного процесса после укола гной накапливается в большом количестве, что приводит к повреждению или разрыву защитной оболочки. Попадание экссудата в близлежащие ткани провоцирует:
- флегмону – неограниченный гнойный очаг, который устраняется хирургическим путем с последующей антибиотикотерапией и посещением физиопроцедур;
- свищевые ходы – осложнение флегмоны, канал, по которому гной выходит наружу или в соседнюю полость, требует местного антибактериального лечения, противовоспалительного и хирургического дренирования;
- сепсис – заражение крови, системное воспаление, при котором пациента зачастую госпитализируют для проведения комплексного лечения с операцией, иммунотерапией, антибиотикотерапией;
- остеомиелит – гнойно-некротические процессы в костной ткани, костном мозге, требующие хирургического вмешательства и внутрикостного введения антибиотиков.
Традиционное медикаментозное лечение абсцесса в стадии инфильтрации, осуществляемое дома, можно дополнять средствами, приготовленными по рецептам народной медицины. При отсутствии положительной динамики или ухудшении состояния больного от них отказываются. Самые действенные варианты:
- Ватной палочкой, смоченной в растворе йода, рисовать вечером и утром сетку на зоне поражения, но не проводя по самой точке укола. Лечение проводят не дольше 3-х суток.
- Снять лист с кочана капусты, сделать несколько надрезов, помять руками, приложить к набухающей шишке. Через каждые 6 часов менять компресс.
- Смешать 1:2 спиртовую настойку прополиса и жидкий мед, приложить на куске марли к абсцессу после укола. Держать 5-6 часов, повторять процедуру утром и на ночь. Лечение проводить до рассасывания инфильтрата.
источник
Введение лекарств в виде инъекций назначается врачами довольно часто. Это удобно тогда, когда лекарство необходимо быстро доставить в кровеносное русло. Этот метод введения лекарств имеет много преимуществ, так как лекарство быстро попадает в кровь, терапевтический эффект наступает быстрее и при этом не идет нагрузка на пищеварительный тракт. Нередко развивается осложнение абсцесс после укола в ягодицу (постинъекционный абсцесс). Это происходит в результате несоблюдения правил асептики при введении лекарства. Но есть и другие причины. Тема сегодняшнего разговора – постинъекционный абсцесс, почему он образуется, что делать если он вдруг образовался?
Это гнойное расплавление тканей в мягких подкожных тканях в результате воспалительного процесса. Представляет собой полость, наполненную гноем. Чаще возникает в ягодичной области, куда внутримышечно вводят лекарства, чуть реже в области бедра, на руке или под лопаткой. Образуется больше у тучных людей, причем чаще у женщин.
Основной причиной возникновения является нарушение стерильности в момент введения лекарства. Согласно статистике (и по моим наблюдениям во время работы) абсцессы чаще возникают, когда пациенты делают инъекции на дому, где нет условий для соблюдения стерильности. На втором месте – инъекции, сделанные скорой помощью, это и понятно, так как работникам службы 03 часто приходится делать инъекции в «полевых» условиях.
Причинами возникновения абсцессов может быть:
- Введение препаратов, обладающих раздражающим действием, которые не способны быстро рассосаться в подкожной клетчатке. К ним можно отнести сернокислую магнезию, нестероидные противовоспалительные препараты (диклофенак, ортофен и т.д.), ненаркотические анальгетики, биостимуляторы, витамины, масляные растворы. Следует заметить, что после введения антибиотиков такой проблемы не возникает.
- Несоблюдение правил асептики, антисептики, гигиены рук при проведении инъекций.
- Несоблюдение техники введения: при проведении инъекции короткой иглой лекарство вместо мышцы попадает в подкожно-жировой слой. Сюда можно отнести и недостаточное погружение иглы.
- При попадании в кровеносный сосуд возникает тромб, который впоследствии воспаляется и нагнаивается.
- Неправильно выбранная область для введения лекарства. Так, у полных женщин не всегда удается точно выделить верхне-наружный квадрант ягодицы, поэтому укол бывает сделан в нижнюю область поясницы, где мало мышечной ткани.
- При неоднократном введении лекарства в одно и то же место нарушается питание тканей и возникают благоприятные условия для размножения патогенной микрофлоры.
Абсцесс после укола может возникнуть, если у пациента слабый иммунитет, он болен сахарным диабетом или больной длительное время прикован к постели.
Нагноение может произойти, если после процедуры была занесена инфекция в место прокола в результате несоблюдения личной гигиены или при расчесывании.
В 90% случаев постинъекционные осложнения вызываются золотистым стафилококком (St. aureus), реже синегнойной палочкой, эшерихией коли или протеем.
Если в рану занесена инфекция, то буквально сразу начинается воспалительный процесс и образуется небольшое уплотнение – инфильтрат. При благоприятном течении и вовремя начатом лечении инфильтрат рассасывается.
Неблагоприятный вариант развивается следующим образом. В воспаленном участке скапливается эксудат, он образует полость, в котором накапливаются лейкоциты, как ответная реакция на воспаление. Через 2-3 дня на этом месте уже может развиться некроз.
Что чувствует больной, когда развивается абсцесс?
- Боль при прикосновении или надавливании на месте введения лекарства;
- сильная болезненность может быть и без прикосновений, что характерно при развившемся большом гнойнике;
- отмечается припухлость;
- область укола горячая на ощупь;
- на месте укола ограниченная гиперемия;
- флюктуация (отмечается подвижность капсулы).
В целом организм тоже реагирует на интоксикацию: повышается температура тела, порой до высоких цифр. Больной чувствует себя разбитым, отмечается слабость, разбитость, снижение трудоспособности, потливость, потеря аппетита.
Диагностика не вызывает затруднений, если гнойник расположен в поверхностных тканях. Поставить верный диагноз поможет сбор анамнеза, в котором имеет место проведение инъекций. Если же гнойник расположен глубоко в тканях, то придется сделать дополнительно УЗИ или пункцию гнойника.
В общем анализе крови отмечается повышенное СОЭ и количество лейкоцитов, что говорит о серьезном воспалительном процессе. Также врач обязан взять мазок гнойного содержимого для идентифицирования возбудителя – это необходимо для правильного подбора антибактериальных препаратов.
Обычно гной находится в изолированной полости за счет пиогенной оболочки, которая не дает распространиться гною дальше.
Если абсцесс не лечить или лечить неправильно, то эта оболочка повреждается, может лопнуть. Инфекция попадает в рядом расположенные ткани, в данном случае развивается обширная флегмона, которая со временем осложняется образованием свищей.
При попадании инфекции в кровяное русло, может развиться сепсис (заражению крови), остеомиелит в рядом расположенных костях или некроз мягких тканей.
В зависимости от размера постинъкционного абсцесса лечение проводится в амбулаторных или стационарных условиях. Но однозначно, гнойник необходимо вскрывать и это может сделать только хирург в соответствующих условиях.
После вскрытия гнойника обязательно назначаются антибиотики. Если был сделан бак. посев гноя на чувствительность к антибиотикам, то врач сразу назначает соответствующий антибиотик. Кроме этого назначается общеукрепляющая терапия и проведение перевязок послеоперационной раны.
При отсутствии противопоказаний (склонность к образованию тромбов, кровотечению, беременность, туберкулез, сифилис, повышенная температура) рекомендовано проведение физиопроцедур, которые направлены на уменьшение боли, отечности, воспалительного инфильтрата. Врач назначает соответствующее физиолечение в зависимости от стадии развития абсцесса.
Если вы после укола заметили, что что-то пошло не так и образовался инфильтрат, то не тяните, начинайте действовать сразу. Народная медицина рекомендует следующее:
- Йодная сетка. На месте инъекции нарисуйте решетку – несколько перпендикулярных линий. Для этого ватную палочку смочите в пузырьке с йодом, а затем нарисуйте йодную сетку. Подобную процедуру проводите дважды в день, второй раз – на ночь.
- Капустный лист. Возьмите свежий капустный лист, срежьте толстые прожилки, а лист слегка отбейте кухонным молоточком, а затем приложите лист на место инфильтрата, закрепите и оставьте на 5-6 часов. В течение дня меняйте лист 3-4 раза. Эффект от лечения усилится, если капустный лист смазать медом.
- Листья лопуха. 5 листьев лопуха или корневище размолоть и прикладывать к абсцессу на полчаса.
- Листья подорожника. Возьмите свежие листья подорожника, помните их руками и приложите к абсцессу.
- Спиртовый компресс. Смочите спиртом или водкой кусок ваты и приложите к проблемному месту, сверху прикройте пленкой и закрепите, чтобы компресс не спал. Можно делать несколько раз в день, после того, как вата высохнет. Подобные компрессы можно делать из настойки коровяка или прополиса, которые можно купить в аптеке. Можно использовать домашние настойки, приготовленные из березовых почек, софоры японской.
Чтобы абсцесс быстрее созрел и вышел гной применяйте любой из этих методов:
- Лепешка из черного хлеба и меда. Возьмите мякиш черного хлеба, раскрошите его, добавьте ложку меда, тщательно перемешайте и приложите лепешку к инфильтрату, сверху прикройте пленкой и завяжите.
- Репчатый лук. Очищенную луковицу отварите в молоке или запеките в духовке. Разрежьте ее напополам и приложите к абсцессу. Можно поступить по-другому. Молодую свежую луковицу хорошо измельчите на терке или блендером и кашицу приложите к больному месту на 5 часов, сверху прикройте пленкой и зафиксируйте. Повторите несколько раз. Вместо луковой кашицы можно использовать чесночную или картофельную кашицу, но только на 3 часа.
- Листья алоэ. Лист алоэ промойте, обрежьте боковые колючие места, разрежьте напополам и приложите внутренней стороной к абсцессу. Закрепите, чтобы лист держался хорошо. Оставьте на несколько часов.
- Порошок семян льна или пажитника сенного. В 100 мл теплой воды растворите 1 ст. л. порошка. Сделайте примочку на полчаса.
Следуйте этим советам, если вы часто или долго проводите курс инъекций препаратов, которые могут вызвать подобное гнойное осложнение.
- Всегда проводите курс инъекций в медицинском учреждении, где соблюдаются все требования ОСТа 42-21-2-85 и техники введения лекарства.
- Для проведения инъекций используются только одноразовые стерильные шприцы.
- При проведении инъекций меняйте место инъекций каждый раз, например, сегодня вы делаете укол в правую ягодицу, значит в следующий раз его делаете в левую.
- Нельзя делать укол в одну и ту же точку, всегда следует отступать от прежнего места хотя бы несколько сантиметров.
- После инъекции делайте легкий массаж в месте введения препарата для лучшего рассасывания.
- После проведения укола не садитесь на холодные поверхности.
Более подробно, как проводить внутримышечные инъекции при необходимости в домашних условиях. И это видео вам в помощь.
И если вы заметили какие-то неприятные симптомы, не тяните – идите сразу же в больницу.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
источник
На коже человека живет большое количество опасных микроорганизмов, которые могут через открытые раны попадать в кровь и вызывать острые гнойные воспаления, которые в медицине называют абсцессами. Возникает абсцесс на ягодице в результате отсутствия стерильности во время проведения инъекций или при попадании стафилококка в открытую рану на коже.
Абсцесс ягодицы чаще всего является результатом разных причин:
- нестерильные иглы в шприце, используемом при инъекции, немытые руки медперсонала и необработанный участок кожи, куда делается укол;
- появление асептического некроза, который вызывают некоторые лекарственные препараты, например, анальгин или сульфат магния;
- короткая игла шприца, вводимая в подкожную клетчатку;
- повреждение кровеносного сосуда, по которому инфекция попадает в организм во время инъекций;
- сниженный иммунитет человека, которому делают уколы.
Любая причина вызывает появление в подкожном слое абсцесса ягодицы, который потенциально опасен тяжелыми осложнениями и летальным исходом при отсутствии должного лечения.
Абсцесс ягодицы проявляется покраснением в месте укола и воспалением, которое начинает вызывать болезненные ощущения. На месте укола возникает уплотнение. Если своевременно начать лечение, то уплотнение может рассосаться и не перейти в гнойник. Проще вылечить абсцесс на начальных стадиях, не дожидаясь появления гнойника.
У больного при появлении гнойного воспаления повышается температура до 40 градусов, ощущается общая слабость, возникает острая боль в месте укола. Все эти симптомы вызывает гной, скопившийся в месте проведения инъекции. Также могут наблюдаться на гнойной стадии заболевания:
- тошнота;
- головокружение;
- отсутствие аппетита;
- жажда;
- лихорадка.
На гнойной стадии воспаления симптомы обостряются.
Следует обращаться к врачам, которые подберут наиболее эффективную схему лечения и удалят гной, вызывающий повышение температуры и интоксикацию организма. Диагностика проводится по анализу крови, в котором обращают внимание на уровень лейкоцитов.
Для каждого пациента медики индивидуально подбирают схему лечения, включающую в себя на гнойной стадии оперативное вмешательство. Важно всегда обращаться к квалифицированным специалистам, если абсцесс возникает у ребенка. Лечение гнойных воспалений у детей должны проводить только квалифицированные медики, это позволит избежать тяжелых осложнений и сепсиса.
Обычно начальная стадия гнойного воспаления проходит не очень тяжело, и больные не обращаются к врачам. Чаще всего медицинская помощь требуется, когда инфильтрат превращается в гнойник. В этом случае могут возникнуть тяжелые последствия при абсцессе, чреватые общим заражением крови и гнойным воспалением внутренних органов.
Чем раньше обратится больной за квалифицированной помощью, тем быстрее удастся вылечить воспаление, избежав появления нагноения.
При гнойном воспалении врачи проводят очищение пораженного участка операционным способом, удаляя гнойник и ставя дренаж. Пациенту назначают курс антибиотиков, проводят курс физиотерапии.
Обычно удаление гнойника проводится при местной анестезии, но если возник большой очаг, то делают общий наркоз. После операции через систему дренажа отводят появляющийся инфильтрат, не давая ему превращаться в гной. При медицинском удалении очага воспаления проводится полное очищение капсульной сумки от гноя, что позволяет избежать выхода гнойника внутрь.
Следует помнить, что лечение гнойных абсцессов на любых участках тела требует использования антибиотиков. Эти препараты врачи всегда подбирают индивидуально, исходя из результатов анализа крови пациента и типа обнаруженного возбудителя. Без антибиотиков невозможно полностью вылечить воспаление, а самостоятельно приобрести такие препараты в аптеках сегодня нельзя. Их продают только по рецептам врача.
Поэтому не стоит заниматься самолечением при воспалении места укола, тем более если там появился гнойник. Это чревато не только тяжелыми осложнениями, но и летальным исходом. Современная медицина может подобрать для каждого типа абсцесса на ягодицах эффективную методику лечения, которая поможет избежать осложнений.
Только начальная стадия заболевания может лечиться самостоятельно народными и аптечными наружными средствами. Вскрывать самостоятельно гнойник нельзя ни в коем случае, так как это нужно делать в стерильных условиях.
Для лечения на начальных этапах воспаления можно использовать:
- аптечные мази, которые убивают микробы, снимают воспаление и не дают образовываться гнойнику;
- отвары для примочек из лекарственных трав;
- составы из свежих лекарственных растений, приготовленные самостоятельно.
Следует придерживаться комплексного подхода в лечении. Кроме наружных средств на раннем этапе абсцесса следует проводить общее лечение в домашних условиях с помощью природных антибиотиков, горячего чая с медом, приема витаминных комплексов и прогревания назревающего гнойника.
Мазь должна накладываться на очищенный участок воспаленной кожи несколько раз в день на протяжении недели. Следует избегать повреждения кожи в месте воспаления на этапе его уплотнения. Для этого нужно регулярно накладывать марлевые повязки с лечебными составами и своевременно очищать больное место от болезнетворных микробов антисептическими средствами.
В аптеках продается много мазей и наружных составов, помогающих уменьшить воспаление, эффективно борющихся с инфекцией и болезнетворными организмами, от продуктов жизнедеятельности которых образуется гной.
Традиционно используются мази — ихтиоловая, Вишневского. В их состав входят ихтиол и деготь. Эти вещества оказывают благотворное воздействие на воспаление. Эти средства назначают и врачи при лечении абсцессов в амбулаторных условиях. Обычно мази накладывают на больной участок два раза в сутки до момента полного исчезновения уплотнения и воспаления.
При лечении абсцесса в домашних условиях можно использовать запеченный лук, который поможет рассосаться уплотнению. Кашицу, полученную после запекания луковицы в духовке, наносят на место воспаления и накладывают марлевую повязку. Лечебный состав следует наносить два раза в день на протяжении недели.
Можно использовать свежий сок из листа алоэ, который измельчают и смешивают с медом, обладающим бактерицидными свойствами. Такую маску наносят на больной участок и накрывают марлевой повязкой.
Полезно использовать сок подорожника и отвар лопуха. Сделанную из листьев подорожника кашицу накладывают на место укола и закрывают повязкой. Из отвара, приготовленного из свежего листа лопуха, делают специальные примочки. Марлевую повязку, смоченную в отваре, накладывают на абсцесс.
Все эти средства хороши только на начальной стадии и в тех случаях, когда к врачам невозможно обратиться.
Следует помнить, что народные средства можно использовать лишь на начальной стадии заболевания и лишь в тех случаях, когда невозможно обратиться к врачам по объективным обстоятельствам. При появлении гнойника нельзя его вскрывать самостоятельно.
В обязательном порядке следует обращаться в больницу за квалифицированной помощью. Лечить гнойный абсцесс народными средствами опасно для жизни, так как может возникнуть сепсис при попадании гноя с кровью в различные органы.

Соблюдение правил проведения инъекций поможет избежать появления уплотнений и воспалений подкожной ткани.
Также следует соблюдать рекомендации, которые дают медработники после проведения инъекций. Главной причиной появления абсцессов являются отсутствие стерильности и неправильно подобранные иглы. Опытные медсестры никогда не допускают ошибок при проведении инъекций, что обеспечивает безопасность пациентов в ходе такой процедуры.
Проводя курс инъекций в условиях медицинского стационара или при помощи квалифицированных медработников в домашних условиях, можно будет свести к минимуму вероятность появления такого заболевания. Даже если оно появится, в условиях больницы проще будет устранить его симптомы на ранней стадии, не довести до появления гнойника.
Чтобы инъекции не провоцировали воспалительные процессы в подкожных тканях, следует соблюдать рекомендации медиков после проведения уколов: не стоит сразу же мочить место, куда вводилось иглой лекарство, посещать бани, бассейны и открытые водоемы.
Также следует отказаться от самостоятельных бесконтрольных инъекций в домашних условиях или иной нестерильной обстановке. Важно чтобы уколы детям делали только квалифицированные медсестры, которые не будут допускать врачебных ошибок и нарушать стерильность при введении иглы в кожу.
Также следует вести здоровый образ жизни и регулярно принимать витамины. Это позволит укрепить иммунитет, который сможет более эффективно бороться с болезнетворными микроорганизмами.
Чтобы абсцесс быстрее созрел и вышел гной применяйте любой из этих методов:
- Лепешка из черного хлеба и меда. Возьмите мякиш черного хлеба, раскрошите его, добавьте ложку меда, тщательно перемешайте и приложите лепешку к инфильтрату, сверху прикройте пленкой и завяжите.
- Репчатый лук. Очищенную луковицу отварите в молоке или запеките в духовке. Разрежьте ее напополам и приложите к абсцессу. Можно поступить по-другому. Молодую свежую луковицу хорошо измельчите на терке или блендером и кашицу приложите к больному месту на 5 часов, сверху прикройте пленкой и зафиксируйте. Повторите несколько раз. Вместо луковой кашицы можно использовать чесночную или картофельную кашицу, но только на 3 часа.
- Листья алоэ. Лист алоэ промойте, обрежьте боковые колючие места, разрежьте напополам и приложите внутренней стороной к абсцессу. Закрепите, чтобы лист держался хорошо. Оставьте на несколько часов.
- Порошок семян льна или пажитника сенного. В 100 мл теплой воды растворите 1 ст. л. порошка. Сделайте примочку на полчаса.
Следуйте этим советам, если вы часто или долго проводите курс инъекций препаратов, которые могут вызвать подобное гнойное осложнение.
- Всегда проводите курс инъекций в медицинском учреждении, где соблюдаются все требования ОСТа 42-21-2-85 и техники введения лекарства.
- Для проведения инъекций используются только одноразовые стерильные шприцы.
- При проведении инъекций меняйте место инъекций каждый раз, например, сегодня вы делаете укол в правую ягодицу, значит в следующий раз его делаете в левую.
- Нельзя делать укол в одну и ту же точку, всегда следует отступать от прежнего места хотя бы несколько сантиметров.
- После инъекции делайте легкий массаж в месте введения препарата для лучшего рассасывания.
- После проведения укола не садитесь на холодные поверхности.
Более подробно, как проводить внутримышечные инъекции при необходимости в домашних условиях. И это видео вам в помощь.
И если вы заметили какие-то неприятные симптомы, не тяните – идите сразу же в больницу.
Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
Будьте здоровы! С вами была Таисия Филиппова.
Каждый человек после принятия уколов испытывает болезненные ощущения, поскольку инъекция — процедура не из приятных, но очень важных для скорейшего выздоровления больного. Чаще всего после укола боль быстро проходит без каких-либо последствий, возможно небольшое покраснение и боль при притрагивании к месту прокола кожи.
- Абсцесс после укола
- Содержание
- Абсцесс после укола
- Как лечить абсцесс после укола?
- Абсцесс после укола в ягодицу
- Абсцесс после укола: симптомы
- Лечение абсцесса после укола в домашних условиях
- Абсцесс на ягодице
- Причины
- Симптомы
- Профилактика постинъекционных абсцессов
- Лечение
- Капуста
- Хлебный мякиш
- Сильнодействующая мазь
- Кукурузная мука
- Массаж
- Спирт и аспирин
- Абсцесс после уколов на ягодицах, лечение
- Видео: Чем лечить шишки после уколов. Как лечить шишки после уколов народными средствами.
- Причины возникновения абсцесса после укола
- Симптомы развития абсцесса после укола
- Методы лечения абсцесса после укола
- Видео: Осложнение инъекций
- Профилактика абсцесса после уколов
- Народные методы лечения абсцесса на ягодицах после уколов
- Видео: вскрытие абсцесса,дренаж,хирургияангл
- Основные правила лечения абсцесса на ягодицах
- Видео: перевязка гнойной раны ягодицы
- Абсцесс после укола: как лечить?
- Причины и симптомы
- Терапия в домашних условиях
- Лечение травами
- Меры профилактики
- Как лечить абсцесс после укола в домашних условиях
- Постинъекционный абсцесс – что это такое?
- Как образуется абсцесс – симптомы
- Осложнения
- Лечение абсцесса после укола
- Лечение народными средствами в домашних условиях
- Профилактика постинъекционных абсцессов
- Советы по лечению абсцесса в домашних условиях
- Лечение абсцесса при помощи народных средств
- Профилактика абсцесса
- Возможно ли лечение абсцесса ягодицы в домашних условиях
- Причины появления
- Симптоматика
- Медицинская помощь
- Лечение народными средствами
- Профилактика
Но что означает если место укола начинает воспаляться, гноиться и всячески распухать? Это говорит о таком явлении, как абсцесс после укола. Что это такое, как его распознать и вылечить — вы узнаете в этой статье.
Постинъекционный абсцесс — процесс в человеческом организме гнойно-распухающего вида, который происходит зачастую в мягких тканях из-за воспаления стафилококков. Этот вид из категории абсцессов характеризуется воспалением гнойных очагов в местах совершения уколов. Зачастую абсцесс встречается во врачебной практике при недостаточном опыте совершения инъекций. При абсцессе место укола начинает быстро воспаляться, после чего гноиться и сильно болеть.
Самым надежным вариантом будет хирургическое вмешательство, особенно на запущенных стадиях. Лучше всего подойдет хирургическая некрэтомия, в процессе которой формируется первичный шов. Гнойные массы дренажируются вакуумной аспирацией через проточно-промывные дренирования. После такого лечения раны будут заживать в 3 раза быстрее, чем при открытом виде лечения. Кроме вымывания гнойных масс из ран этот метод есть также профилактикой для не заражения в последующие разы.
Ягодица — это наиболее частое место осложнения абсцессов после неудачных инъекций. Именно в ягодице лучше всего развита жировая клетчатка, которая менее всего подвержена физической боли и потому в ягодицы совершается большее количество внутривенных инъекций. Но в то же время это хорошее место для развития различных микроорганизмов и бактерий, попавших при уколе.
Открытая техника обрабатывания места воспаления без первичного шва не так эффективна и уже не используется, поскольку не препятствует повторному заражению и при отделении слоя ткани вновь формируются синегнойные палочки, которые ускоряют повторный процесс выделения гноя.
Лечение абсцесса на ягодицах можно провести методом пункции очага, но этот способ также не используется уже, потому как является опасным из-за частых осложнений и дальнейших воспалений. Могут повторно воспалиться гнойные затеки, что может привести к хронической форме воспаления.
Чем более выражен процесс абсцесса на месте укола, тем более выражены симптомы при его развитии. При этом сразу после занесения инфекции в организм абсцесс может формироваться не сразу, поэтому симптомы абсцесса после укола делятся на общие и местные. Общие указывают на самочувствие человека в целом, а местные — конкретные признаки воспаления гнойных каналов.
- Быстрая усталость
- Повышенное выделение пота
- Низкий аппетит
- Повышение температуры тела
- Сильная слабость
- Покраснение в месте инъекции
- Боль при нажатии на опухлость
- Повышенная температура воспаленного участка кожи: место укола горячее на ощупь
- В запущенных случаях — выделение гноя из пораженного места укола
Стоит заметить, что сразу после инъекции абсцесс может не наступить — в этот период происходит только инфильтративная стадия. Гнойного воспаления можно избежать, если вовремя обеззаразить место воспаления.
Если вы обнаружили наличие абсцесса после инъекции, избавиться от него можно и народными средствами. Также они помогут при восстановлении кожных покровов после дренирования гноя из ран.
Основные средства для лечения абсцесса:
1. Каланхоэ. Это растение известно своими антибактерицидными и ранозаживляющими свойствами. Итак, возьмите лист каланхоэ, выжмите сок и добавьте туда в равной пропорции холодную кипяченую воду. Намочите в этой жидкости ватный диск и приложите к месту воспаления, после прикрепите его пластырем. Менять его нужно каждые 6-8 часов.
2. Лук. Очень хорошим средством для удаления гноя из абсцесса будет обычный репчатый лук. Для достижения эффекта просто смазывайте соком лука место нагноения. Еще как вариант можно отварить лук в воде или молоке, нарезать на дольки и прикладывать к месту абсцесса.
3. Для запущенных случае существует луковая мазь. Для этого натрите сырой лук на терке вместе с хозяйственным мылом. Смешайте и поставьте на огонь на 2-3 минутки, после чего снимите и остудите. Туда добавьте по чайной ложке меда и эвкалипта. На рану нанесите толстым слоем, прикройте марлевой повязкой. Так необходимо делать 2-3 раза в день до рассасывания гнойника.
4. Куркума. Очень хорошо заживляет раны порошок куркумы. Для этого возьмите столовую ложку порошка и смешайте с ложкой теплой воды, смешайте в пасту и нанесите ее на место абсцесса. Наносить пасту нужно трижды в день и держать около 30 минут. После дренажирования гноя присыпьте рану сухой куркумой, чтобы не допустить развития бактерий.
5. Тмин. Растолките в порошок семена тмина и добавьте пару ложек горячей воды до пастообразного состояния, потом нанесите на пораженное место и наложите сверху повязку. Держать ее нужно полчаса и делать 4 раза в день. В начале исчезнет отечность, после чего выйдет гной и рана начнет затягиваться.
6. Прополис и мед. Мед и прополис известны своими лечебными свойствами по отдельности, но если их объединить — получится сильное народное средство против воспаления ран. Смешайте столовую ложку меда с чайной ложкой настойки прополиса. В сделанной смеси смочите кусок марли и приложите к воспаленному участку кожи, прикрыв его тканью. Делать такие компрессы нужно каждый день до исчезновения абсцесса.
Абсцесс на ягодицах – это воспалительный процесс, который может возникать как осложнение после инъекции. Такое часто встречается в медицинской практике, особенно, если укол делает лицо без специальной квалификации.
Абсцесс появляется вследствие заражения мягких тканей различными микроорганизмами, чаще всего – стафилококками. Они попадают в очаг локализации через нестерильный шприц, необработанные руки или другим путем. Вначале в больной области развивается воспаление, затем формируется гной, окруженный капсулярной сумкой. Этот гной должен выйти наружу, затем абсцесс затягивается кожей.
Наиболее склонны к появлению постинъекционных абсцессов лица с ослабленным иммунитетом, страдающие от сахарного диабета и других системных заболеваний. Определенный риск имеют также пациенты, получающие большое количество уколов. Лечение гнойника не представляет особой сложности. Необходимо всего лишь соблюдать меры гигиены и воспользоваться несколькими домашними средствами, ускоряющими выведение гноя и способствующими заживлению кожных покровов.
Основная причина, по которой развивается абсцесс мягких тканей — несоблюдение правил выполнения инъекции. Но есть и другие факторы заболевания:
- ошибочное введение лекарственных препаратов (вместо подкожного или внутривенного – укол в ягодичную мышцу);
- слишком короткая игла;
- длительный курс раздражающих инъекций;
- выраженное ожирение (лекарственный препарат попадает не в мышцу, а в подкожный жир);
- осложнение после гематомы (если игла попала не в мышцу, а в сосуд);
- расчесывание места укола грязными руками;
- пролежни;
- аллергическая реакция на инъекции;
- сниженный иммунитет;
- аутоиммунные заболевания.
Абсцесс мягких тканей проявляется следующими симптомами:
- покраснение кожи;
- скопление жидкости (инфильтрат) в месте уколов;
- припухлость;
- боль при надавливании на данную зону;
- местное повышение температуры (кожа в больном месте теплее, чем на остальных участках);
- в запущенных случаях – вытекание гноя;
- общие симптомы – повышенная слабость, температура, потливость.
Чем раньше начато лечение, тем легче оно будет проходить, и тем ниже риск возможных осложнений.
Профилактика постинъекционных осложнений (в том числе и абсцессов) необходима всем, кто проходит лечение внутримышечными уколами. Ее правила очень просты.
- Соблюдайте рекомендации по введению лекарственных средств. Не меняйте дозы лекарств, вводите их медленно, следите за совместимостью препаратов в одном шприце.
- Научитесь правильно делать уколы: погружайте иглу под углом 45 градусов так, чтобы она достигла мышечной ткани.
- После процедуры сделайте легкий массаж мягких тканей ягодицы – это поможет препарату лучше рассасываться.
- Профилактика постинъекционных осложнений гласит: ни в коем случае не вводите лекарства в одно и то же место. Меняйте правую и левую ягодицы.
- Безусловно, нужно тщательно обрабатывать руки человека, который делает уколы, антисептическими составами, а также протирать кожу на ягодице до и после инъекции. Нельзя руками или прочими предметами касаться иголки шприца.
- Не забывайте правильно выбирать место для уколов – это должна быть верхняя крайняя «четвертинка» ягодицы.
Правильная профилактика постинъекционных осложнений – это гарантия того, что на месте уколов не будет никаких «шишек», болезненных мест, и, тем более, гнойников.
Если у пациента развился абсцесс мягких тканей, ему необходимо специальное лечение. Оно включает в себя процедуры, направленные на рассасывание инфильтрата и снижение боли. Мы поделимся с вами самыми эффективными домашними средствами.
Возьмите свежие листья капусты и слегка отбейте их кулинарным молотком. Приложите 2-3 листа к ягодице и примотайте бинтом. Держите компресс всю ночь, после чего промойте кожу чистой водой и снова сделайте свежий компресс. Повторяйте эти манипуляции до тех пор, пока не уйдет припухлость и покраснение.
Лечение хлебным мякишем также дает замечательные результаты. Вам понадобится ржаной хлеб. Удалите из нее мякоть, размочите в небольшом количестве воды и нагрейте в микроволновке. Теплую субстанцию нанесите на пораженные ткани, сверху прикройте клеенкой и укрепите компресс бинтом. Через 2-3 часа нужно убрать старый мякиш и нанести новую теплую субстанцию. Повторяйте процедуру несколько раз в день, и очень скоро от абсцесса не останется и следа.
Эта сильнодействующая мазь поможет даже в самых запущенных случаях, даже если уже образовался гнойный свищ после инъекции. Вот ее рецепт:
- Тёртый лук – 2 столовых ложки;
- Натуральный мёд – 2 столовых ложки;
- Любой одеколон – 2 столовых ложки;
- Тертое хозяйственное мыло – 2 столовых ложки.
Смешайте все ингредиенты и нагрейте в микроволновке, чтобы мыло легко растворилось. Теплую субстанцию нанесите на марлевую повязку или бинт, и приложите в больному месту. Сверху компресс укройте клеенкой или фольгой, показано также применение грелки. Повторяйте такое лечение несколько раз в день (как можно чаще), и ваш недуг быстро отступит.
Небольшую шишку поможет «рассосать» компресс из теплой кукурузной муки. Смешайте муку с небольшим количеством горячей воды, теплую пасту нанесите толстым слоем на место, где есть припухлость, прикройте клеенкой и теплой тканью. Меняйте компресс как можно чаще, каждый раз налаживая теплую пасту, чтобы место уколов хорошо прогревалось. Через 1-2 дня шишка исчезнет.
Лечение массажем приносит огромную пользу. Такая процедура ускоряет рассасывание инфильтрата, снижает боль. Но помните, что массаж можно проводить только в том случае, если нет гнойного свища. После сеанса рекомендуется поставить на ягодицы грелку.
Растворите в двух столовых ложках спирта одну таблетку аспирина. У вас получится жидкость, которую необходимо использовать для компрессов. Предварительно смажьте ягодицы жирным кремом или любым растительным маслом – это убережет кожу от ожога. Затем смочите марлевую салфетку в смеси спирта и аспирина, приложите эту тряпочку к больному месту, сверху примотайте клеенку или полиэтилен. Держите компресс всю ночь. Через несколько процедур абсцесс исчезнет.
Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта!
Поделитесь материалом в соцсетях и помогите друзьям и близким!
В медицине часто встречаются случаи, когда после уколов появляется абсцесс. Проблема спровоцирована проникновением в мягкие ткани патогенной микрофлоры. Такое часто происходит, если был использован нестерильный шприц. Абсцесс вызывает определенная группа сильноконцентрированных препаратов, которые повреждают ткани. К таким препаратам можно отнести сульфат магний, из-за него часто наблюдается сильнейшее нагноение. Учитывайте, подкожная клетчатка плохо переносит разные виды инъекций. Если используется короткая игла, непредназначенная для внутримышечных уколов, развивается абсцесс.
- Во время укола игла попала в кровеносный сосуд, в результате образовалась гематома, и произошло инфицирование.
- Во время укола попали в подкожную клетчатку, а не в мышечную ткань, при этом вводили раздражающее лекарство – Анальгин, Сульфат магния, Кофеин.
- Пролежни, затянувшийся постельный режим.
- Ослабленная иммунная система.
Сначала формируется инфильтрат, при этом могут беспокоить неприятные ощущения. Иногда инфильтрат может сопровождаться высокой температурой тела и повышением лейкоцитов в анализе крови. Если вовремя не принять меры, начинает развиваться абсцесс. Очень редко инфильтрат рассасывается сам.
Обращайте внимание, когда место укола начинает резко краснеть и припухать. Чаще всего такие симптомы характерны для абсцесса. Когда прикасаешься к болезненной области, можно заметить, как значительно уплотнились ткани. Наблюдается сильнейший воспалительный процесс, человека беспокоит невыносимая боль.
Курс терапии будет зависеть от стадии развития абсцесса. В начале заболевания достаточно УВЧ и прием определенных антибиотиков. При зрелом абсцессе необходима операция, при которой скрывают гнойник.
Обратите внимание легче предотвратить гнойник, чем его лечить. Чаще всего шишки образовываются из-за несоблюдения правил гигиены или сильнейшей аллергической реакции на лекарственный препарат. Место абсцесса краснеет, отекает, затем резко повышается температура тела, беспокоит сильная пульсирующая боль. В данной ситуации необходимо проконсультироваться с хирургом.
Обязательно придерживайтесь таких правил:
- Важно использовать только стерильные шприцы, иглы.
- Нельзя применять для внутримышечных уколов короткую иглу, которая предназначена для внутривенной инъекции.
- Делать уколы в разные места, постоянно чередовать ягодицы.
- Для внутримышечных уколов используйте только шприцы на 5 мл.
- Масляные растворы и другие лекарства предварительно подогревайте. Теплое средство не навредит пациенту. Укол не вызовет боли.
- Когда вы замечаете после укола болезненную шишку, необходимо вовремя проконсультироваться с лечащим доктором, иначе может развиться абсцесс, потому что микробы любят размножаться под кожей.
- Игла при уколе должна вводиться глубоко, так лекарственное средство окажется не под кожей, а в ягодице.
- Нельзя при уколе напрягать ягодицы.
- Перед уколом необходимо сделать небольшой массаж ягодицы, нужный вам участок обработать спиртом.
- Нельзя давить на место укола, необходимо осторожно обработать участок спиртом, так вы не только продезинфицируете участок, но и остановите кровь.
С давних времен известны такие средства:
- Кефирный или творожный компресс.
- Капустный лист.
- Компресс из клюквы.
- Лепешка с медом и мукой.
- Соленый огурец или сырая картошка помогут избавиться от боли, а также отечности.
Проверено, что при болезненном абсцессе помогают листочки алоэ. Сначала их нужно тщательно вымыть под проточной водой, после этого высушить. Затем разрезать напополам. Растение аккуратно приложить к больному месту. В том случае, если у вас остались листочки алоэ, их кладут в холодильник, затем опять используют.
Избавиться от абсцесса на ягодицах поможет эффективная лепешка. Для ее приготовления потребуется 2 столовых ложки тертой редьки, мед – столовая ложка. Сложите все в марлю и аккуратно приложите компресс к больному месту. Процедуру необходимо проводить до трех раз в день.
Натрите морковь и заверните ее в марлю, после этого приложите к месту абсцесса, приложите кусочек полиэтилена. Наденьте плотное белье, чтобы компресс хорошо держался. После того как морковка полностью высохнет, нужно снять компресс.
Обратите внимание на такой рецепт. Вам необходимо взять в равном количестве немного красной и зеленой глины, добавить чайную ложку соли. В конце добавляется вода, у вас должна образоваться лепешка.
Также избавиться от шишек на ягодицах можно с помощью йодной сетки, прополиса, Троксевазин геля, мази Вишневского.
- Если вы используете йодную сетку. Вам необходимо взять ватную палочку, макайте ее в йод и рисуйте сеточку. Уже спустя несколько дней вам станем намного легче.
- Проткните лист капусты, он должен пустить сок. После этого приложите к пораженному месту, прикрепите пластырем.
- Когда шишка только появляется, сразу же необходимо приложить компресс с Димексидом. Его приготовить несложно. Необходимо взять столовую ложку препарата и 4 столовых ложки воды. Сначала смажьте пораженное место вазелином, после этого приложите компресс. Затем нанесите на кожу жирный крем.
- При нанесении мази Вишневского также необходимо соблюдать определенные правила. Сначала наносится средство, после этого прикладывается марлевый тампон, затем не забудьте закрепить пластырем. Лекарственное средство помогает остановить воспалительный процесс.
Таким образом, абсцесс на ягодицах можно предотвратить, поэтому своевременно обратите внимание на профилактические меры.
Абсцесс после уколов – разновидность воспалений, которые возникают после инъекции. При этом прогрессирует болезненное инфекционное образование с гнойным содержимым. При постинъекционном абсцессе лечение лучше проводить на начальной стадии патологического процесса. Для предотвращения осложнений важно вовремя устранить проблему.
Основной причиной появления постинъекционного абсцесса остается несоблюдение правил дезинфекции во время прививки. Бактерии попадают в кожу из-за игнорирования норм гигиены.
Среди прочих факторов риска можно выделить:
- Медикаментозный раствор вводится некорректно.
- Медсестра сделала инъекцию неправильно.
- Длительный курс проведенных инъекций, которые выполнялся на одном участке кожи.
- Недостаток мышечного слоя при большой жировой прослойке.
- Сосуд повреждается иглой, вызывая кровоизлияние внутри тканей.
- Пациент не соблюдает элементарные правила гигиены.
- Дерматит или другие патологии эпителия в месте проведения инъекции.
- Ослабленная иммунная система, аутоиммунные патологии, аллергические реакции.
Постинъекционный абсцесс часто вызывают стафилококки или стрептококки. Инфекционный агент провоцирует воспаление с развивающимся некрозом пораженного участка. Начинается накапливание экссудативных выделений, и формируется полостной элемент с накопившимися лейкоцитами.
Заметить абсцесс можно сразу после прогрессирования. Сначала появляется уплотнение, не имеющее четких контуров. Абсцесс ягодицы после инъекции, как правило, очень глубокий. Этот факт нужно учитывать, приступая к лечению гнойника.
Симптомы патологического образования бывают местными и общими.
- Гнойник начинает болеть даже без касаний.
- Место укола краснеет.
- Ягодицы после укола напухают.
- При надавливании появляются болевые ощущения.
- Капсула с гнойником подвижная.
- Место воспаления горячее.
Среди общих признаков можно выделить:
- Отсутствие аппетита.
- Повышенная потливость.
- Общее чувство слабости и усталости.
- Повышенная температура тела.
- Чувство разбитости и сонливости.
К лечению абсцесса после укола нужно приступать при первых признаках, что позволит предотвратить возможные негативные последствия.
Перед началом терапии в обязательном порядке нужно проконсультироваться со специалистом.
В случае абсцесса после укола, лечение в домашних условиях можно проводить лечение с применением средств народной медицины, но только на начальной стадии формирования патологического образования. Запрещается вскрытие или выдавливание образовавшегося нарыва. При ухудшении ситуации потребуется квалифицированная помощь.
Как лечить нарыв самостоятельно? Рассмотрим наиболее эффективные методы:
- Йодная сетка. Йод наносится в виде сетки на пораженный участок. Процедура выполняется два раза в день.
- Смесь из хозяйственного мыла. Небольшое количество мыла натереть на терке и смешать с молоком в соотношении 1:2. Смесь прокипятить полтора часа на маленьком огне. Должна получиться масса, похожая на сметану, ее нужно прикладывать к месту воспаления еще теплой.
- Тертый сырой картофель. Компресс меняется каждые три часа, пока состояние не облегчится.
- К проблемному месту прикладывается лист капусты, заранее отбитый молоточком. Его нужно менять каждые пять-шесть часов.
- Мазь из прополиса. 100 г несоленого жира расплавить, довести до кипения, затем немного охладить. Добавить 10 г измельченного прополиса. Очистить смесь, пропустив через марлю.
- Сок алоэ. Нижние листья растения измельчить, отжать сок. Смоченный в соке бинт приложить к пораженному участку. Менять повязку каждые 10 часов.
- Репчатый лук. Примочка из свежего натертого лука прикладывается к нарыву на пять часов. Луковицу можно варить в молоке или запекать. Еще теплый овощ приложить к больному месту на пять часов.
- Мазь из меда. В равных количествах следует взять мед, мазь Вишневского и спирт (запрещено заменять водкой). Компоненты смешать до получения однородной смеси. Нанести на ночь для снятия воспаления. Чтобы образование полностью рассосалось, понадобится несколько дней.
- Ржаной хлеб. Кусок хлеба распарить, еще теплым приложить к образованию. Сверху накрыть капустными листьями, укутать бумагой и забинтовать. Такой компресс нужно держать на протяжении суток.
Делать домашние примочки и компрессы можно только на начальной стадии развития абсцесса, но даже в этом случае нужно предварительно проконсультироваться со специалистом.
Вылечить инъекционное новообразование можно простыми, но действенными рецептами:
- Полевой хвощ. 4 ст. л. растения залить 200 мл кипятка. Принимается процеженный настой через час после еды по 70 мл.
- Настой эвкалипта. 2 ст. л. сухих листьев заливаются 200 мл кипятка. Принимается теплый настой по 50 мл после еды три раза в день.
- Семена тмина. 3 ст. л. семян залить 200 мл кипятка. Теплый настой принимается три раза в день за пятнадцать минут перед едой.
- Настойка эхинацеи принимается три раза в день по 30 капель.
- Эвкалиптовая настойка на спирту принимается по 20 капель три раза в сутки после еды.
Если лечить абсцесс грамотно и своевременно, можно предотвратить появление осложнений. В этом случае прогноз будет благоприятным.
Любое патологическое проявление проще предотвратить, нежели лечить. Профилактика появления абсцесса:
- В использовании должны быть только одноразовые шприцы и иглы.
- Нужно менять место введения препарата.
- Не трогать иглу, даже после обработки рук.
- Препараты вводятся постепенно, для равномерного их распределения в тканях.
- Внутримышечно лекарство нельзя вводить иглами, которые предназначены для других типов инъекций.
- В одном шприце не смешиваются разные медпрепараты, если они фармакологически несовместимы.
При выполнении инъекции должна соблюдаться стерильность, правила дезинфекции и гигиены.
Дорогие читатели, введение лекарств в виде инъекций назначается врачами довольно часто. Это удобно тогда, когда лекарство необходимо быстро доставить в кровеносное русло. Этот метод введения лекарств имеет много преимуществ, так как лекарство быстро попадает в кровь, терапевтический эффект наступает быстрее и при этом не идет нагрузка на пищеварительный тракт.
Тема сегодняшнего разговора – постинъекционный абсцесс, почему он образуется, что делать если он вдруг образовался? Нередко это осложнение развивается после укола в результате несоблюдения правил асептики при введении лекарства.
Это гнойное расплавление тканей в мягких подкожных тканях в результате воспалительного процесса. Представляет собой полость, наполненную гноем. Чаще возникает в ягодичной области, куда внутримышечно вводят лекарства, чуть реже в области бедра, на руке или под лопаткой. Образуется больше у тучных людей, причем чаще у женщин.
Основной причиной возникновения является нарушение стерильности в момент введения лекарства. Согласно статистике (и по моим наблюдениям во время работы) абсцессы чаще возникают, когда пациенты делают инъекции на дому, где нет условий для соблюдения стерильности. На втором месте – инъекции, сделанные скорой помощью, это и понятно, так как работникам службы 03 часто приходится делать инъекции в «полевых» условиях.
Причинами возникновения абсцессов может быть:
- Введение препаратов, обладающих раздражающим действием, которые не способны быстро рассосаться в подкожной клетчатке. К ним можно отнести сернокислую магнезию, нестероидные противовоспалительные препараты (диклофенак, ортофен и т.д.), ненаркотические анальгетики, биостимуляторы, витамины, масляные растворы. Следует заметить, что после введения антибиотиков такой проблемы не возникает.
- Несоблюдение правил асептики, антисептики, гигиены рук при проведении инъекций.
- Несоблюдение техники введения: при проведении инъекции короткой иглой лекарство вместо мышцы попадает в подкожно-жировой слой. Сюда можно отнести и недостаточное погружение иглы.
- При попадании в кровеносный сосуд возникает тромб, который впоследствии воспаляется и нагнаивается.
- Неправильно выбранная область для введения лекарства. Так, у полных женщин не всегда удается точно выделить верхне-наружный квадрант ягодицы, поэтому укол бывает сделан в нижнюю область поясницы, где мало мышечной ткани.
- При неоднократном введении лекарства в одно и то же место нарушается питание тканей и возникают благоприятные условия для размножения патогенной микрофлоры.
Абсцесс после укола может возникнуть, если у пациента слабый иммунитет, он болен сахарным диабетом или больной длительное время прикован к постели.
Нагноение может произойти, если после процедуры была занесена инфекция в место прокола в результате несоблюдения личной гигиены или при расчесывании.
В 90% случаев постинъекционные осложнения вызываются золотистым стафилококком (St. aureus), реже синегнойной палочкой, эшерихией коли или протеем.
Если в рану занесена инфекция, то буквально сразу начинается воспалительный процесс и образуется небольшое уплотнение – инфильтрат. При благоприятном течении и вовремя начатом лечении инфильтрат рассасывается.
Неблагоприятный вариант развивается следующим образом. В воспаленном участке скапливается эксудат, он образует полость, в котором накапливаются лейкоциты, как ответная реакция на воспаление. Через 2-3 дня на этом месте уже может развиться некроз.
Что чувствует больной, когда развивается абсцесс?
- Боль при прикосновении или надавливании на месте введения лекарства;
- сильная болезненность может быть и без прикосновений, что характерно при развившемся большом гнойнике;
- отмечается припухлость;
- область укола горячая на ощупь;
- на месте укола ограниченная гиперемия;
- флюктуация (отмечается подвижность капсулы).
В целом организм тоже реагирует на интоксикацию: повышается температура тела, порой до высоких цифр. Больной чувствует себя разбитым, отмечается слабость, разбитость, снижение трудоспособности, потливость, потеря аппетита.
Диагностика не вызывает затруднений, если гнойник расположен в поверхностных тканях. Поставить верный диагноз поможет сбор анамнеза, в котором имеет место проведение инъекций. Если же гнойник расположен глубоко в тканях, то придется сделать дополнительно УЗИ или пункцию гнойника.
В общем анализе крови отмечается повышенное СОЭ и количество лейкоцитов, что говорит о серьезном воспалительном процессе. Также врач обязан взять мазок гнойного содержимого для идентифицирования возбудителя – это необходимо для правильного подбора антибактериальных препаратов.
Обычно гной находится в изолированной полости за счет пиогенной оболочки, которая не дает распространиться гною дальше.
Если абсцесс не лечить или лечить неправильно, то эта оболочка повреждается, может лопнуть. Инфекция попадает в рядом расположенные ткани, в данном случае развивается обширная флегмона, которая со временем осложняется образованием свищей.
При попадании инфекции в кровяное русло, может развиться сепсис (заражению крови), остеомиелит в рядом расположенных костях или некроз мягких тканей.
В зависимости от размера постинъкционного абсцесса лечение проводится в амбулаторных или стационарных условиях. Но однозначно, гнойник необходимо вскрывать и это может сделать только хирург в соответствующих условиях.
после вскрытия гнойника обязательно назначаются антибиотики. Если был сделан бак. посев гноя на чувствительность к антибиотикам, то врач сразу назначает соответствующий антибиотик.
Кроме этого назначается общеукрепляющая терапия и проведение перевязок послеоперационной раны.
При отсутствии противопоказаний (склонность к образованию тромбов, кровотечению, беременность, туберкулез, сифилис, повышенная температура) рекомендовано проведение физиопроцедур, которые направлены на уменьшение боли, отечности, воспалительного инфильтрата. Врач назначает соответствующее физиолечение в зависимости от стадии развития абсцесса.
Если вы после укола заметили, что что-то пошло не так и образовался инфильтрат, то не тяните, начинайте действовать сразу. Народная медицина рекомендует следующее:
- Йодная сетка. На месте инъекции нарисуйте решетку – несколько перпендикулярных линий. Для этого ватную палочку смочите в пузырьке с йодом, а затем нарисуйте йодную сетку. Подобную процедуру проводите дважды в день, второй раз – на ночь.
- Капустный лист. Возьмите свежий капустный лист, срежьте толстые прожилки, а лист слегка отбейте кухонным молоточком, а затем приложите лист на место инфильтрата, закрепите и оставьте на 5-6 часов. В течение дня меняйте лист 3-4 раза. Эффект от лечения усилится, если капустный лист смазать медом.
- Листья лопуха. 5 листьев лопуха или корневище размолоть и прикладывать к абсцессу на полчаса.
- Листья подорожника. Возьмите свежие листья подорожника, помните их руками и приложите к абсцессу.
- Спиртовый компресс. Смочите спиртом или водкой кусок ваты и приложите к проблемному месту, сверху прикройте пленкой и закрепите, чтобы компресс не спал. Можно делать несколько раз в день, после того, как вата высохнет. Подобные компрессы можно делать из настойки коровяка или прополиса, которые можно купить в аптеке. Можно использовать домашние настойки, приготовленные из березовых почек, софоры японской.
Чтобы абсцесс быстрее созрел и вышел гной применяйте любой из этих методов:
- Лепешка из черного хлеба и меда. Возьмите мякиш черного хлеба, раскрошите его, добавьте ложку меда, тщательно перемешайте и приложите лепешку к инфильтрату, сверху прикройте пленкой и завяжите.
- Репчатый лук. Очищенную луковицу отварите в молоке или запеките в духовке. Разрежьте ее напополам и приложите к абсцессу. Можно поступить по-другому. Молодую свежую луковицу хорошо измельчите на терке или блендером и кашицу приложите к больному месту на 5 часов, сверху прикройте пленкой и зафиксируйте. Повторите несколько раз. Вместо луковой кашицы можно использовать чесночную или картофельную кашицу, но только на 3 часа.
- Листья алоэ. Лист алоэ промойте, обрежьте боковые колючие места, разрежьте напополам и приложите внутренней стороной к абсцессу. Закрепите, чтобы лист держался хорошо. Оставьте на несколько часов.
- Порошок семян льна или пажитника сенного. В 100 мл теплой воды растворите 1 ст. л. порошка. Сделайте примочку на полчаса.
Следуйте этим советам, если вы часто или долго проводите курс инъекций препаратов, которые могут вызвать подобное гнойное осложнение.
- Всегда проводите курс инъекций в медицинском учреждении, где соблюдаются все требования ОСТа5 и техники введения лекарства.
- Для проведения инъекций используются только одноразовые стерильные шприцы.
- При проведении инъекций меняйте место инъекций каждый раз, например, сегодня вы делаете укол в правую ягодицу, значит в следующий раз его делаете в левую.
- Нельзя делать укол в одну и ту же точку, всегда следует отступать от прежнего места хотя бы несколько сантиметров.
- После инъекции делайте легкий массаж в месте введения препарата для лучшего рассасывания.
- После проведения укола не садитесь на холодные поверхности.
Более подробно, как проводить внутримышечные инъекции при необходимости в домашних условиях. И это видео вам в помощь.
И если вы заметили какие-то неприятные симптомы, не тяните – идите сразу же в больницу.
Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
Абсцесс — воспалительное гнойное заболевание в мягких тканях. Появляется как самостоятельно, так и как осложнение. Может возникать в любых органах, но чаще всего появляется на коже. Зачастую это происходит вследствие проникновения в ткань микробов стафилококков и стрептококков. На начальном этапе ткани краснеют, затвердевают. Далее наблюдаются гнойные скопления на коже, сопровождающиеся реакцией организма.
- повышение температуры;
- общее недомогание;
- покраснение кожи;
- припухлость;
- болезненность.
В группу риска попадают люди со слабым иммунитетом, хроническими заболеваниями, носители патогенного стафилококка. Абсцесс довольно неприятное заболевание и на начальной стадии не сложно поддается лечению в домашних условиях. Более запущенные проявления абсцесса требует оперативного вмешательства хирурга. Но этого можно избежать, если своевременно начать лечение, воспользовавшись рецептами народной медицины.
- Алое. Срезать нижние листья древовидного алое (до этого не поливать растение несколько дней). Измельченные листья отжать через марлю. Смоченный соком бинт прикладывать на очаги воспаления.
- Картофель. Сырой натертый картофель (использовать только свежеприготовленную смесь) прикладывать на несколько часов к воспаленному месту.
- Лук.
- Репчатый лук надежный помощник в борьбе со многими недугами. Не исключение и абсцесс. Натереть в кашицу лук. Кашицу заворачивают в бинт или марлю, накладывают на воспаленное место. Примочку необходимо менять как можно чаще (через 4-5 часов).
- Запеченный в духовке лук или сваренный в молоке прикладывают к гнойнику.
- Кашицу из запеченного лука смешивают с натертым детским или хозяйственным мылом 1:1. Из полученной смеси делают небольшие лепешки и прикладывают к месту воспаления.
Морковь. Компресс на пораженный участок из натертой сырой моркови хорошо снимает воспаление.Чеснок. Запеченный или сваренный в молоке чеснок растереть со сливочным маслом. Использовать такое лечение как примочки ускоряющие созревание нарывов.Мед. Мази из меда зарекомендовали себя как эффективные средства при лечении абсцесса.
- Для приготовления данного средства в домашних условиях понадобиться мазь Вишневского, спирт (водку использовать не рекомендуется) и мед. Все ингредиенты в равном количестве смешиваются до однородности. Мазь накладывают тонким слоем на ночь. За несколько дней таких процедур уплотнение рассосется.
- Растереть мед, муку и печеный лук. На ночь к месту воспаления прикладывать полученную мазь.
Прополис. О лечебных свойствах прополиса слышали многие. Из него в домашних условиях необходимо просто приготовить мазь. Несоленый животный жир (100 г) доводят до кипения. 10 г измельченного прополиса добавляют в жир, остуженный до 70°С. Мазь пропускают через фильтр из марли.Хлеб. Ржаной хлеб используют для того, чтобы нарыв скорей созрел. Распаренный теплый хлеб прикладывают к больному месту. Желательно сверху накрыть листом капусты и обмотать бинтом.Сало. Применяется как средство, затягивающее раны. Небольшой тонкий кусочек сала прикладывать на воспаленное место (желательно на ночь), зафиксировать. Выводит гной из раны, очищает ее.Ромашка. Соцветия ромашки и семена льна сварить в молоке. Процедить и прилаживать к нарывам.Зверобой. В виде зверобойного масла или настоя используют для втираний наружно.Сбор из трав. По 30 г хвоща полевого, ромашки, зверобоя залить кипятком. Применяется для компрессов.Касторовое масло. Примочки из масла привязывают к нарыву.Эвкалипт. Мелко нарезать листья эвкалипта. 30 г сырья залить кипятком, довести до кипения. Прикладывать компресс к нарывам, промывать раны.Подорожник. Известен своими противовоспалительными и заживляющими действиями. Вымытые листья подорожника прикладывают к воспаленному месту.Лопух. Нажевать натощак свежий корень лопуха (однолетнего). Делать примочки на воспаленное место.Березовые почки. Полулитровую банку с березовыми почками залить водкой. В темном месте настаивать 3-5 дней. Из разбавленной водой настойки делают примочки на гнойники и труднозаживляемые раны.Крапива. Компресс из настойки этого растения с незапамятным времен считался лучшим средством от абсцесса у кавказских народов. Залить водкой или спиртом плотно набитую банку свежими листьями крапивы. Настаивать на солнце неделю.Щавель конский. Измельчить свежие листья. В качестве противовоспалительного и ранозаживляющего средства прикладывать к ранам.Софора японская. Применяется достаточно эффективно даже при лечении злокачественных опухолей. 20 г плодов софоры заливают 0,5 л водки. Настаивать две недели. Эффективное средство для обеззараживания ран. Незаменимый природный антисептик.Мука. Приготовить тесто из фасолевой или гороховой муки и воды. Прикладывание таких лепешек ускоряет созревание нарывов.Кедровая смола. Прикладывают непосредственно к нарывам, фиксируют лейкопластырем.Кориандр. 5 г семян сырья в стакане кипятка настаивать 2 часа. Использовать для приготовления примочек.Кедровые орешки. Разжеванные орешки прикладывать к нарыву, зафиксировать повязкой.Деготь. Мать-и-мачеху, натертое хозяйственное мыло, деготь в равных количествах смешать. Прикладывать к воспаленному месту.Донник. Листья и цветки сырья заварить кипятком. Рекомендуется как рассасывающее средство.
- Соблюдение личной гигиены;
- избегание травматизации кожи;
- обработка даже незначительных повреждений кожи дезинфектантом;
- рациональное питание;
- лечение бактериальных заболеваний;
- лечение хронических заболеваний;
- стимуляция иммунитета.
Помните: не растирайте и не сдавливайте воспаленный участок. Такие действия расширяют очаг и могут вызвать серьезные осложнения.
На коже человека живет большое количество опасных микроорганизмов, которые могут через открытые раны попадать в кровь и вызывать острые гнойные воспаления, которые в медицине называют абсцессами. Возникает абсцесс на ягодице в результате отсутствия стерильности во время проведения инъекций или при попадании стафилококка в открытую рану на коже.
Абсцесс ягодицы чаще всего является результатом разных причин:
- нестерильные иглы в шприце, используемом при инъекции, немытые руки медперсонала и необработанный участок кожи, куда делается укол;
- появление асептического некроза, который вызывают некоторые лекарственные препараты, например, анальгин или сульфат магния;
- короткая игла шприца, вводимая в подкожную клетчатку;
- повреждение кровеносного сосуда, по которому инфекция попадает в организм во время инъекций;
- сниженный иммунитет человека, которому делают уколы.
Любая причина вызывает появление в подкожном слое абсцесса ягодицы, который потенциально опасен тяжелыми осложнениями и летальным исходом при отсутствии должного лечения.
Абсцесс ягодицы проявляется покраснением в месте укола и воспалением, которое начинает вызывать болезненные ощущения. На месте укола возникает уплотнение. Если своевременно начать лечение, то уплотнение может рассосаться и не перейти в гнойник. Проще вылечить абсцесс на начальных стадиях, не дожидаясь появления гнойника.
У больного при появлении гнойного воспаления повышается температура до 40 градусов, ощущается общая слабость, возникает острая боль в месте укола. Все эти симптомы вызывает гной, скопившийся в месте проведения инъекции. Также могут наблюдаться на гнойной стадии заболевания:
На гнойной стадии воспаления симптомы обостряются.
Следует обращаться к врачам, которые подберут наиболее эффективную схему лечения и удалят гной, вызывающий повышение температуры и интоксикацию организма. Диагностика проводится по анализу крови, в котором обращают внимание на уровень лейкоцитов.
Для каждого пациента медики индивидуально подбирают схему лечения, включающую в себя на гнойной стадии оперативное вмешательство. Важно всегда обращаться к квалифицированным специалистам, если абсцесс возникает у ребенка. Лечение гнойных воспалений у детей должны проводить только квалифицированные медики, это позволит избежать тяжелых осложнений и сепсиса.
Обычно начальная стадия гнойного воспаления проходит не очень тяжело, и больные не обращаются к врачам. Чаще всего медицинская помощь требуется, когда инфильтрат превращается в гнойник. В этом случае могут возникнуть тяжелые последствия при абсцессе, чреватые общим заражением крови и гнойным воспалением внутренних органов.
Чем раньше обратится больной за квалифицированной помощью, тем быстрее удастся вылечить воспаление, избежав появления нагноения.
При гнойном воспалении врачи проводят очищение пораженного участка операционным способом, удаляя гнойник и ставя дренаж. Пациенту назначают курс антибиотиков, проводят курс физиотерапии.
Обычно удаление гнойника проводится при местной анестезии, но если возник большой очаг, то делают общий наркоз. После операции через систему дренажа отводят появляющийся инфильтрат, не давая ему превращаться в гной. При медицинском удалении очага воспаления проводится полное очищение капсульной сумки от гноя, что позволяет избежать выхода гнойника внутрь.
Следует помнить, что лечение гнойных абсцессов на любых участках тела требует использования антибиотиков. Эти препараты врачи всегда подбирают индивидуально, исходя из результатов анализа крови пациента и типа обнаруженного возбудителя. Без антибиотиков невозможно полностью вылечить воспаление, а самостоятельно приобрести такие препараты в аптеках сегодня нельзя. Их продают только по рецептам врача.
Поэтому не стоит заниматься самолечением при воспалении места укола, тем более если там появился гнойник. Это чревато не только тяжелыми осложнениями, но и летальным исходом. Современная медицина может подобрать для каждого типа абсцесса на ягодицах эффективную методику лечения, которая поможет избежать осложнений.
Только начальная стадия заболевания может лечиться самостоятельно народными и аптечными наружными средствами. Вскрывать самостоятельно гнойник нельзя ни в коем случае, так как это нужно делать в стерильных условиях.
Для лечения на начальных этапах воспаления можно использовать:
- аптечные мази, которые убивают микробы, снимают воспаление и не дают образовываться гнойнику;
- отвары для примочек из лекарственных трав;
- составы из свежих лекарственных растений, приготовленные самостоятельно.
Следует придерживаться комплексного подхода в лечении. Кроме наружных средств на раннем этапе абсцесса следует проводить общее лечение в домашних условиях с помощью природных антибиотиков, горячего чая с медом, приема витаминных комплексов и прогревания назревающего гнойника.
Мазь должна накладываться на очищенный участок воспаленной кожи несколько раз в день на протяжении недели. Следует избегать повреждения кожи в месте воспаления на этапе его уплотнения. Для этого нужно регулярно накладывать марлевые повязки с лечебными составами и своевременно очищать больное место от болезнетворных микробов антисептическими средствами.
В аптеках продается много мазей и наружных составов, помогающих уменьшить воспаление, эффективно борющихся с инфекцией и болезнетворными организмами, от продуктов жизнедеятельности которых образуется гной.
Традиционно используются мази — ихтиоловая, Вишневского. В их состав входят ихтиол и деготь. Эти вещества оказывают благотворное воздействие на воспаление. Эти средства назначают и врачи при лечении абсцессов в амбулаторных условиях. Обычно мази накладывают на больной участок два раза в сутки до момента полного исчезновения уплотнения и воспаления.
При лечении абсцесса в домашних условиях можно использовать запеченный лук, который поможет рассосаться уплотнению. Кашицу, полученную после запекания луковицы в духовке, наносят на место воспаления и накладывают марлевую повязку. Лечебный состав следует наносить два раза в день на протяжении недели.
Можно использовать свежий сок из листа алоэ, который измельчают и смешивают с медом, обладающим бактерицидными свойствами. Такую маску наносят на больной участок и накрывают марлевой повязкой.
Полезно использовать сок подорожника и отвар лопуха. Сделанную из листьев подорожника кашицу накладывают на место укола и закрывают повязкой. Из отвара, приготовленного из свежего листа лопуха, делают специальные примочки. Марлевую повязку, смоченную в отваре, накладывают на абсцесс.
Все эти средства хороши только на начальной стадии и в тех случаях, когда к врачам невозможно обратиться.
Следует помнить, что народные средства можно использовать лишь на начальной стадии заболевания и лишь в тех случаях, когда невозможно обратиться к врачам по объективным обстоятельствам. При появлении гнойника нельзя его вскрывать самостоятельно.
В обязательном порядке следует обращаться в больницу за квалифицированной помощью. Лечить гнойный абсцесс народными средствами опасно для жизни, так как может возникнуть сепсис при попадании гноя с кровью в различные органы.
Для того чтобы после уколов не возникало абсцессов, нужно проводить инъекции в условиях амбулатории или одноразовыми шприцами с помощью подготовленных медработников.
Соблюдение правил проведения инъекций поможет избежать появления уплотнений и воспалений подкожной ткани.
Также следует соблюдать рекомендации, которые дают медработники после проведения инъекций. Главной причиной появления абсцессов являются отсутствие стерильности и неправильно подобранные иглы. Опытные медсестры никогда не допускают ошибок при проведении инъекций, что обеспечивает безопасность пациентов в ходе такой процедуры.
Проводя курс инъекций в условиях медицинского стационара или при помощи квалифицированных медработников в домашних условиях, можно будет свести к минимуму вероятность появления такого заболевания. Даже если оно появится, в условиях больницы проще будет устранить его симптомы на ранней стадии, не довести до появления гнойника.
Чтобы инъекции не провоцировали воспалительные процессы в подкожных тканях, следует соблюдать рекомендации медиков после проведения уколов: не стоит сразу же мочить место, куда вводилось иглой лекарство, посещать бани, бассейны и открытые водоемы.
Также следует отказаться от самостоятельных бесконтрольных инъекций в домашних условиях или иной нестерильной обстановке. Важно чтобы уколы детям делали только квалифицированные медсестры, которые не будут допускать врачебных ошибок и нарушать стерильность при введении иглы в кожу.
Также следует вести здоровый образ жизни и регулярно принимать витамины. Это позволит укрепить иммунитет, который сможет более эффективно бороться с болезнетворными микроорганизмами.
Абсцесс после уколов – разновидность воспалений, которые возникают после инъекции. При этом прогрессирует болезненное инфекционное образование с гнойным содержимым. При постинъекционном абсцессе лечение лучше проводить на начальной стадии патологического процесса. Для предотвращения осложнений важно вовремя устранить проблему.
Основной причиной появления постинъекционного абсцесса остается несоблюдение правил дезинфекции во время прививки. Бактерии попадают в кожу из-за игнорирования норм гигиены.
Среди прочих факторов риска можно выделить:
- Медикаментозный раствор вводится некорректно.
- Медсестра сделала инъекцию неправильно.
- Длительный курс проведенных инъекций, которые выполнялся на одном участке кожи.
- Недостаток мышечного слоя при большой жировой прослойке.
- Сосуд повреждается иглой, вызывая кровоизлияние внутри тканей.
- Пациент не соблюдает элементарные правила гигиены.
- Дерматит или другие патологии эпителия в месте проведения инъекции.
- Ослабленная иммунная система, аутоиммунные патологии, аллергические реакции.
Постинъекционный абсцесс часто вызывают стафилококки или стрептококки. Инфекционный агент провоцирует воспаление с развивающимся некрозом пораженного участка. Начинается накапливание экссудативных выделений, и формируется полостной элемент с накопившимися лейкоцитами.
Заметить абсцесс можно сразу после прогрессирования. Сначала появляется уплотнение, не имеющее четких контуров. Абсцесс ягодицы после инъекции, как правило, очень глубокий. Этот факт нужно учитывать, приступая к лечению гнойника.
Симптомы патологического образования бывают местными и общими.
- Гнойник начинает болеть даже без касаний.
- Место укола краснеет.
- Ягодицы после укола напухают.
- При надавливании появляются болевые ощущения.
- Капсула с гнойником подвижная.
- Место воспаления горячее.
Среди общих признаков можно выделить:
- Отсутствие аппетита.
- Повышенная потливость.
- Общее чувство слабости и усталости.
- Повышенная температура тела.
- Чувство разбитости и сонливости.
К лечению абсцесса после укола нужно приступать при первых признаках, что позволит предотвратить возможные негативные последствия.
Перед началом терапии в обязательном порядке нужно проконсультироваться со специалистом.
В случае абсцесса после укола, лечение в домашних условиях можно проводить лечение с применением средств народной медицины, но только на начальной стадии формирования патологического образования. Запрещается вскрытие или выдавливание образовавшегося нарыва. При ухудшении ситуации потребуется квалифицированная помощь.
Как лечить нарыв самостоятельно? Рассмотрим наиболее эффективные методы:
- Йодная сетка. Йод наносится в виде сетки на пораженный участок. Процедура выполняется два раза в день.
- Смесь из хозяйственного мыла. Небольшое количество мыла натереть на терке и смешать с молоком в соотношении 1:2. Смесь прокипятить полтора часа на маленьком огне. Должна получиться масса, похожая на сметану, ее нужно прикладывать к месту воспаления еще теплой.
- Тертый сырой картофель. Компресс меняется каждые три часа, пока состояние не облегчится.
- К проблемному месту прикладывается лист капусты, заранее отбитый молоточком. Его нужно менять каждые пять-шесть часов.
- Мазь из прополиса. 100 г несоленого жира расплавить, довести до кипения, затем немного охладить. Добавить 10 г измельченного прополиса. Очистить смесь, пропустив через марлю.
- Сок алоэ. Нижние листья растения измельчить, отжать сок. Смоченный в соке бинт приложить к пораженному участку. Менять повязку каждые 10 часов.
- Репчатый лук. Примочка из свежего натертого лука прикладывается к нарыву на пять часов. Луковицу можно варить в молоке или запекать. Еще теплый овощ приложить к больному месту на пять часов.
- Мазь из меда. В равных количествах следует взять мед, мазь Вишневского и спирт (запрещено заменять водкой). Компоненты смешать до получения однородной смеси. Нанести на ночь для снятия воспаления. Чтобы образование полностью рассосалось, понадобится несколько дней.
- Ржаной хлеб. Кусок хлеба распарить, еще теплым приложить к образованию. Сверху накрыть капустными листьями, укутать бумагой и забинтовать. Такой компресс нужно держать на протяжении суток.
Делать домашние примочки и компрессы можно только на начальной стадии развития абсцесса, но даже в этом случае нужно предварительно проконсультироваться со специалистом.
Вылечить инъекционное новообразование можно простыми, но действенными рецептами:
- Полевой хвощ. 4 ст. л. растения залить 200 мл кипятка. Принимается процеженный настой через час после еды по 70 мл.
- Настой эвкалипта. 2 ст. л. сухих листьев заливаются 200 мл кипятка. Принимается теплый настой по 50 мл после еды три раза в день.
- Семена тмина. 3 ст. л. семян залить 200 мл кипятка. Теплый настой принимается три раза в день за пятнадцать минут перед едой.
- Настойка эхинацеи принимается три раза в день по 30 капель.
- Эвкалиптовая настойка на спирту принимается по 20 капель три раза в сутки после еды.
Если лечить абсцесс грамотно и своевременно, можно предотвратить появление осложнений. В этом случае прогноз будет благоприятным.
Любое патологическое проявление проще предотвратить, нежели лечить. Профилактика появления абсцесса:
- В использовании должны быть только одноразовые шприцы и иглы.
- Нужно менять место введения препарата.
- Не трогать иглу, даже после обработки рук.
- Препараты вводятся постепенно, для равномерного их распределения в тканях.
- Внутримышечно лекарство нельзя вводить иглами, которые предназначены для других типов инъекций.
- В одном шприце не смешиваются разные медпрепараты, если они фармакологически несовместимы.
При выполнении инъекции должна соблюдаться стерильность, правила дезинфекции и гигиены.
источник