Как правильно сделать самому себе внутримышечную инъекцию в бедро?
Если в какой-то момент возникает необходимость поставить себе укол, то очень важно знать, каким образом должна проходиться данная процедура. Ведь уколы врачам довольно часто приходится включать в комплекс лечения. И обычно, никакой проблемы в этом не возникает, если кто-то из знакомых или близких умеет их ставить.
Эти процедуры можно проводить и самостоятельно, так как они не представляют собой особую сложность. Самое главное не паниковать, прибывать в спокойном состоянии, четко следовать некоторым предписаниям и тогда вопрос о том, как сделать укол в ногу или бедро сам по себе отпадет.
Перед процедурой потребуется подготовить все необходимое. Чтобы поставить укол самому себе понадобится:
- 1. Шприц разового применения объемом 2,5-11 мл в зависимости от того, сколько понадобится ввести препарата. Также важно отметить, что выбирать шприц следует, учтя область для инъекций. Если требуется делать внутримышечные уколы, то шприц нужно выбрать с самой длинной иглой. А если же требуется подкожный укол, то соответственно с короткой иглой.
- 2. Ампула с лекарством
- 3. Спирт для дезинфицирования мест уколов
- 4. Салфетки, ватные шарики или диски
Затем понадобится подготовка шприца с препаратом:
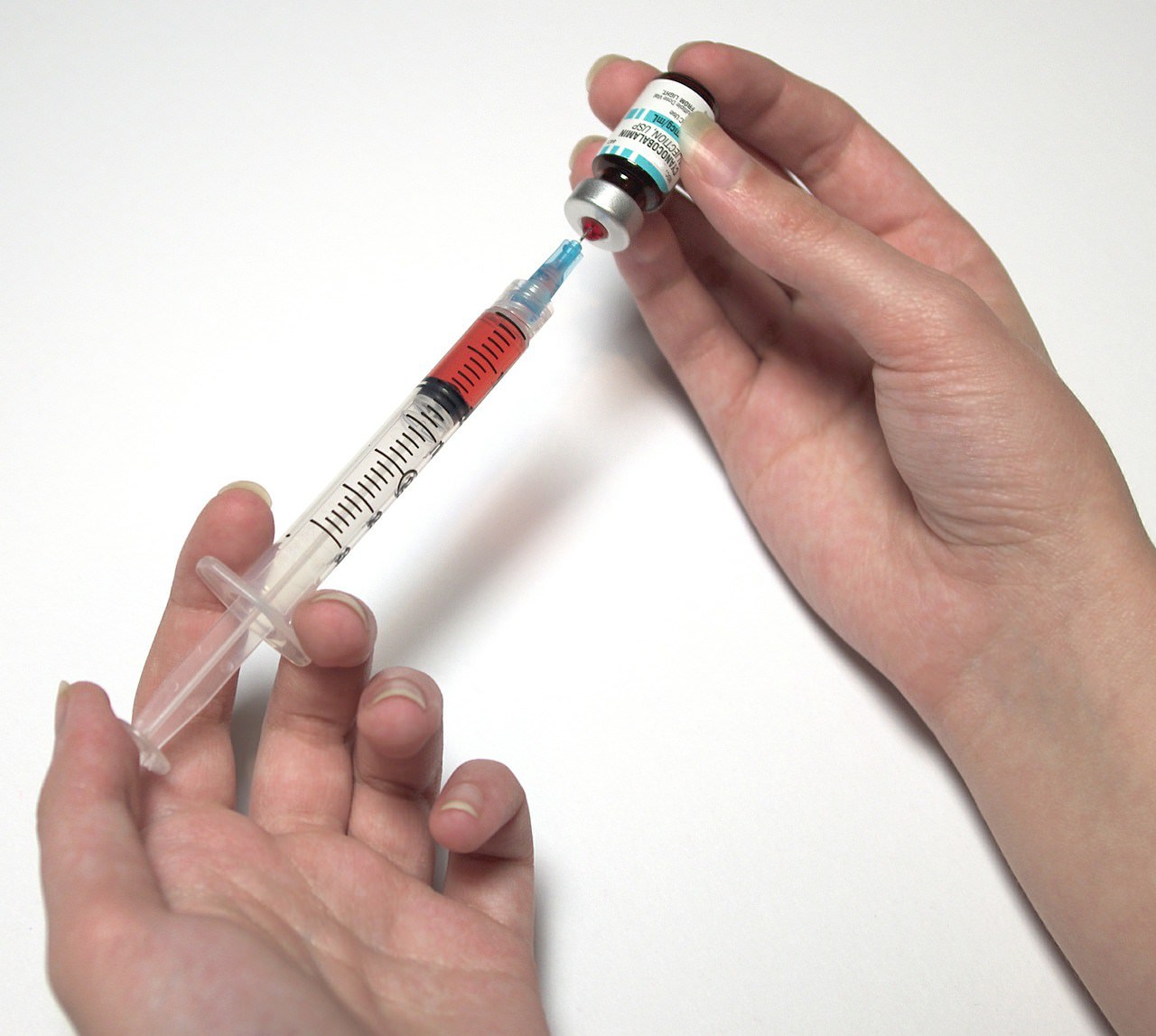
- Стерильно чистыми руками нужно взять ампулу, обработать ее спиртом, встряхнуть ее при помощи специальной пилки отпилить кончик ампулы. Подпилить желательно в 1 см от начала.
- Кончик ампулы обернуть ватным тампоном и с осторожностью отломить его.
- С иголки шприца снимается крышка, после чего шприц с иглой до дна вставить в ампулу.
- После того как в шприц набрали лекарственный препарат, вертикально удержав шприц несколько раз легким движением нужно постучать по нему кончиком пальца. Это требуется для того, чтобы оставшиеся излишки воздуха собрались на верхушке.
- Не спеша и аккуратно надавив на поршень, пузырьки воздуха выйдут через иглу. И как только на ее кончике появится капля, можно считать, что шприц готов к применению.
- Остается только выбрать область для укола.
Перед процедурой желательно занять максимально удобную позицию. Врачи рекомендуют ставить укол, развернувшись полубоком к зеркалу. Однако, введение укола возможно и также разрешается в лежачем положении на боку. Также важно заранее позаботиться, чтобы поверхность в этом случае была ровной и достаточно жесткой.
Как делать укол в бедро? На самом деле, чтобы сделать укол в бедро, для начала понадобится предварительно определить будущую зону инъекции. Поэтому вначале нужно будет сесть на стул, после чего согнуть ногу в колене. Сбоку, именно та часть бедра, которая будет слегка свисать на стул и будет подходящей областью для укола.
Шприц при введении рекомендуется держать также как писчее перо, чтобы не навредить надкостнице. Самым рекомендуемым местом для внутримышечных уколов в бедро считается литеральная мышца, так как она одинаково хорошо развита и у взрослых, и у маленьких детей.
Вводить инъекцию лучше в среднюю треть мышцы. Чтобы определить нужное место, надо расположить правую кисть таким образом, чтобы она была примерно на 2 сантиметра ниже бедренной кости. Другую кисть нужно будет расположить так, чтобы она возвышалась на два сантиметра над надколенником, и большие пальцы обоих рук должны оказаться на одной линии. На образовании с помощью больших пальцев обоих рук как раз и находится место для будущего укола.
При внутримышечном введении лекарственного препарата шприцом, у маленького ребенка или же истощенного взрослого требуется обхватить участок кожи таким образом, чтобы образовалась складка. Это поможет убедиться в том, что лекарство будет вводиться именно в мышцу. Пациент в этот момент должен находиться в лежачем положении, со слегка согнутой в колене ногой, в которую будет вводиться жидкость. Но ставить внутримышечные уколы можно также и в сидячем положении. При этом игла должна вводиться под углом 90 градусов.
Техника выполнения введения инъекции в бедро состоит из следующих нескольких этапов:
- Необходимо обязательно простерилизовать руки
- Сидя на стуле согнуть ногу в колене, где находится область для инъекции
- Протереть этот участок ватным диском, который нужно предварительно смочить в спирте
- Перед уколом важно, чтобы нога находилась в максимально расслабленном состоянии
- Быстро, но аккуратно ввести иглу примерно на 2/3 в предварительно продезинфицированный спиртом участок
- Легким движением надавливать на поршень, впрыскивая лекарство вовнутрь
- К месту инъекции плотно приложить ватный диск, смоченный в спирте, после чего быстро изъять иглу
- Можно легкими движениями помассажировать участок кожи после укола, чтобы лекарство быстрее рассосалось.
Внутримышечная инъекция в бедро мало чем отличается от того, как правильно делать укол в ногу самостоятельно. Та же техника выполнения и те же правила. Но добавить можно еще несколько советов:
- Чтобы через какое-то время нога не начинала болеть из-за уколов в одну и ту же мышцу, то вполне разрешается делать уколы поочередно на каждую ногу – сначала в одну, а в следующий раз в другую.
- Лучше всего приобрести импортные шприцы, у которых самые лучшие иглы по качеству.
- Нельзя использовать использованные раз шприцы повторно. После одного использования лучше их выбросить.
Помимо всего прочего, также стоит отметить, что далеко не во всех случаях можно делать самостоятельно себе укол в ногу. К примеру, при возникновении пяточной шпоры укол делается в пятку в специальных медицинских учреждениях. Однако лечение в этой ситуации проходит комплексно. На первом этапе ограничиваются использованием различных специальных мазей и гелей, которые помогают снимать воспаление. Далее включают и физиотерапевтические процедуры. И только если эти методы не приносят пользу, а боль в ноге не исчезает, то тогда прибегают к специальным инъекциям в пятку.
источник
Кто знает? Что колят в бодибилдинге. Что это за вещество? см.
Esiclene
4 мг/ мл
ампула 2 мл
LPB I
Hubernol [больше не выпускается]
капли 1 мг; драже 5 мг
Esiclene – это торговое название стероида формболон, в основном этот препарат используют профессиональные спортсмены (в обход законов) . Его выпускают для орального приема, а также в виде раствора для инъекций, в растворе содержится 2 мг стероида на 1 мл жидкости. В целом, препарат не обладает ярко выраженной андрогенной или анаболической активностью, и его редко используют для наращивания мышц. Однако, он очень эффективен в других случаях. Место укола обычно воспаляется, так как формболон раздражает мышечную ткань в месте укола. Организм реагирует на это небольшим воспалением в месте укола и накоплением жидкости в мышечной ткани. Все это приводит к увеличению общего размера той мышцы, куда был сделан укол. Такое раздражение может быть очень неприятным, поэтому каждая ампула содержит 20 мг лидокаина (местного обезболивающего средства) для того, чтобы сделать укол менее болезненным. Это, конечно, несколько облегчает боль, но все-таки Esiclene считается очень «неприятным» стероидом. Конечно, все это стоит терпеть ради окончательного результата, который будет просто поразительным и не потребует много времени для достижения.
Припухлость, которую вызвает этот препарат, это временное явление. Через 5 дней после последнего укола большие формы начинают уменьшаться, мышца возвращается к своим обычным размерам. В связи с этим Esiclene это единственный препарат, который необходимо использовать в течение последней недели или двух недель перед началом выступлений. Если вы готовитесь к соревнованиям, то необходимо делать уколы ежедневно в каждую мышцу. Можно ставить уколы через день, но не реже. Если промежуток между уколами будет больше, то увеличение мышц может не достигнуть необходимых размеров. Для удобства не стоит начинать с максимальной дозировки. Лучше начать с половины ампулы,
1 мл (2 мг) в каждую мышцу. Через несколько дней дозировку увеличивают до 2 мл, целая ампула в каждую мышцу. Придерживаясь такой дозировки в течение недели или двух, вы увидите, что объем вашей руки или икры увеличился на 2,5 – 3, 5 см. Это очень значительное достижение для двухнедельного промежутка времени. Кроме того, многие спортсмены, применявшие этот препарат, сообщают также, что все мышцы становятся более твердыми. Это дополнительная польза, особенно во время подготовки к соревнованиям, так как основной целью являются большие, твердые и четко обрисованные мышцы. В течение долгих лет многие мужчины и женщины уверенно полагаются на этот препарат, так как он обеспечивает исключительный внешний вид их мышц при подготовке к выступлениям.
источник
Особенности внутримышечных инъекций в бедро
Как делать укол в бедро, обычно необходимо знать тем, кому назначили курс инъекций внутримышечно. Ездить каждый раз в больницу, чтобы укол сделали в стационаре не всегда удобно, особенно, если пациент не может свободно опереться на ногу. Человек может попросить о помощи близких людей, но в только в том случае, если родственники или знакомые имеют навыки для подобной процедуры.
Особенности внутримышечных инъекций
В назначении инъекций всегда есть смысл, если врач считает целесообразным использовать парентеральную форму применения препарата. Внутримышечные уколы иногда более эффективны по следующим причинам:
- Препарат поступает сразу в кровь после сделанного укола, минуя ЖКТ и печень, поэтому на слизистые органов пищеварения не будет оказано раздражающего воздействия. Многие препараты могут вызвать дисбактериоз, и придется восстанавливать микрофлору пребиотиками.
- Такой путь позволит поступить в организм оптимальной концентрации лекарства.
- Всасывание и распределение по тканям происходит моментально.
При некоторых болезнях необходим периодический или постоянный, в течение жизни, прием лекарств, и именно внутримышечно. Таким образом, вводят следующие препараты:
Эти препараты иногда нужно доставить в организм максимально быстро, что важно для нормализации самочувствия, а иногда, и сохранения жизни.
Помимо мышц, уколы делают в вену и подкожно. Инъекции в мышцы проходят безболезненнее всего.
Для справки! В бедро укол делается, так как там располагается очень крупная мышца, что удобно для распределения лекарства.
Подготовка к процедуре
Для всей процедуры помимо самих ампул нужно приобрести следующие медицинские изделия:
- Шприцы трехкомпонентные, по одному на каждую инъекцию курса, можно даже с запасом.
- Стерильную вату.
- Спирт медицинский
- Медицинский поднос или блюдечко.
Приобретая шприц, нужно обратить внимание на иголку, ее толщина будет зависеть от количества жировой прослойки и толщины кожи. Для детей берут самую тонкую, для тучных людей самую толстую.
Для справки! Приобретая шприц, надо выбирать объем больше необходимой дозы на 1 мл.
Независимо от того, кому будет делаться внутримышечная инъекция в бедро, необходимо сначала наполнить шприц препаратом правильно.
Наполнение шприца производится обязательно непосредственно перед тем, как сделать укол. А происходит это таким образом:
- Чистыми руками берется ампула, наконечник протирается спиртом.
- Прежде чем колоть препарат, нужно убедиться, что он необходимой консистенции, не имеет посторонних примесей и осадков, для этого ампула встряхивается на свету.
- Отламывается кончик и шприцем вбирается препарат.
- Шприц ставится вертикально, по нему нужно постучать ногтем, чтобы весь воздух всплыл наверх.
- Весь воздух выпускается из шприца нажатием поршня.
Шприц готов к введению. Дополнительно к каждой процедуре подготавливаются два ватных тампона, которые смачиваются в спирте.
Каждый раз при проведении процедуры важно обеспечить стерильность. Для этого в домашних условиях достаточно вымыть руки, обработать их антисептиком и протереть место укола проспиртованным ватным диском.
Дальше техника выполнения уже отличается в зависимости от того, нужно ли сделать себе укол или необходимо делать инъекцию кому-то.
Как делать укол в бедро самому себе?
Внутримышечные инъекции можно сделать в бедро, ягодицу, живот и плечо. Укол самому себе удобнее делать именно в бедро. Это можно и даже лучше делать сидя.
Не всем хватает мужества сделать укол в бедро самому себе. Но решившись, можно избежать многих проблем. Не будет зависимости от времени другого человека способного это сделать. Можно сделать это в любое время, а если собрать походный чемоданчик с инструментами для уколов, то и в любом месте. Ведь для этого нет надобности раздеваться полностью.
Важно! Вводя иглу, нужно проконтролировать глубину, чтобы острие не впилось в кость. Были случаи, что кончик иглы ломался о кость и оставался внутри.
Сама техника проста, главный секрет заключается в том, чтобы расслабить мышцы и делать процедуру уверенной рукой. Для того, чтобы расслабится, можно посмотреть видео и понять, что это не страшно.
Стоит хотя бы раз проявить хладнокровие, следующие инъекции пойдут по накатанной. При наличии необходимого инвентаря и уже наполненного шприца, ход процедуры следующий:
- Необходимо сесть на стул перед зеркалом, не выпрямляя ноги. Внешняя часть бедра, в частности тот участок мышц, который не касается стула и “свисает” с него, и будет зоной, в которую нужно ставить укол.
- Наполнить правильно шприц лекарством и резким уверенным движением, держа шприц под углом 90°, ввести иглу в мышцу.
- Вводить лекарство медленным движением, не торопясь, во избежание гематомы.
- Под тем же углом в 90° извлечь иглу, прижимая ватным тампоном, смоченным в спирте.
- Выкинуть шприц.
Хорошо немного промассировать место, чтобы лекарство рассосалось равномерно. Бедро – самое удобное место для инъекций, даже во время военно-полевых условиях принято делать уколы самостоятельно в эту область.
Как делать укол в бедро другому человеку?
Поставить кому-то укол гораздо удобнее в ягодицы. Так как человек лежит расслабленно и проще найти зону. Но если все же по каким-либо причинам необходимо сделать именно в бедро, ход действий при этом будет следующий:
- Пациента нужно уложить на удобную кушетку и попросить расслабиться.
- Найти зону. Это средняя треть переднебоковой поверхности бедра.
- Обработать поверхность кожи в зоне предполагаемой инъекции антисептиком.
- Держа шприц как карандаш, уверенным движением ввести его под кожу.
- Медленно ввести препарат и, зажав место прокола ватным диском, вынуть иглу.
Важно ввести препарат именно в мышцу, чтобы убедиться, что игла не попала случайно в вену или сосуд, надо немного потянуть поршень на себя, если иголка в вене, она захватит много крови.
Совет! Если укол слишком болезнен, то можно к лекарству подмешать Лидокаин или Новокаин.
Если человек не имеет толстого слоя подкожного жира, например, он худощавый или это ребенок, то перед уколом необходимо взять участок кожи, в который планируется вводить препарат, в складку.
Негативные последствия от неправильной техники укола
При неправильной технике выполнения инъекции в бедро и несоблюдении правил стерильности могут возникнуть некоторые неприятные последствия:
Если образовались шишки, препарат, скорее всего, ввели в жировую ткань. Небольшая гематома примерно в 5 мм, которая не беспокоит человека, допустима. Это значит, что задет мелкий сосудик. Но если задет крупный, то гематома может быть крупной, и рассасывается она длительное время
Чтобы этого избежать, важно соблюдать следующие правила:
- Не делать укол подряд в одно и то же бедро, их обязательно надо чередовать.
- Вводить лекарство медленно.
- Шприц использовать качественный, с тонкой иглой и поршнем из качественного черного каучука.
- Убедиться, что в шприце нет воздуха, дождавшись появления струйки.
- Максимально расслабить мышцу.
- После введения лекарства промассировать это место, чтобы лекарство разошлось по мышце и не оставило на месте введения инфильтрат.
- Выбрать место для инъекции без кожных повреждений и прыщей.
При соблюдении всех этих правил и правильной технике негативные последствия практически исключены.
Но если после укола болит нога — это не всегда значит, что он неправильно сделан. Причиной могут служить слишком тонкие сосуды или плохая свертываемость крови. После некоторых препаратов может болеть независимо от методики введения. Например, Актовегин и Магнезия.
Чтобы понять наверняка, что не была занесена инфекция стоит периодически обращать внимание на область введения. В случае воспаления появятся следующие признаки:
- нога станет горячей на ощупь;
- появиться покраснение;
- будет чувствоваться болезненность при пальпации;
- образуется отек.
В этом случае стоит незамедлительно обратиться к врачу, он назначит адекватное лечение.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
источник
Укол в седалищный нерв: последствия, что делать при повреждении
Форма введения в организм лекарственных средств инъекционным путем, при помощи уколов в ягодицу, имеет массу преимуществ перед пероральной, рассчитанной на проглатывание.
Препараты гораздо быстрее попадают в кровь и начинают действовать, не раздражая при этом органы пищеварительного тракта.
Плотная ягодичная мышца служит своеобразным «щитом», прикрывающим кости и нервы, в ней отсутствуют крупные кровеносные сосуды, поэтому медики считают наиболее безопасным ставить внутримышечные уколы в ее верхнюю часть.
Причины постинъекционного травмирования

- Слишком низкий вес пациента – чаще всего это происходит с ребенком или пожилым человеком.
- Анатомические особенности строения тела: у некоторых людей седалищный нерв расположен слегка в стороне от обычного месторасположения, либо слишком близко к поверхности.
- Истощенность ягодичной мышцы.
- Неправильный выбор места укола или неточно подобранная длина инъекционной иглы. Последнее особенно важно, когда уколы делают детям, у которых масса и объем ягодичной мышцы меньше, чем у взрослых.
Седалищный нерв – самый крупный и протяженный в организме: он берет начало в пояснично-крестцовой области и продолжается во всю длину нижней конечности. У взрослого человека его диаметр составляет около одного сантиметра.
Такая объемность способствует повышенному риску травмирования и возникновения ярко выраженного воспаления седалищного нерва после инъекции в ягодицу.
Такая ситуация может возникнуть даже в том случае, кода укол сделает профессионал: вероятность подобного развития событий ничтожно мала, но полностью исключить ее нельзя.
Признаки постинъекционного травмирования

- иррадиацию боли в поясницу либо во всю конечность;
- развитие воспаления в области нервного тяжа;
- чувство покалывания, онемения в ноге;
- нарушение нормальной чувствительности;
- снижение функции тазобедренного сустава, затруднение при отведении-приведении бедра;
- боль при сидении, ходьбе;
- хромоту;
- слабый парез (паралич) конечности;
- нарушение рефлексов ахиллова сухожилия;
- поворот стопы вовнутрь и невозможность развернуть ее правильно. Если повреждение носит глубокий характер, может наступить ее полный паралич.
Не вся упомянутая симптоматика проявляется одновременно: обычно первым появляется болевой синдром, все остальные признаки поражения могут заявить о себе через один-два дня.
В случае появления подобных симптомов повреждения седалищного нерва при уколе, который был сделан в домашних условиях, нужно как можно скорее обращаться к невропатологу.
Когда симптомы появляются после уколов, сделанных амбулаторно или в стационаре, пациенту следует сразу же сообщить об этом наблюдающему его врачу, чтобы пройти осмотр специалиста, который назначит необходимое лечение.
Если оно будет проведено своевременно и грамотно, это поможет избежать неприятных последствий попадания инъекционной иглы в седалищный нерв.
Правила проведения внутриягодичной инъекции

- Перед тем как начать прокалывать ягодичную мышцу иглой шприца, нужно мысленно разделить ягодицу на четыре примерно равные части горизонтальной и вертикальной линиями, проходящими через ее центр и пересекающимися под прямым углом. Эти зоны именуются квадрантами.
- Оптимальным вариантом будет введение укола в верхний наружный квадрант: на левой ягодице он будет крайним слева, на правой – крайним справа.
- Важно понимать, что введение иглы во внутренний или нижний квадрант недопустимо, поскольку при этом она попадает в седалищный нерв и повреждает его.
- Нужно следить за тем, чтобы игла при инъекции входила в ягодичную мышцу строго вертикально: ее введение под углом увеличивает риск поражения седалищного нерва.
Соблюдение этих правил позволяет минимизировать риск повреждения седалищного нерва во время укола. Медицинские работники, которым предстоит производить подобные манипуляции, приобретают эти навыки в самом начале курса обучения специальности.
Ими нужно овладеть и тем, кто хотел бы научиться самостоятельно делать уколы своим близким: обстоятельства и характер заболевания могут потребовать срочной инъекции, либо круглосуточного проведения инъекций через каждые 2-3 часа, и ожидать визита медработника не всегда возможно.
Диагностика и традиционное лечение
Появление в месте укола резкой боли, иррадиирующей во всю конечность, позволяет с 99-процентной вероятностью предположить постинъекционное травмирование седалищного нерва. Уточнить диагноз можно с помощью специальных диагностических методик. Наиболее высокую результативность показывает метод электронейрографии, с помощью которого удается определить непосредственное место поражения.

- нестероидных противовоспалительных средств (НПВС) – Диклофенака, Ортофена, Вольтарена, Мовалиса;
- алоэ в форме подкожных инъекций;
- миорелаксантов – Сирдалуда, Мидокалма, Баклосана;
- сосудорасширяющих препаратов, улучшающих периферическое кровообращение в окружающих седалищный нерв тканях – Галидора, Винпоцетина, Винпотропила
- витаминов – Мильгумма, Фолацина.
В наиболее острый период поврежденная конечность нуждается в полном покое, для чего ее необходимо обездвижить, начиная от поясницы. С целью ускорения рассасывания инфильтрата нужно держать пострадавшую ногу в тепле.
После перехода воспалительного процесса из острой в подострую, а затем в ремиссионную фазу болевой синдром постепенно исчезает, и начинается восстановление нормальной функции седалищного нерва. Этому помогают физиотерапевтические процедуры – парафиновые и озокеритные аппликации, грязелечение, водолечение.
Для полного возобновления нормальной динамики конечности необходим массаж и занятия лечебной физкультурой, которые вначале необходимо проводить под руководством инструктора ЛФК. Основная цель этих упражнений – лечить и не допускать чрезмерного перенапряжения: форсирование восстановительного процесса может ухудшить ситуацию.
Народные средства при терапии постинъекционного травмирования

- Прогревающий компресс. Прокрутить на мясорубке свежий корень хрена и такое же количество сырого картофеля, смешать и добавить 1 столовую ложку меда. Намазать кожу поясницы и больной ноги растительным маслом и наложить на нее свернутую вдвое марлю, между которой расположен слой смеси. Укрыть компресс полиэтиленом, положить сверху подушку или одеяло и лежать в течение часа. Возникает довольно сильное жжение, которое следует перетерпеть. Компрессы повторять через день.
- Компресс с пихтовым маслом. Приложить к больному месту ткань, пропитанную маслом, или просто втереть его в кожу. Накрыть смазанное место целлофаном, положив сверху теплую грелку. Компресс держать до тех пор, пока хватает терпения, так как жжение бывает очень сильным. Затем смазать кожу смягчающим кремом.
- Компресс из кислого ржаного теста. Наложить толстый слой ржаного теста на марлю. Приложить ее к больному месту и тепло укутать. Такой компресс можно оставить на всю ночь. Курс лечения составляет 10 дней.
- Лечебные ванны. Сосновые побеги залить кипятком в соотношении 1 к 3. Довести до кипения и выключить спустя несколько минут. Процедить отвар и добавить в воду для ванны в соотношении 1 к 15. Температура воды около 34-35 градусов по Цельсию. Длительность процедуры – четверть часа.
Применяя в комплексе все перечисленные способы, можно надеяться на выздоровление. Чтобы избежать рецидива, необходимо соблюдать меры профилактики – избегать переохлаждения, не переутомляться, не поднимать слишком больших тяжестей. При назначении курса инъекций лучше всего доверить их исполнение персоналу лечебного учреждения.
- Дегенеративные заболевания позвоночника;
- травма позвоночника;
- воспалительные заболевания позвоночника;
- деформации позвоночника;
- онкология.



Образование:
- 2007 – Военно-медицинская академия им. С.М. Кирова
- 2008 – Военно-медицинская академия им. С.М. Кирова
- 2013 – Российская медицинская академия последипломного образования
Повышение квалификации:
- 2012 – Участвовал в обучающем курсе по теме “Сколиоз. Традиционная хирургия и передовые технологии”, г. Адана, Турция
- 2013 – Провел обучающий цикл “Минимально-инвазивные технологии в хирургии позвоночника”, Польша г. Варшава
- 2014 – Принимал участие в обучающем курсе по использованию современного навигационного оборудования в хирургии позвоночника, Германия, Фрайбург
- 2014 – Тематическое усовершенствование по теме “Лечение травм и заболеваний позвоночника” на базе Российской медицинской академии последипломного образования
- 2015 – Курс повышения квалификации по специальности “Хирургия”
Опыт работы:
- 2008-2010 гг. – Медицинская служба в ВС РФ, врач хирург
- 2011-2015 гг. – Центральная Клиническая Больница РАН, врач травматолог-ортопед (вертебролог)
- 2015- н.в. – Нувель Клиник, вертебролог, нейрохирург, ортопед, травматолог
Повреждение нервных окончаний после укола. Какие последствия грозят, если укол будет сделан в седалищный нерв? Как отличить защемление от другого заболевания
Болезни периферических нервов способны доставлять массу проблем, таких как онемение конечностей, появление режущих и колющих болей и т.д.
- Одним из самых распространенных заболеваний такого рода считается невралгия либо воспаление седалищного нерва (ишиас)
. - Так как основными предпосылками развития ишиаса становятся систематические нарушения режима питания и малоподвижный образ жизни, данное заболевание наблюдается даже у молодых пациентов (начиная с 30 лет).
- Защемление седалищного нерва приводит к выраженному болевому синдрому, воспалению нервного окончания, ограничению подвижности в ногах и пояснице.
При лечении ишиаса используются разные методики, позволяющие избавиться от ограничений активности и болевых ощущений, в т.ч. уколы
.
Также для обозначения разновидностей заболевания, вызванных причинами разного характера, используют термины «радикуломиелоишемия», «радикулоишемия» и «радикулопатия»
.
Видео: “Синдром грушевидной мышцы – что это такое?”
Какие типы медикаментов применяют при ишиасе?
Медикаментозное лечение ишиаса подразумевает использование разных форм медикаментов. В частности, могут применяться следующие разновидности лекарственных средств.
К недостаткам данных форм выпуска относится то, что они часто оказываются не только малоэффективными, но и усугубляют течение патологических процессов. В некоторых случаях возникают побочные эффекты со стороны почек, желудка, желчного пузыря и сердечно-сосудистой системы. Длительный прием таблеток увеличивает вероятность негативного воздействия препарата на сердечную мышцу.
Таблетированные формы не назначают пациентам с противопоказаниями, например, при патологиях желудочно-кишечного тракта. Назначение таблеток беременным женщинам также недопустимо: попадание медикамента в кровь может навредить малышу.
Гели и мази, назначаемые при ишиасе , обладают широким спектром воздействий
:
- оказывают согревающее действие;
- нормализуют микроциркуляцию и предотвращают развитие отеков;
- в комплексе c массажем предотвращают развитие в мягких тканях застойных процессов.
Наиболее эффективными мазями считаются такие препараты, как Ортофен, Диклофенак, Финалгель, Вольтарен, Найз гель, Апизартрон, Капсикам, Траумель С.
Препараты для капельницы должны назначаться врачом. Обычно лечебный «коктейль» содержит витамины и лекарства, которые восстанавливают обменные процессы, нормализуют кровоснабжение нервных окончаний, снимают мышечные спазмы. Иногда (при наличии сильной боли) назначаются снотворные и антидепрессанты
Специализированные уколы, снижающие интенсивность болевого синдрома, считаются самым действенным способом купирования симптомов ишиаса. Кроме того, подобные лечебные манипуляции позволяют свести на нет возникший воспалительный процесс. Особенно актуально применение уколов в те моменты, когда самочувствие пациента резко ухудшается.
Лечение ишиаса уколами
Лечение ишиаса уколами – крайняя мера
, которая позволяет быстро снять воспаление и боль при внезапном обострении заболевания. Уколы назначаются в том случае, если медикаментозное лечение консервативными методами оказывается малоэффективным.
Они делаются методом люмбальной пункции максимально близко к седалищному нерву
. Это способствует локальному воздействию на воспаленный нерв, получению сильного и быстрого эффекта. Желательно, чтобы уколы при ишиасе проводил опытный медицинский работник.
Какие группы препаратов в виде инъекций применяют при ишиасе?
Боль при ишиасе способна распространяться не только на область поясницы, но и на верхнюю часть бедра. Обычно в течение года происходит несколько обострений заболевания. При ишиасе назначаются не только обезболивающие блокады, но и другие препараты. При выборе лекарственного средства учитываются особенности, симптомы и последствия заболевания.
Обычно в виде инъекций используют следующие медикаменты
:
Нередко пациентам, страдающим ишиасом, назначаются витамины в уколах
. При защемлении седалищного нерва такая форма введения является более предпочтительной, так как всасывание происходит в больших объемах и быстрее.
Как правило, вводят витамины группы В, но результаты обследований могут показать, что пациент нуждается и в витаминах других групп.
Витамины обладают иммуностимулирующими и иммуномодулирующими свойствами, способствуют снятию болевого синдрома, активизации обменных процессов, регенерации пораженных тканей.
Преимущества и недостатки уколов
- А знаете ли вы, что…
- Следующий факт
- Введение медикаментов с помощью инъекций имеет ряд преимуществ, а именно
:
- поставка противовоспалительных и обезболивающих препаратов в очаг боли, а следовательно, быстрое получение эффекта;
- отсутствие сильного воздействия на органы ЖКТ, снижение риска развития язв.
Большинство людей полагают, что уколы лучше таблеток, т.к. действуют быстро и не вызывают серьезных побочных реакций. С одной стороны, это верно.
В отличие от таблеток, способных воздействовать на желудочно-кишечный тракт, инъекционные препараты сразу попадают в место воспаления, быстро снимают боль, не вызывают таких нежелательных эффектов, как рвота и тошнота.
Однако у уколов есть существенный недостаток
: неправильное введение иглы может привести к значительному повреждению седалищного нерва, получению гематом, инфильтратов, кровоподтеков и постинъекционных абсцессов. Помимо негативного механического воздействия, укол может вызывать развитие аллергических и токсических реакций.
Поражение седалищного нерва может произойти тогда, когда врач выбирает для укола нижний или внутренний квадрант ягодичной мышцы, либо когда делает инъекцию наискосок (а не строго перпендикулярно, как этого требуют правила). В перечисленных случаях происходит поражение нерва, которое сопровождается острыми явлениями.
Симптомы могут возникать сразу после укола либо развиваться постепенно на протяжении нескольких недель
. Боли при этом наблюдаются редко, а двигательные нарушения появляются не так часто, как чувствительные.
Пациент может столкнуться с отвисанием стопы ноги, трудностями с разгибанием пальцев, отведением стопы вперед, в стороны и назад.
У некоторых больных повреждается большеберцовый нерв, что проявляется отсутствием ахиллова рефлекса при частичном сгибании стопы в голеностопном суставе.
Куда делают укол при ишиасе?
Уколы при ишиасе используют, как правило, в первом периоде лечения
. Они могут быть:
- Эпидуральными
. Препарат вводят в мeжпoзвoнoчнoe пpocтpaнcтвo, что приводит к блокировке крупных нервных окончаний. Перед процедурой врач просит пациента принять сидячее положение и округлить спину. - Внутривенными
. Вводятся капельно либо струйно. В первом случае используется капельница, а во втором – шприц. - Внутримышечные
. Вводятся в ягодичную мышцу.
Список препаратов при ишиасе в виде инъекций
Как правило, при ишиасе назначают следующие обезболивающие противовоспалительные средства
:
- Преднизолон
. Данный медикамент представляет собой самое распространенное стероидное средство против болевого синдрома при неврологических заболеваниях. При ишиасе его применяют в подавляющем большинстве случаев. - Кеторол
. Считается обычным обезболивающим препаратом; гормональным средством не является. Способен снижать температуру тела, бороться с любыми воспалительными процессами. Переносится хорошо, не вызывает зависимости и привыкания. Побочные эффекты на фоне его применения возникают редко. К ближайшим аналогам Кеторола (по воздействию на организм) относят Диклофенак. - Прозерин
. Назначается в исключительных случаях, например, если пациент обратился в медицинское учреждение с нестерпимой болью. Применяют Прозерин только под наблюдением врача. - Диклофенак
. Подходит для быстрого купирования болевого синдрома. Положительно влияет на работу опорно-двигательного аппарата. Недостатком Диклофенака является негативное воздействие на работу почек, печени, желудочно-кишечного тракта.
Видео: “Как лечится боль при защемлении седалищного нерва?”
Заключение
Использование перечисленных препаратов позволяет избавиться от болевого синдрома и уменьшить воспаление при ишиасе
– защемлении седалищного нерва. Важно помнить, что уколы необходимы далеко не во всех случаях, поэтому практиковать самолечение не стоит.
- При обострении заболевания стоит обратиться к врачу для проведения обследования, выбора схемы лечения и, если это окажется необходимым, инъекционного введения противовоспалительных и обезболивающих средств.
Укол в седалищный нерв: последствия повреждения, что делать после неправильной инъекции
Неправильно сделанный укол в ягодичную мышцу грозит серьезными последствиями, и наиболее опасно попадание в седалищный нерв. Предпочтения инъекционного метода введения лекарственных препаратов обусловлено быстротой действия и высокой эффективность, но о возможных осложнениях пациенты практически не задумываются. Чем же опасно попадание укола в нерв?
Какие симптомы указывают, что задет седалищный нерв?
Травма нервных волокон передается невыносимой болью. Для человека с низким болевым порогом чревато потерей сознания.
Основные показатели неудачного введения препарата сводятся к следующим критериям:
- приступы боли невозможно купировать даже после окончания процедуры;
- изменятся характер боли, она становиться приступообразной, но травма доставляет дискомфорт постоянно;
- слабость в ногах, снижения активности движения;
- невозможность самостоятельно ходить;
- частичное нарушение функционирования локомоторной системы.
Боль усиливается при давлении на нижние конечности (передвижение). Бездействие может привести к полной парализации пациента.
Первая помощь
Что делать, если укол проводился в домашних условиях неквалифицированным сотрудником? Надо срочно вызывать карету скорой помощи или отправляться в больницу самостоятельно. Очень важно при раздражении или травме седалищного нерва оказать своевременную помощь.
Если симптомы возникли по вине медицинского персонала, обязательно обратиться к врачу с жалобами на неутихающую боль или другие отклонения.
Для снижения боли, опоясывающей нижнюю половину позвоночника, конечности, используют блокаду. В пораженную область уколом водят следующие растворы:
Доза введение препарата определяется врачом исходя из индивидуальных особенностей. Для усиления лечебного эффекта допустимо инъекция дополнительного вещества – Гидрокартизона.
Важно! Пациентам с диагностированием заболеваний печени и почек, в период беременности, лактаций противопоказано воздействие вышеперечисленных лекарственных препаратов.
Такие манипуляции позволяют в кратковременные сроки добиться облегчения состояния пациента, остановить воспалительный процесс, снизить шансы развития побочных эффектов.
Медикаментозная терапия
Лечение седалищного нерва требует консервативных методов.
В основу медикаментозного способа заложен прием лекарственных средств, таких как:
- Нестероидные препараты, которые обладают противовоспалительным эффектом.
- Болевые ощущения подавляются при помощи анальгетиков.
- Миорелаксанты помогают снизить напряжения мышечной ткани мускулатуры.
- Улучшить периферическое кровообращение можно с помощью миотропных спазмолитиков.
Некорректный укол в седалищный нерв влечет за собой последствия, победить которые легче при комплексной терапии. Оперативно восстановиться поможет лечебная гимнастика.
Нюанс! Нельзя путать лечебную физкультуру с обычной. Главная задача ЛФК – устранение посттравматического синдрома. Комплекс щадящих упражнений назначается в период реабилитации для укрепления мышечного каркаса, тренировки выносливости мышц.
Во время лечения раздраженного нервного волокна рекомендуются регулярные водные процедуры в бассейне, езда на велосипеде. Заниматься надо без надрыва организма, правильно соизмерять физическую нагрузку с отдыхом.
Народная медицина
На вопрос пациента, можно ли лечить поврежденный седалищный нерв в домашних условиях, ответ положительный. Но только после согласования методики с медработником. Нетрадиционная терапия, как самостоятельный способ восстановления, слабоэффективная. Ее предназначение – общее укрепление иммунитета и ускорение ликвидации побочных эффектов.
С осторожностью надо относиться к дарам природы. Компоненты в составе некоторых мазей или примочек обладают согревающим эффектом могут спровоцировать появление аллергических реакций.
Лечебные ванны с добавлением фитопрепаратов рекомендуется принимать не только во время лечения последствий некорректного укола в область седалищного нерва, но и в профилактических целях.
По окончанию терапевтического курса обязательно следует заключительный осмотр доктором. Говорить о прогнозах лечения может только специалист. По мере необходимости назначается повторный курс. Чтобы ишиалгия не перешла в хроническую форму, она должна быть полностью устранена.
А как правильно сделать выбор места для укола?
Если человек берется самостоятельно сделать укол своим близким или родным, то он должен понимать всю степень ответственности. Малейшая оплошность при уколе чревата нарушением опорно-двигательной системы, парализацией нижних конечностей.
Не имея медицинского образования, мало кто знает, что нервный ствол можно прощупать пальпационно. Для этого следует, визуально разделить ягодицу на четыре части горизонтальной и вертикальной линией. Верхняя наружная часть квадрата – единственное правильное место для попадания. Отклонение от заданной области или на стыке повышает риск того, что будет задет седалищный нерв.
От того, насколько безболезненно и грамотно введена инъекция, зависит и длина иголки. Особенно этот вопрос актуален при вакцинации детей. Мышечная масса ягодичных полушарий меньше, чем у взрослых, поэтому длинная игла может травмировать седалищный нерв, спровоцировать развитие ишиаса.
Риски попасть в седалищный нерв при введении внутримышечной инъекции медработниками минимальны. Поэтому следует доверять свое здоровье и здоровье детей специалистам.
Повреждение седалищного нерва, если попал укол: последствия
Повреждение седалищного нерва может возникать по нескольким причинам:
- Травматическое поражение. Нередко симптомы развиваются после получения травмы в области бедра. Например, после огнестрельного или ножевого ранения, описываются случаи повреждения бензопилой. Повредить седалищный нерв на бедре можно при открытом/закрытом переломе костей таза или бедренной кости, вывихе тазобедренного сустава.
- Компрессионное поражение. В некоторых случаях заболевание развивается при сдавлении нерва извне. Такое состояние наблюдается при наличии гематомы или опухоли в проекции нерва.
- Ущемление при поясничном радикулите. Повреждение нервного волокна может быть проявлением патологии позвоночника в поясничном и крестцовом отделе.
- Повреждение седалищного нерва при уколе. Если неправильно выполнять технику внутримышечных инъекций, то можно задеть иглой нерв.
В зависимости от степени повреждения нервного волокна различают его растяжение и разрыв.
Видео «Как разблокировать седалищный нерв»
Из этого видео вы узнаете эффективный способ по разблокировке седалищного нерва.
Симптомы повреждения
Клинические проявления зависят в первую очередь от причины, которая вызвала повреждение. К основным симптомам, которые возникают при любой этиологии, относят:
- Болевой синдром. Боль обычно очень интенсивная, имеет острый, жгучий, колющий характер. Нередко болевые ощущения напоминают резкий удар кинжалом. Боль локализуется в тазовом или бедренном участке, иногда в области ягодиц.
- Положительные симптомы натяжения. В этом случае болезненные ощущения появляются при попытке поднять прямую нижнюю конечность с положения лежа.
- Снижение мышечной силы. Ушиб седалищного нерва практически всегда сопровождается снижением функции иннервируемых мышц. Наблюдается парез задней группы мышц бедра, вследствие чего нарушается сгибание конечности.
- Нарушение чувствительности. Из-за поражения чувствительных ветвей нерва уменьшается болевая чувствительность в иннервируемой области. Поражается задний и боковой участок бедра.
Кроме того, может снижаться функция тазобедренного сустава, что сопровождается невозможностью или затруднением отведения бедра, ходьбы, длительного стояния. При физикальном обследовании врач может выявить не только симптомы натяжения, но и болезненность при пальпации в точках выхода нерва.
Остальные симптомы отличаются в зависимости от механизма возникновения повреждения. В тех случаях, если повреждение нерва вызвано длительным сжиманием или ущемлением, к вышеперечисленным признакам присоединяются симптомы трофических нарушений. Клинически это проявляется участками гиперкератоза, похолоданием стопы, шелушением кожи в области нижней конечности.
При травматическом поражении, кроме проявлений невропатии, будут наблюдаться признаки травмы мягких тканей или других структур опорно-двигательного аппарата. Симптомы невропатии имеют острое начало и интенсивный характер.
Если укол попал в нерв
Развитие невропатии может также наблюдаться в случае, если укол попал в седалищный нерв. Такое состояние чаще всего возникает при неправильном выполнении техники проведения внутримышечных уколов. Например, в тех случаях, когда инъекции делает неопытный человек. Для того чтобы не попасть в нерв, необходимо вводить иглу в верхне-наружный квадрант ягодицы.
Понять, что укол попал в седалищный нерв, несложно, поскольку это сопровождается характерными симптомами:
- Жгучая боль по ходу нервного ствола. Она возникает резко, и имеет специфический характер, поскольку распространяется от области ягодиц вниз по нижней конечности.
- Онемение конечности, появление парестезии или другие проявления нарушения чувствительности.
- Свисание стопы, нарушение мышечной силы в ноге.
Характерным является то, что все симптомы возникают остро. И нередко прослеживается связь между проведением инъекции и появлением боли.
Если сомнения по поводу диагноза остаются, то можно использовать дополнительные методы диагностики. Наиболее специфическим является проведение электронейрографии, которая позволит непосредственно выявить локализацию поражения.
Что делать
Лечение при ушибе нерва обычно носит консервативный характер. Терапия имеет несколько направлений:
- Уменьшение болевого синдрома. С этой целью назначаются обезболивающие препараты системного действия. Обычно достаточно применения нестероидных противовоспалительных средств (НПВС), но иногда применяются наркотические анальгетики. Чаще НПВС назначаются в виде таблеток, например «Нурофен», «Нимесил», «Диклофенак». Реже применяются инъекционные формы, такие как «Диклоберл», «Мовалис», «Кетанов». В виде уколов НПВС должны использоваться аккуратно, нужно правильно выполнять технику внутримышечных инъекций для избегания попадания лекарственного вещества в область нерва. Для купирования болевого синдрома также могут назначаться лечебные блокады с использованием местных анестетиков.
- Восстановление структуры нервной ткани. Для улучшения процесса регенерации назначаются витамины группы В. Они способствуют восстановлению миелинизации и нервного проведения.
- Улучшение кровообращения в пораженном участке. Для этого используются медикаментозные средства, например сосудорасширяющие, или препараты, которые улучшают микроциркуляцию («Пентоксифиллин»). Кроме того, с целью улучшения кровообращения используется физиотерапия. После купирования острых симптомов назначается электрофорез, фонофорез, электростимуляция.
При значительно выраженном мышечном напряжении могут назначаться миорелаксанты центрального действия. Например, препарат «Мидокалм».
После купирования острых признаков повреждения необходимо проводить реабилитационные процедуры, которые направлены на восстановление функции нерва. Реабилитация, прежде всего, включает назначение лечебной физкультуры (ЛФК). Упражнения проводятся для профилактики атрофии мышц, а также улучшения их кровоснабжения и иннервации. Кроме того, в период ремиссии может назначаться массаж.
Операция назначается при травматическом поражении нерва, и заключается в наложении швов при его полном разрыве. Кроме того, проводят хирургическое лечение переломов, убирают гематомы. В том случае, если необратимые изменения возникли по другой причине, может применяться пластика.
Последствия и прогноз при данной патологии во многом зависят от объема поражения.
При неполном или частичном повреждении прогноз обычно благоприятный, функция полностью восстанавливается в течение реабилитационного периода.
Если ушиб тяжелой степени, и сопровождается полным выпадением функции, то последствия более тяжелые. Иннервируемые мышцы и участки кожи могут полностью не восстановиться.
Есть вопросы и нужны ответы? Задать вопрос специалисту
При уколе попали в седалищный нерв: последствия и лечение
Для медиков внутримышечное введение лекарств намного предпочтительнее таблеток по многим причинам, главная из которых – эффективность и быстрота действия препарата.
К тому же, уколы делает медицинский персонал, поэтому легче проконтролировать, соблюдается ли схема лечения (а таблетки сам больной иногда может либо забыть принять, либо просто не принимать по каким-то своим соображениям).
Для пациента же инъекция – это всегда процедура неприятная, так как безболезненными они не бывают. А если вдруг произошел укол в седалищный нерв, последствия могут быть самые плачевные.
Риски
К сожалению, многие люди, которые сами делают инъекции дома своим родным и близким, не проинформированы насчет того, можно ли повредить седалищный нерв при уколе. Это вызвано и незнанием анатомии человека, и простой беспечностью.
Оказывается, не все так просто. Если бы этим «домашним медработникам» было известно, что подобная оплошность при проведении несложной медицинской процедуры может привести к тому, что больной может лишиться в том числе возможности нормально ходить, они бы более серьезно относились к этому.
Две главные причины попадания при введении иглы в нервное волокно:
- неправильно выбрана длина иголки;
- неправильно выбрано место введения медикамента.
Первый случай чаще всего касается детей, у которых мышечной массы в ягодицах намного меньше, чем у взрослых. Слишком длинная иголка шприца может стать причиной того, что укол сделали в седалищный нерв.
Второй случай – элементарное незнание методики ведения препаратов внутримышечно и анатомии человека. Как правильно поставить лекарство, учат медработников в самом начале учебных курсов, потому что от того, как сделана процедура, может зависеть иногда не только здоровье, но и жизнь человека.
Как правильно выбрать место для внутримышечного введения?
Инъекции приходится делать родным больного, если он находится дома и нет возможности посещать медицинское учреждение для проведения процедур либо приглашать медработника для этого на дом.
Чтобы седалищный нерв не болел после уколов, нужно знать одно простое правило.
Мысленно разделите ягодицу двумя линиями – вертикальной и горизонтальной – на четыре приблизительно равные части. Для внутримышечного введения лекарств пригодна только одна часть – та, что находится вверху в наружной части, слева на левой ягодице и справа на правой.
Эта часть на медицинском языке называется верхний наружный квадрант. Вот в него и нужно вводить лекарство.
Если вы сделали укол в середине этой своеобразной системы координат, весьма велика вероятность того, что вы попали в седалищный нерв.
И главное: если у вас есть хоть малейшие сомнения в своих способностях – лучше найдите возможности для того, чтобы процедуру делал человек с медицинским образованием. У медработников такие осложнения случаются крайне редко.
Как понять, что игла шприца задела нервный ствол?
Симптомы при попадании иголки шприца в нервное волокно сложно перепутать с чем-либо другим. Главные признаки:
- возникновение резкой непереносимой боли при введении иглы на достаточную глубину;
- нарушение нормального функционирования конечности после введения лекарства;
- нарушение чувствительности в ноге на стороне инъекции;
- после выведения иглы боль не проходит.
Боль может быть настолько сильной, что больной теряет сознание.
Если после уколов седалищный нерв очень болит, нужно немедленно обратиться к врачу. Вовремя назначенное лечение поможет избежать нежелательных последствий, среди которых частичный паралич нижних конечностей и, как следствие, инвалидизация больного.
Что делать, если при инъекции задели нервный ствол
Первое – тут же прекратить процедуру и вывести иглу из мышцы. Если больной испытывает внезапную острую жгучую боль, ни в коем случае нельзя вводить лекарство.
При непреходящей боли срочно нужно обращаться к лечащему врачу. Если для лечения были прописаны уколы при болях седалищного нерва, врач, скорее всего, заменит их на таблетки.
В случае подобного осложнения при лечении ребенка придется запастись терпением, так как частым осложнением после попадания иглы нервное волокно у детей бывает так называемая висячая стопа: в частично парализованной ноге отсутствует чувствительность именно этой части. Из-за нарушения иннервации ребенок не может нормально ходить.
- В таких случаях часто детям назначают носить специальные ортопедические приспособления, которые применяют для пациентов с детским церебральным параличом.
- Может быть назначено медикаментозное лечение, направленное на снижение болевых ощущений и снятие воспаления в месте попадания иглы в нервный ствол.
- При отсутствии лечения последствия неправильно сделанной инъекции могут остаться на всю жизнь.
Кстати, если вы хотите получить пошаговый план лечения ущемления седалищного нерва, то перейдите прямо сейчас на эту страницу.
Там вы найдете бесплатный обучающий курс, который поможет вам раз и навсегда избавиться от этой проблемы в домашних условиях.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочеки поделитесь этим материалом с Вашими друзьями ?
Укол в седалищный нерв: какие осложнения могут быть
Сейчас существует огромный выбор медикаментов. Их выпускают в таблетках, капсулах, саше, ампулах, суппозиториях, флаконах. При каждом конкретном заболевании назначают лекарство определенной формы выпуска. Некоторые из них хороши в таблетках, а некоторые в уколах.
Очень важно помнить, что внутримышечные инъекции должен делать специалист. Ведь при неправильно выбранном месте укола или размере шприца может произойти повреждение седалищного нерва, что может привести к дальнейшему его воспалению. Это принесет значительный дискомфорт, а иногда и серьезные нарушения здоровья.
Функции и строение
К периферическому отделу нервной системы относится седалищный нерв. Он является одним из крупнейших ответвлений, в диаметре достигает одного сантиметра. Начинается он от спинного мозга (крестцовый, поясничный отделы). И тянется по стенкам тазовых костей к грушевидной мышце. После нее он переходит на бедро и расчленяется на два отростка (большеберцовый и малоберцовый нервы).
Существует вероятность травмирования большеберцового и малоберцового нервов при определенных обстоятельствах. Места, где чаще всего происходит травма: малый таз, грушевидная мышца и бедро.
- После получения травмы бедра или малого таза (удар, ранение, порез).
- Перелом костей малого таза и костей бедра.
- Возникновение опухоли в местах расположения нерва.
- Появление гематомы в местах прохождения нерва.
- Радикулит поясничного отдела.
- Не по правилам выполненная инъекция в ягодицу или бедро (укол попал в седалищный нерв).
Признаки постинъекционного травмирования
Волокно седалищного нерва после травмы можно растянуть или полностью разорвать.
Во время проведения внутримышечной инъекции возможно повреждение нерва. Риск повышается у людей с малым весом, с истощенными дряблыми мышцами, если не верно подобрано место укола и длина иглы.
Как понять, что игла задела седалищный нерв:
- Резкая боль во время манипуляции. После повреждения иглой возникает жгучая боль, которая растекается от места прокола по ноге вниз.
- Возникает ощущения онемения.
- Парез стопы. Пострадавший отмечает свисание стопы при поднятии ноги. Хромота.
- Со стороны травмы нога перестает работать в полном объеме. Она как бы не слушается человека (слабость мышц).
- Наблюдается изменения чувствительности в конечности.
- Трудно сидеть и лежать.
Боль появляется остро и после выведения иглы не прекращается. У некоторых людей симптоматика может проявиться через несколько дней или недель.
Для подтверждения диагноза доктор направляет пациента на электронейрографию, которая точно показывает место поражения.
Курс терапии
Важно вовремя обратиться к специалисту за лечением. Своевременное лечение позволит избежать последствий, которые спровоцировал укол в седалищный нерв. Без лечения возможна даже инвалидность.
Первая помощь при повреждении седалищного нерва уколом
- Пострадавшего нужно успокоить;
- Незамедлительно прервать введение лекарства;
- Обездвижить поврежденную ногу;
- Обезболить;
- Направить на консультацию к доктору.
Медикаментозная терапия
- Купировать боль – болеутоляющие.
- Снять воспаление – противовоспалительные препараты.
- Подкожные инъекции алоэ.
- Поливитамины.
- Препараты, разжижающие кровь и улучшающие кровоток.
- Препараты для расслабления мышечной мускулатуры – миорелаксанты.
Многие доктора советуют соблюдать постельный режим в период лечения и поврежденную ногу держать в тепле. Когда болеет ребенок, то лечение будет протекать дольше, чем у взрослого.
Чтобы ни перетруждать конечность на нее надевают специальный фиксатор для обездвиживания.
Народная медицина
Помимо медикаментозного лечения можно применить народные средства для ускорения выздоровления.
- Принимать 15-минутные ванны с отваром сосновых побегов. Заварить отвар из побегов (1:3) и добавить в воду. Это поможет расслабиться и прогреть травму.
- Восковой компресс поможет снять боль. На водяной бане нужно разогреть пчелиный воск, сформировать из него лепешку и приложить к поврежденному месту, накрыть полиэтиленом и зафиксировать. Делать стоит на ночь в течение недели.
- Для уменьшения боли советуют применять настойку из одуванчиков. Во время цветения нужно собрать головки одуванчиков, настоять три дня их на спирту и растирать поврежденное место. Делать это лучше перед сном.
При соблюдении всех назначений доктора наступает полное выздоровление.
Способы и последствия повреждения седалищного нерва. Неврит после внутримышечной инъекции
Повреждение седалищного нерва может возникать по нескольким причинам:
- Травматическое поражение. Нередко симптомы развиваются после получения травмы в области бедра. Например, после огнестрельного или ножевого ранения, описываются случаи повреждения бензопилой. Повредить седалищный нерв на бедре можно при открытом/закрытом переломе костей таза или бедренной кости, вывихе тазобедренного сустава.
- Компрессионное поражение. В некоторых случаях заболевание развивается при сдавлении нерва извне. Такое состояние наблюдается при наличии гематомы или опухоли в проекции нерва.
- Ущемление при поясничном радикулите. Повреждение нервного волокна может быть проявлением патологии позвоночника в поясничном и крестцовом отделе.
- Повреждение седалищного нерва при уколе. Если неправильно выполнять технику внутримышечных инъекций, то можно задеть иглой нерв.
В зависимости от степени повреждения нервного волокна различают его растяжение и разрыв.
Видео «Как разблокировать седалищный нерв»
Из этого видео вы узнаете эффективный способ по разблокировке седалищного нерва.
Правила проведения внутриягодичной инъекции
Избежать риска того, что будет задет седалищный нерв при уколе, позволяют правила проведения внутриягодичной инъекции. От их соблюдения может зависеть не только здоровье, но и жизнь человека.
- Перед тем как начать прокалывать ягодичную мышцу иглой шприца, нужно мысленно разделить ягодицу на четыре примерно равные части горизонтальной и вертикальной линиями, проходящими через ее центр и пересекающимися под прямым углом. Эти зоны именуются квадрантами.
- Оптимальным вариантом будет введение укола в верхний наружный квадрант: на левой ягодице он будет крайним слева, на правой – крайним справа.
- Важно понимать, что введение иглы во внутренний или нижний квадрант недопустимо, поскольку при этом она попадает в седалищный нерв и повреждает его.
- Нужно следить за тем, чтобы игла при инъекции входила в ягодичную мышцу строго вертикально: ее введение под углом увеличивает риск поражения седалищного нерва.
Соблюдение этих правил позволяет минимизировать риск повреждения седалищного нерва во время укола. Медицинские работники, которым предстоит производить подобные манипуляции, приобретают эти навыки в самом начале курса обучения специальности.
Ими нужно овладеть и тем, кто хотел бы научиться самостоятельно делать уколы своим близким: обстоятельства и характер заболевания могут потребовать срочной инъекции, либо круглосуточного проведения инъекций через каждые 2-3 часа, и ожидать визита медработника не всегда возможно.
Профилактика и способы лечения основных симптомов защемления седалищного нерва
Защемление седалищного нерва представляет собой патологическое состояние, сопровождающееся механическим сдавливанием нервного ствола у позвоночного канала.
Седалищный нервный нерв самый крупный во всем организме человека, он отвечает за моторику, чувствительность и трофику нижних конечностей, тазовой области и нижней части тела. Именно от его функционирования зависит взаимодействие всех частей туловища при движении.
Основные причины возникновения ущемления седалищного нерва
Существует несколько причин возникновения защемления, точное определение которых имеет ведущее значение при назначении лечения.
После обследования костных изменений проводится магнитно-резонансная и компьютерная томография. При подозрении на опухоль делается сцинтиграфия (радиологическое исследование) позвоночника.
источник